Diagnostik und Therapie von Kronen- und Kronen-Wurzel-Frakturen
Statistisch betrachtet erleidet jeder vierte Jugendliche ein dentales Trauma [Andreasen et al., 1972] an den bleibenden Zähnen. Heutzutage tragen neben Sturzverletzungen, insbesondere Sportunfälle, zum vermehrten Auftreten von Zahnfrakturen bei [Forsberg et al., 1993; Kargul et al., 2003; Tapias et al., 2003; Wood et al., 2002; Zerman et al., 1993]. Die mittleren Schneidezähne des Oberkiefers sind dabei am häufigsten betroffen [Skaare et al., 2003]. Die zunehmende Anzahl an traumatisch verletzten Zähnen stellt insbesondere im Kindes- und Jugendalter eine große therapeutische Herausforderung dar [Andreasen, 1988]. Aufgrund des nicht abgeschlossenen Wurzel- und Kieferwachstums, der weitlumigen Pulpa und der kurzen klinischen Kronen stehen dem Behandler bei Patienten in diesem Alter noch keine prothetischen und implantologischen Therapiemaßnahmen zur Verfügung.
Heute können mit modernen direkten Restaurationstechniken heutzutage auch tief frakturierte Zähne bis zum Abschluss des Kieferwachstums erhalten werden. Dank der Schmelz-Ätztechnik, der modernen Dentinadhäsive und der herausragenden „Ästhetik“-Komposite lassen sich unter Zuhilfenahme spezieller Matrizentechniken [Hugo et al., 1995; Hugo, 2001] und gegebenenfalls parodontalchirurgischer oder kieferorthopädischer Eingriffe [Andreasen, 1988] auch komplexe Traumata ästhetisch und funktionell äußerst befriedigend versorgen [Hugo et al., 1995; Hugo, 2001].
Kronenfraktur
Fragmentbefestigung
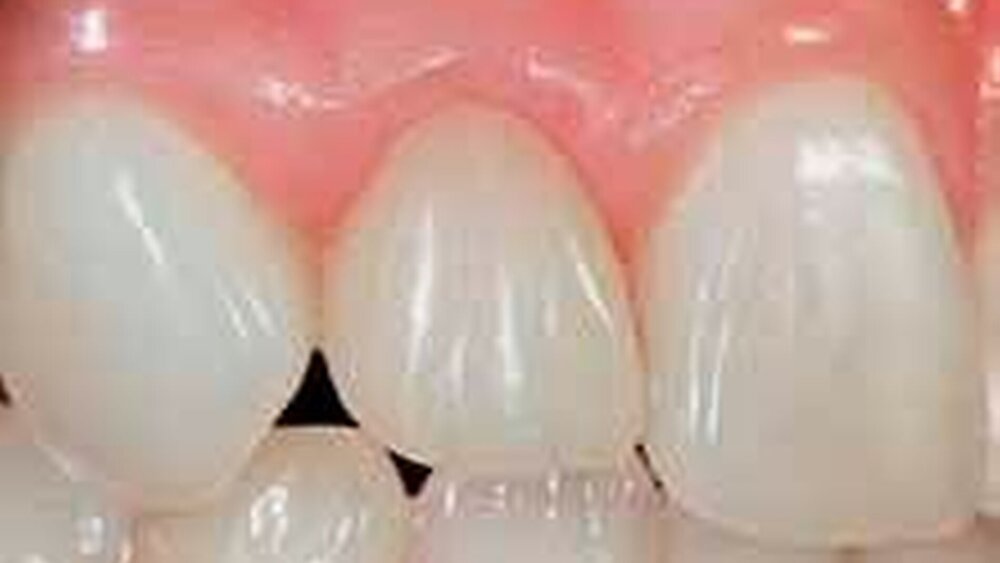
Die unkomplizierte Kronenfraktur (ohne Pulpabeteiligung) (Abbildung 1) ist die häufigste traumatische Verletzung der Zahnhartsubstanz [Andreasen, 1988]. Die adhäsive Wiederbefestigung des frakturierten Zahnstückes (Abbildungen 1 bis 5) stellt heutzutage nicht nur die einfachste und kostengünstigste, sondern auch die ästhetisch und funktionell beste Therapiemöglichkeit dar [Andreasen et al., 1995; Burke, 1991; Fabrik et al., 1998; Murchinson et al., 1999; Reis et al., 2004].
Dank der verbesserten Patientenaufklärung bringen sehr viele Betroffene die abgebrochenen Zahnstücke zur zahnärztlichen Behandlung mit (Abbildung 2). Während die trockene Lagerung eines Fragmentes für den Zeitraum von weniger als einer Stunde keinen negativen Einfluss auf die Verbundfestigkeit hat, nimmt sie bei einer Zeitspanne von mehr als einer Stunde ab [Fabrik et al., 1999]. Zahnstücke, die länger als 24 Stunden ausgetrocknet sind, sollten vor der Wiederbefestigung mindestens 24 Stunden durch Lagerung in Wasser oder physiologischer Kochsalzlösung „wiederbefeuchtet“ werden [Fabrik et al., 1999].
Es ist empfehlenswert, das mitgebrachte Fragment bereits vor Behandlungsbeginn – während der klinischen und röntgenologischen Diagnostik – in physiologische Kochsalzlösung zu legen [Fabrik et al., 1999]. Verschmutzte Zähne beziehungsweise Fragmente lassen sich vor der Befestigung sehr gut mit einem natriumbicarbonathaltigen Pulverstrahlgerät (Prophyflex®, KaVo) säubern. Die Frakturfläche kann entweder unter relativer Trockenlegung mit Retraktionsfäden und Watterollen oder unter absoluter Trockenlegung mit dem Kofferdam dargestellt werden. Nach der Überprüfung der Passgenauigkeit des Fragmentes erfolgt die Konditionierung von Zahn und Fragment mit Orthophosphorsäure. Bei passgenauen Fragmenten empfiehlt sich die alleinige Wiederbefestigung des Bruchstückes mit dem gefüllten Dentinadhäsiv Optibond FL®(KerrHawe) (Abbildung 3) [Anding et al., 2007; Andreasen et al., 1993; Badami et al., 1995; Murchinson et al., 1999; Niedermann et al., 2000]. Bei der Verwendung von ungefüllten Mehrflaschen-Dentinadhäsiven, wie Syntac®(Ivoclar-Vivadent), muss zusätzlich zur Befestigung ein fließfähiges Komposit verwendet werden [Anding et al., 1999; Fabrik et al., 2002; Roulet et al., 2000]. Einflaschen- Dentinadhäsivsysteme sind derzeit zur adhäsiven Fragmentbefestigung nicht empfehlenswert [Anding et al., 1999; Fabrik et al., 2002; Pagliarini et al., 2000]. Ist ein Fragment unvollständig, können die fehlenden Areale abhängig von der Größe des Defizits mit fließfähigem oder stopfbarem Komposit ergänzt werden. Die alleinige Verwendung von Optibond FL®als Befestigungsmaterial hat den Vorteil, dass das Fragment sehr kontrolliert mit nur wenig Überschüssen wiederbefestigt werden kann und die Ausarbeitung dadurch auf ein Minimum reduzierbar ist (Abbildungen 3 und 4). Mit einem sichelförmigen Skalpell (12D) lassen sich die geringen Bondingreste unter Schonung der unberührten natürlichen Zahnoberfläche leicht entfernen (Abbildung 4). Die Hochglanzpolitur kann anschließend sehr einfach mit dem Okklubrush®-Polierkelch (KerrHawe) erfolgen (Abbildung 5).
Kompositaufbau
Ist das Fragment bei einer Kronenfraktur verloren gegangen (Abbildung 8) oder ist es aufgrund multipler Chipfrakturen oder Pass- ungenauigkeiten nicht erhaltungswürdig, kann die fehlende Zahnhartsubstanz defektorientiert und Zahn schonend mit Komposit ersetzt werden. Unter Zuhilfenahme spezieller Matrizentechniken [Hugo, 2001] ist es heutzutage sehr gut möglich, die fehlende Zahnhartsubstanz mit einem „Ästhetik“- Komposit, bestehend aus Dentin-, Schmelz- und Effektmassen, in direkter Mehrschichttechnik [Hugo et al., 1995; Hugo, 2001] aufzubauen. Häufig ist es bei der Erstvorstellung aus Zeitgründen nicht möglich, den Zahn mit einem definitiven Kompositaufbau zu versorgen. Die verletzte Pulpa-Dentin-Einheit sollte in dieser Sitzung jedoch mit einem „adhäsiven Dentinwundverband“ versorgt werden. Hierzu kann nach der Schmelz- und Dentinkonditionierung am einfachsten ein fließfähiges Komposit verwendet werden (Abbildung 8). Wenn es jedoch möglich ist, in dieser Sitzung die Farbe für die definitive „Dentinkompositmasse“ zu bestimmen, ist die Abdeckung der Dentinwunde mit diesem Material dem provisorischen fließfähigen Material vorzuziehen, da die opake Dentinmasse im Vergleich zum transluzenten fließfähigen Komposit keinen negativen Einfluss auf die Lichtbrechung im Bereich der Anschrägung hat. Bei der Anschrägung ist weniger darauf zu achten, dass es sich um eine – wie früher gefordert – „lange“ Anschrägung handelt, sondern mehr darauf, dass die Anschrägung deutlich gerundet ist und keine Kanten aufweist. Die Kanten der Anschrägung können zunächst mit einer Flamme beziehungsweise einer oszillierenden Bevelshape®-Feile (Intensiv) im Prep- Control®-Kopf (KaVo) und anschließend mit einem braunen Gummipolierer (Browny®, Edenta) gebrochen werden. (Abbildungen 18 und 34). Eine derartig „gerundete Anschrägung“ verhindert eine gebündelte Lichtbrechung, wie man sie üblicherweise an Kanten vorfindet, und lässt dadurch Restaurationsgrenzen unsichtbar werden. Um den zu behandelnden Zahn von weichen und harten Zahnbelägen zu befreien, empfiehlt sich auch hier die Reinigung des Zahnes mit einem natriumbicarbonathaltigen Pulverstrahlgerät (Airflow®, KaVo). Zur Rekonstruktion der Approximalfläche eignet sich die Verwendung einer flexiblen Transparentteilmatrize (DEL – Dental Export London) in Kombination mit einem Holzkeil (Abbildung 9) und/oder der klebrigen provisorischen Kompositmasse Systemp Onlay®(Ivoclar-Vivadent) (Abbildungen 19 und 34). Für die Wiederherstellung der Palatinalflächen (Abbildung 18) können ebenfalls Hilfsmittel verwendet werden: Es können zum einen Silikonstempel (Abbildung 17) von alten Modellen (beispielsweise Kfo-Modellen) oder einem Wax-Up erstellt werden oder zum anderen die Rückwände von Frasacostripkronen®(Frasaco) als Modellierhilfe zum Einsatz kommen. Wird die Rückwand frei geschichtet, ist es empfehlenswert, zunächst die approximale Matrize anzulegen und anschließend den Schmelz mit Orthophosphorsäure und das Dentin mit einem Mehrflaschen-Dentinadhäsivsystem (wie Optibond FL®, KerrHawe) zu konditionieren. Die Rückwand kann anschließen schrittweise mit Schmelzmasse GE®(Enamel Plus HFO (Micerium)) modelliert werden (Abbildung 9). Dies erleichtert die spätere Modellation des Dentinkerns. Die Schichtung des Dentinkerns mit Universaldentinmassen UD®(Enamel Plus HFO, Micerium) kann in einem Schritt erfolgen (Abbildungen 10 und 20). Hierdurch vermischen sich die verschiedenen Farben miteinander und die Dimension des Aufbaus kann während der Modellation besser kontrolliert werden. Im Bereich der Schneidekante werden vor der Polymerisation fingerförmig Mamelons (Abbildungen 10 und 20) eingearbeitet und diese nach der Aushärtung mit der Effektmasse OBN®flowable (Enamel Plus HFO (Micerium)) aufgefüllt. Ist es notwendig, weitere Effekte – wie weiße Flecken – nachzuempfinden, kann die weiße Malfarbe Stain white®(Enamel Plus HFO, Micerium) am einfachsten mit einer dünnen Endodontie- Nadel auf den Dentinkern aufgetragen und ausgehärtet werden. Abschließend wird der Kernaufbau vestibulär mit einer zirka 1/2 bis 1 Millimeter dünnen, möglichst überschussfreien Schmelzschicht aus Schmelzmasse GE®(Enamel Plus HFO, Micerium) überzogen. Bereits bei der Modellation sollte versucht werden, die Dimension und die charakteristischen Formmerkmale (Kantenlinien und Krümmungsmerkmale) [Hugo et al., 1995; Hugo, 2001] des zu restaurierenden Zahnes zu berücksichtigen, so dass die Ausarbeitung auf ein Minimum reduziert werden kann. Die Konturierung des Zahnes kann am Besten mit oszillierenden Feilen (Bevelshape®, Proxoshape®, Intensiv) im PrepControl®-Kopf (KaVo) erzielt werden [Hugo et al., 1995; Hugo, 2001]. Nach der Vorpolitur mit Silikonpolierern (Browny®, Greeny®, Edenta) wird der Hochglanz mit der siliziumcarbidhaltigen Polierbürste Occlubrush®(KerrHawe) erreicht (Abbildungen 11, 21, 27, 35, 44, 47).
Kronen-Wurzel-Fraktur
Ist aufgrund eines subgingivalen Frakturverlaufes (Abbildungen 13, 24, 28, 40) der Defekt für die direkte Restaurationstechnik nicht darstellbar, müssen zusätzliche Behandlungsmaßnahmen durchgeführt werden [Andreasen et al., 1990].
Fragmentbefestigung unter chirurgischer Darstellung
Ist das Fragment bei einer Kronen-Wurzel- Fraktur noch vorhanden und der Zahn erhaltungswürdig (Abbildung 14), besteht auch hier die Möglichkeit, das Zahnstück adhäsiv wiederzubefestigen [Andreasen, 1988]. Weist das Fragment eine erhöhte Mobilität auf, kann man davon ausgehen, dass die Fraktur entweder supraosssär, isoossär oder nur geringgradig subossär verläuft. Unbewegliche Fragmente weisen hingegen eher auf tief subossäre Frakturverläufe oder Längsfrakturen mit einer schlechten Prognose hin. In den meisten Fällen ist die sofortige Restauration des Zahnes aus zeitlichen Gründen nicht möglich. Stark gelockerte Fragmente sollten bis zur Wiederbefestigung entfernt werden und dem Patienten beispielsweise in einer verschlossenen Spritze mit physiologischer Kochsalzlösung mitgegeben werden. Die Gingiva kann bis zur definitiven Versorgung sehr gut mit Systemp Onlay®(Ivoclar-Vivadent) „stabilisiert“ werden. Das provisorische Füllungsmaterial deckt darüber hinaus auch gleichzeitig die Dentinwunde ab. Ist die Pulpa an der Fraktur mitbeteiligt, sollte diese vor Applikation des Systemp Onlays®mit Calciumhydroxid-Zement direkt überkappt werden. Festere Fragmente können temporär mit einer Drahtschlinge an den Zahn geschient werden (Abbildung 12). Die Schienung hat den Zweck, den Kauschmerz zu lindern [Andreasen et al., 1990]. Um parodontale Irritationen zu vermeiden, sollte die Drahtschlinge oral und vestibulär in Höhe des Zahnäquators mit fließfähigem Komposit befestigt werden (Abbildung 12). Zwischen Zahn und Fragment kann als „Dentinwundverband“ pro- visorischer Zement, zum Beispiel Tempbond®(KerrHawe), oder Calciumhydroxid- Zement, zum Beispiel Life®(KerrHawe), eingebracht werden. Bei der definitiven Versorgung gelingt die Frakturdarstellung insbesondere bei parodontal vorgeschädigten Zähnen manchmal schon mithilfe von getränkten Retraktionsfäden. Im nicht sichtbaren Bereich kann man auch eine elektrochirurgische Gingivektomie in Erwägung ziehen [Andreasen, 1988]. Im Frontzahnbereich oder bei zu erwartenden tieferen Frakturverläufen kann zur Darstellung ein graziler Mucoperiostlappen unter sulkärer Schnittführung gebildet werden (Abbildung 14). Verläuft die Fraktur partiell isoossär oder subossär, ist es möglich, an der entsprechenden Stelle der Alveolarknochen im Sinne einer chirurgischen Kronenverlängerung geringfügig zu reduzieren, so dass im Idealfall zur Fragmentbefestigung zwischen dem Alveolarknochen und dem Frakturverlauf eine Distanz von einem halben Millimeter vorhanden ist. Wenn das Ausmaß oder die Lokalisation der Ostektomie zu einem ästhetischen Defizit (Rezession, Papillenverlust und mehr) führen würde, ist die Indikation zur Ostektomie im sichtbaren Bereich streng kontraindiziert. Im Seitenzahngebiet ist die Ostektomie in diesem Sinne eher möglich. Ist die Pulpa weniger als 48 Stunden eröffnet, sollte gerade beim jungen Patienten – insbesondere bei nicht abgeschlossenem Wurzelwachstum – die Pulpa mit einem Diamanten angefrischt werden und eine direkte Überkappung oder partielle Pulpotomie durchgeführt werden [Andreasen, 1988]. Ist die Pulpa länger als 48 Stunden exponiert, sollte vor allem bei nicht abgeschlossenem Wurzelwachstum nur eine Pulpotomie mit Entfernung der Kronenpulpa durchgeführt werden [Andreasen, 1988]. Eine Pulpektomie ist erst beim Vorliegen einer irreversiblen Pulpitis angezeigt. Die Blutung der angefrischte Pulpa lässt sich im entzündungsfreien Zustand bereits mit einem kochsalzgetränkten Pellet stillen. Die Überkappung sollte mit einem Caciumhydroxidzement (Life®, Kerr-Hawe) erfolgen (Abbildung 6) [Andreasen, 1988]. Um eine Auflösung des Kalziumhydroxid-Präparates während der Schmelz- und Dentinkonditionierung zu verhindern, kann das Überkappungsmaterial punktuell mit fließfähigem Komposit abgedeckt werden (Abbildung 6). Anschließend muss das Fragment im Bereich des Überkappungsmaterials ausgeschliffen werden (Abbildung 7) [Andreasen, 1988]. Wurde die Pulpa extirpiert und eine Wurzelkanalfüllung mit Guttapercha angefertigt, empfiehlt es sich, diese etwa drei Millimeter apikal des Frakturverlaufes zu reduzieren und in das Fragment aus Retentionsgründen ebenfalls einen zwei bis drei Millimeter tiefen Zapfen hineinzupräparieren. Die Blutstillung des Mucoperiostlappens lässt sich während der Fragmentbefestigung sehr gut mit adrenalingetränkten Pellets Gingipak®(American Dental Systems) erzielen (Abbildung 14). Die Fragmentbefestigung erfolgt auch hier wie in der oben beschriebenen Art und Weise. Nach der Schmelzkonditionierung von Zahn und Fragment mit Orthophosphorsäure kann das Fragment bei guter Passung alleine mit dem Dentinadhäsivsystem Optibond FL®angeklebt werden (Abbildungen 15 und 16). Bei unvollständigen und ausgeschliffenen Fragmenten sollte zusätzlich ein fließfähiges Komposit (wie Tetric fow®, Ivoclar-Vivadent) verwendet werden. Auch hier sollte das Ziel sein, Überschüsse während der Befestigung möglichst zu vermeiden, um die Ausarbeitung auf ein Minimum reduzieren zu können. Die vorhandenen Überschüsse lassen sich, wie oben beschrieben, sehr gut mit einem sichelförmigen Skalpell (12D) oder einer oszillierenden Proxoshape®- oder Bevelshape®-Feile (Intensiv) im PrepControl®-Kopf (KaVo) beseitigen. Nach der Vorpolitur mit Silikonpolierern (Browny®, Greeny®, Edenta) und der Hochglanzpolitur mit der Occlubrush®-Polierspitze (KerrHawe, Orange, USA), sollten besonders die subgingivalen Frakturstellen noch einmal auf Bondingreste untersucht werden. Ein glatter Restaurationsrand ist die Voraussetzung für eine dauerhafte parodontale Irritationsfreiheit. Nach Entfernung der Adrenalinpellets können die Wundränder mit horizontalen Matratzennähten oder Einzelknopfnähten (wie Prolene®6,0, Ethicon) adaptiert werden. Im Einzelfall kann zur gesteuerten Geweberegeneration eine Kollagen-Membran (BioGide®, Geistlich Biomaterials) appliziert werden.
Kompositaufbau unter chirurgischer Darstellung
Ist bei einer Kronen-Wurzel-Fraktur das koronale Fragment verloren gegangen (Abbildung 24) oder nicht erhaltungswürdig, kann gerade beim kindlichen oder jugendlichen Patient der Zahn wie in der oben beschriebenen Art und Weise chirurgisch dargestellt [Andreasen, 1988] werden und unter Zuhilfenahme spezieller Matrizentechniken [Hugo, 1991] in direkter Schichttechnik [Hugo et al., 1995] mit Komposit rekonstruiert werden. Die Verletzung der Pulpa sollte, wie bereits beschrieben, behandelt werden [Andreasen, 1988]. Therapie der ersten Wahl ist eine direkte Überkappung oder eine partielle Pulpotomie (Abbildung 24) [Andreasen, 1988]. Nach der Bildung eines Mucoperiostlappens (Abbildung 24) kann die Trockenlegung, wie oben erwähnt, mit adrenalingetränkten Pellets Gingipak®(American Dental Systems) erzielt werden. Handelt es sich um einen einzelnen Frontzahn, kann nach der chirurgischen Darstellung auch ein Kofferdam mit einer Butterfly-Klammer appliziert werden (Abbildung 25). Für die Rekonstruktion der lateralen und zervikalen Palatinalfläche eignet sich ein DEL-Transparentteilmatrizenband®(Dental Export London). Dazu können auf der Palatinalfläche zwei Teilstücke zu einem „U“ angelegt und mit Systemp Onlay®(Ivoclar-Vivadent) fixiert werden. Das Systemp Onlay®trägt darüber hinaus noch zur zusätzlichen Abdichtung des Kofferdams bei. Wie oben beschrieben, kann der Zahn mit Komposit aufgebaut und ausgearbeitet werden [Hugo et al., 1995]. Auch hier sollte die Restaurationsgrenze vor der Adapatation der Wundränder genau auf Kompositüberschüsse überprüft werden (Abbildungen 26 und 27).
Kieferorthopädische Extrusion
Vor allem im sichtbaren Bereich sind der oben beschriebenen selektiven Ostektomie oder der konventionellen chirurgischen Kronenverlängerungen Grenzen gesetzt (Abbildung 28). Eine elegante und weitgehend atraumatische Methode, um den Frakturverlauf im Frontzahnbereich besser darstellen zu können, ist die kieferorthopädische Extrusion des verletzten Zahnes (Abbildung 29) [Andreasen, 1988]. Voraussetzung hierfür ist eine lange Wurzel und die anschließende Restaurierbarkeit des Zahnes mit einem Kronen-Wurzel-Verhältnis von eins zu eins oder besser. [Andreasen, 1988]. Die kieferorthopädische Extrusion hat den großen Vorteil, dass die Pulpa vital erhalten werden kann und dass das Parodontium nur geringfügig traumatisiert wird [Andreasen, 1988]. Als Nachteil sind allerdings die höheren Kosten und die längere Behandlungsdauer für die kieferorthopädische Extrusion zu nennen [Andreasen, 1988]. Günstiger als die Extrusion mit einer Multibandapparatur oder einer Platte mit Gummizügen ist die Extrusion mit kleinen Magnetsystemen (American Dental Systems). Hierbei wird ein Magnet mit Komposit adhäsiv an den frakturierten Zahn geklebt (Abbildung 37) und die anderen Magneten werden in ein Provisorium (Abbildung 36) einpolymerisiert. Während die aktive kieferorthopädische Extrusion nur drei bis sechs Wochen [Andreasen, 1988] dauert, bedarf die Retentionszeit aufgrund der hohen Rezidivgefahr sechs bis acht Monate (Abbildung 38). Für die Implantologie von Vorteil, aber für die Restauration eines extrudierten Zahnes von Nachteil, ist der Effekt, dass dem Zahn bei der Extrusion sowohl in horizontaler als auch in vertikaler Dimension Hart- und Weichgewebe folgen. Demzufolge ist nach der Extrusion in den allermeisten Fällen eine parodontalchirurgische Korrektur des Gingivaverlaufes notwendig (Abbildung 30). Von einer elektrochirurgischen Gingivektomie ist aus ästhetischen Gründen abzuraten, da hieraus meist ein wulstiger, livider und unnatürlich erscheinender Gingivaverlauf resultiert. Günstiger ist es, einen Mukoperioslappen zu bilden, diesen in Anlehnung an den Nachbarzahn auszudünnen, das parodontale Ligament auf dem extrudierten Zahn selektiv zu entfernen und den Lappen mit Einzelknopfnähten apikal zu fixieren (Abbildungen 31 und 32). Nach der Wundheilung kann der Zahn beim Jugendlichen in der oben beschriebenen Weise mit Komposit aufgebaut werden (Abbildungen 34 und 35). Beim erwachsenen Patienten stehen dem Behandler natürlich auch prothetischen Restaurationsmöglichkeiten zur Verfügung.
Chirurgische Extrusion
Die chirurgische Extrusion sollte nicht die Methode der ersten Wahl zur Extrusion sein, dennoch gibt es Frakturverläufe (Abbildung 40), in denen die kieferorthopädische Extrusion nicht möglich ist [Andreasen, 1988]. Voraussetzung ist auch hier eine lange Wurzel und die Restaurierbarkeit des Zahnes mit einem Kronen-Wurzel-Verhältnis von mindestens eins zu eins. [Andreasen, 1988]. Der Vorteil der chirurgischen Extrusion ist, dass die Behandlung kostengünstig ist und schnell vonstattengeht [Andreasen, 1988]. Nachteile sind allerdings, dass die Behandlung mit einem Vitalitätsverlust der Pulpa einhergeht und dass das Parodontium stärker geschädigt wird [Andreasen, 1988]. Aufgrund der parodontalen Irritation während der Luxation kann es bei dieser Vorgehensweise unter Umständen im Lauf der Zeit zur Ersatzresorption (Ankylose) kommen. Erscheint der Frakturverlauf im Röntgenbild für eine kieferorthopädische Extrusion ungünstig (Abbildung 40), kann man den Zahn vorsichtig mit einer Zange luxieren, ihn gegebenenfalls um 90 oder 180 Grad drehen und ihn in einer koronaleren Position für sechs Wochen schienen (Abbildungen 41, 45) [Andreasen, 1988]. Eine Drehung ermöglicht häufig einen besseren Frakturverlauf für die Restauration (Abbildung 46) und eine bessere Stabilisierung des Zahnes durch den „Verkeilungseffekt“ in der Alveole [Andreasen, 1988]. Während der Schienungsperiode sollte die Wurzelkanalbehandlung durchgeführt werden (Abbildungen 39, 41, 42). Nach der Ossifikation des Parodontalspaltes (Abbildung 42) kann der Zahn entweder mit einem Kompositaufbau oder einer laborgefertigten Krone restauriert werden (Abbildungen 46 und 47).
Zusammenfassung
Während es früher häufig nur möglich war, die traumatisch verletzten Zähne bis zum Abschluss der Gebissentwicklung mit einem meist unbefriedigenden Provisorium zu versorgen [Andreasen O, 1988], ist es heute Dank der adhäsiven Restaurationstechniken in vielen Fällen durchaus möglich, auch tief frakturierte Zähne – vor allem im jugendlichen Gebiss – viele Jahre ästhetisch und funktionell erfolgreich zu versorgen. Mit der Einführung der Schmelzätztechnik in die Zahnmedizin und der Entwicklung der Dentinadhäsiv-Systeme ist es möglich geworden, vorhandene Zahnfragmente dauerhaft wiederzubefestigen oder die verloren gegangene Zahnhartsubstanz ästhetisch und funktionell mit einem Komposit zu restaurieren. Ist die Versorgung eines Zahnes aufgrund seines tief reichenden Frakturverlaufes nicht sofort möglich, stehen dem Behandler verschiedene Methoden zur Verfügung den Zahn dennoch adäquat zu versorgen. Bei subgingivalen Frakturverläufen besteht die Möglichkeit, sich den Frakturverlauf unter Bildung eines Mukoperiostlappens darzustellen. Im nicht sichtbaren Bereich kann zusätzlich eine selektive Ostektomie im Sinne einer chirurgischen Kronenverlängerung durchgeführt werden. Verläuft die Fraktur im sichtbaren Bereich iso- oder subossär, ist die Methode der ersten Wahl die kieferorthopädische Extrusion. Die chirurgische Extrusion sollte nur bei ungünstigen Frakturverläufen vorgezogen werden. Abhängig vom Alter des Patienten können die betroffen Zähne entweder mit dem Fragment, einem Kompositaufbau oder einer Krone versorgt werden. Besonders wichtig ist die Erhaltung tief zerstörter Zähne beim unvollendeten Kieferwachstum. Der komplikationslose Erhalt eines Zahnes verbessert in jedem Fall die Voraussetzung für eine eventuell später notwendige Implantation.
OÄ Dr. Carmen AndingKlinik für ZahnerhaltungDirektor: Prof. Dr. A. LussiFreiburgstraße 7CH-3010 Bernc.anding@gmx.de