Die Luft wird knapp
Die chronisch obstruktive Lungenerkrankung, kurz COPD (chronic obstructive pulmonary disease), ist der Überbegriff für die chronisch-obstruktive Bronchitis und das Lungenemphysem – und laut Weltgesundheitsorganisation (WHO) damit die häufigste chronische Erkrankung der Atmungsorgane. Weltweit betrachtet nimmt die COPD den vierten Platz in der Todesursachenstatistik ein – in Europa ist sie die dritthäufigste Todesursache.
Risikofaktor Rauchen
Hauptursache der COPD ist die Konfrontation der Atemwege mit Noxen, allen voran bedingt durch das Rauchen. So gehen Experten davon aus, dass in der westlichen Welt 80 bis sogar 90 Prozent der COPD-Fälle durch Nikotinabusus verursacht sind.
Die Erkrankung manifestiert sich üblicherweise nach dem 40. Lebensjahr und nimmt in ihrer Inzidenz mit steigendem Lebens- alter zu, wobei ein Krankheitsgipfel im siebten Lebensjahrzehnt erreicht wird. Da heutzutage Jugendliche oft bereits sehr früh mit dem Rauchen beginnen, wird erwartet, dass die COPD künftig häufiger auch schon in jüngeren Jahren zu diagnostizieren sein wird. Denn das Krankheitsrisiko steigt mit der Zahl der gerauchten Zigaretten, es wird entscheidend durch die lebenslang gerauchte Zigarettenzahl bestimmt. Abgeschätzt wird diese in sogenannten Packungsjahren (pack years), wobei die „Maßeinheit“ pack year für die Angabe steht, dass ein Raucher ein Jahr lang durchschnittlich eine Packung Zigaretten täglich geraucht hat. 20 pack years können jedoch bedeuten, dass 20 Jahre lang eine Packung Zigaretten täglich oder auch zehn Jahre lang zwei Schachteln pro Tag konsumiert wurden.
Das Rauchen als kausaler Faktor hat zwar eine hohe Korrelation mit der Manifestation der Erkrankung, aber auch Nicht-Aktivraucher erkranken zunehmend häufiger. Nach Angaben der „Lungenärzte im Netz“ ist in Deutschland mehr als ein Viertel der nichtrauchenden Bevölkerung regelmäßig Passivrauch ausgesetzt. Entsprechend den Schätzungen der European Respiratory Society sterben in Deutschland jedes Jahr 4.000 Nichtraucher an den Folgen des Passivrauchs, davon mehr als 900 Patienten an einer durch Passivrauchen verursachten COPD.
Außerdem könnten auch andere Umwelteinflüsse eine Rolle spielen. In Frage kommen hierbei vor allem toxische Substanzen in der Umgebungsluft, denen die Lunge langfristig ausgesetzt ist, also beispielsweise Dämpfe oder Stäube am Arbeitsplatz. Außerdem können auch andere Erkrankungen wie ein genetisch bedingter Alpha-1-Antitrypsinmangel zur COPD führen. Allerdings erhöht allein schon das Tabak- rauchen das COPD-Risiko um das 13-fache.
Frauen sind ebenfalls zunehmend öfter betroffen. So nahm laut WHO-Berichten im Zeitraum zwischen 1960 und 1998 die Sterblichkeit durch eine COPD bei Männern um 344 Prozent und bei Frauen im gleichen Zeitraum sogar um 1.000 Prozent zu.
Symptomatik und Krankheitsprogression
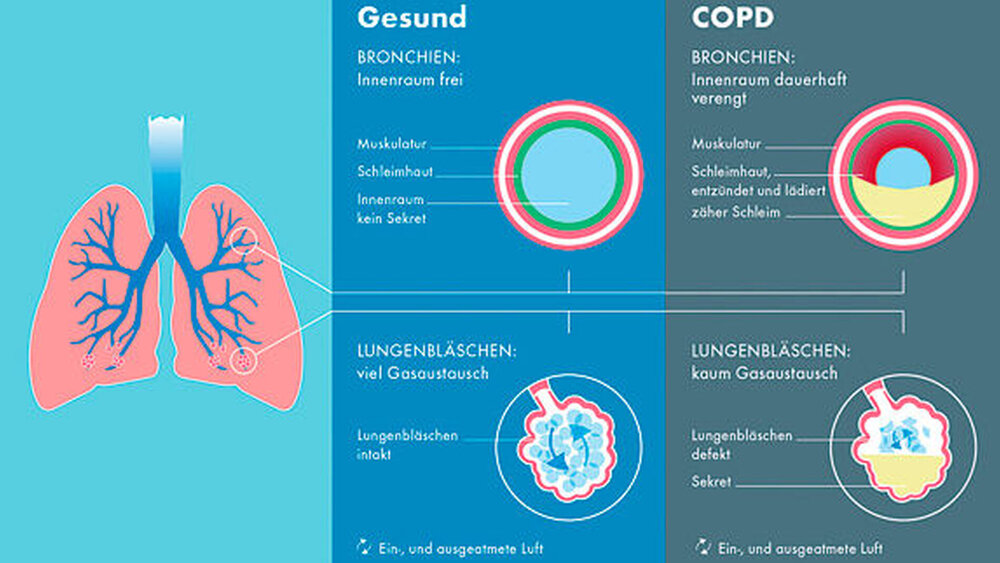
Die COPD ist charakterisiert durch die Symptomtrias von Husten, Auswurf und Luftnot. Die Erkrankung entwickelt sich meist auf dem Boden einer chronischen Bronchitis. Es kommt in der Folge zu Entzündungsreaktionen im Bereich der kleinen Atemwege, zur Zerstörung des Flimmerepithels und damit zu einer zunehmenden Schädigung des Lungengewebes mit dauerhafter Obstruktion der Atemwege.
Es resultiert ein zunehmender Verlust an Elastizität der Atemwege, eine Zunahme des Residualvolumens in der Lunge, also des Luftvolumens, das praktisch nicht mehr willkürlich ausgeatmet werden kann und damit auch ein zunehmender Anteil von Kohlendioxid im Blut. Die Kardinalsymptome machen sich zu Beginn nur unter Belastung bemerkbar und bestehen im fortgeschrittenen Stadium auch in Ruhe mit zunehmendem Nachlassen der Lungenfunktion.
Mit fortschreitender Erkrankung kommt es zu weiteren Beeinträchtigungen. Charakteristisch ist ein massiver Abfall der körperlichen Leistungsfähigkeit verbunden mit einem Rückgang der Muskelmasse, mit einem deutlichen Gewichtsverlust, einer abnehmenden Knochendichte und zunehmender Komorbidität, wobei insbesondere das kardiovaskuläre System betroffen ist. So droht im Spätstadium der COPD das Cor pulmonale, wobei sich die rechte Herzhälfte vergrößert und an Leistungskraft einbüßt.
Es entwickelt sich somit eine Rechtsherzinsuffizienz, erkennbar an der Ausbildung von Ödemen im Beinbereich und gegebenenfalls einem Aszites sowie gestauten Hals- venen. Das erklärt unter anderem, warum häufig nicht die COPD direkt, sondern die kardiovaskulären Folgen bis hin zu Herzinfarkt und Schlaganfall die eigentliche Todesursache der Patienten sind.
Gefürchtet sind bei der COPD insbesondere die akuten Krankheitsexazerbationen, also Phasen mit sich akut verschlechternder Klinik. Typische Zeichen einer Exazerbation sind eine Zunahme der Dyspnoe, des Hustens und des Sputums, die über die normalen Tagesschwankungen hinausgeht und länger als 24 Stunden andauert.
Ursache oder Auslöser ist oftmals ein viraler oder bakterieller Infekt. Exazerbationen treten folglich gehäuft im Herbst und Winter auf. Sie sind unbedingt ernst zu nehmen, da potenziell Lebensgefahr besteht. Denn bei zunehmender Mangelversorgung mit Sauerstoff und Erschöpfung der Atemmuskulatur droht zwangsläufig das akute Lungenversagen.
Therapiemaßnahmen
Oberste Maxime der COPD-Behandlung ist der Verzicht auf das Rauchen, was oftmals spezielle Therapiemaßnahmen der Raucherentwöhnung erfordert. Davon abgesehen orientiert sich die Therapie am Schweregrad der Erkrankung, wobei generell das Ziel darin besteht, das Fortschreiten der COPD zu hemmen, Komplikationen wie beispielsweise akute Exazerbationen zu verhindern, die Symptomatik zu bessern und damit zugleich die körperliche Belastbarkeit sowie die Lebensqualität der Betroffenen zu steigern.
Behandelt wird in aller Regel medikamentös, wobei verschiedene Wirkstoffgruppen zur Anwendung kommen. Es handelt sich vor allem um kurzwirksame Bronchodilatatoren zur Therapie akuter Symptome sowie langwirksame Bronchodilatatoren als Basistherapie.
Verabreicht werden dabei vor allem Beta-2-Sympathikomimetika sowie Anticholinergika und gegebenenfalls auch Theophyllin. Die therapeutische Bedeutung der Kortiko- steroide ist bei der COPD derzeit noch Gegenstand wissenschaftlicher Diskussionen. Zusätzlich können Mukolytika zur Linderung der Symptomatik sinnvoll sein.
Bei fortschreitender Erkrankung und anhaltender Atemnot ist außerdem eine Sauerstoff-Langzeittherapie angezeigt.
Kommt es zur Entwicklung einer akuten Exazerbation der COPD, so ist die Dosierung der Wirkstoffe zu steigern und gegebenenfalls eine antibiotische Therapie einzu- leiten. In schweren Fällen sollte die Behandlung wegen der akuten Gefährdung des Patienten unbedingt stationär erfolgen.
Besser Training statt Schonung
Patienten mit COPD neigen in aller Regel aufgrund der Symptomatik unter Belastung dazu, sich körperlich zu schonen. Damit aber wird ein Teufelskreis in eine zunehmend sich verschlechternde körperliche Leistungsfähigkeit und auch in eine zunehmend nachlassende Lungenfunktion gebahnt. Bei körperlicher Schonung droht zudem der soziale Rückzug, die Lebensqualität lässt damit nach und das Auftreten von Ängsten und Depressionen im Zusammenhang mit der Erkrankung wird gefördert.
Aus Sicht der Zahnmedizin
Chronisch obstruktive Lungenerkrankung
Da die COPD einen schleichend progredienten Verlauf aufweist, wird sie häufig erst spät diagnostiziert, wenn schon erhebliche Veränderungen des Lungengewebes eingetreten und eine Leistungsminderung für die Patienten spürbar geworden sind. Unter Umständen wird auch die Diagnose erst nach einer akuten Exazerbation gestellt. Diese entwickeln sich häufig im Rahmen viraler oder bakterieller Infekte und führen zu deutlicher Dyspnoe und Husten mit prolongiertem und verstärktem Auswurf.
Im zahnmedizinischen Setting sind folgende Aspekte bei Patienten mit COPD von Bedeutung:
Bei der Lagerung auf dem Behandlungsstuhl sollte auf die Bedürfnisse der Patienten geachtet werden, um keine Dyspnoe auszulösen oder zu verstärken. Die Frage nach der nächtlichen Schlafposition (Oberkörper hoch beziehungsweise flach und in Rücken¬lage) beziehungsweise die Antwort des Patienten dazu, ist ein Hinweis auf eine möglich Reklination des Oberkörpers auf dem Behandlungsstuhl.
Des Weiteren ist bei ausgedehnter Lokal¬anästhesie insbesondere von Zunge und weichem Gaumen zu beachten, dass die Patienten den Luftstrom bei der Atmung nicht wahrnehmen können und damit das Gefühl haben, dass ihre Ventilation eingeschränkt ist. Dies kann ebenfalls eine Dyspnoe auslösen und verstärken. Angst und Stress verstärken dieses Gefühl. Gleiches gilt für die Verwendung von Kofferdam.
Außerdem gibt es Hinweise dafür, dass parodontale Infektionen, wie auch andere Infektionen im oberen Respirationstrakt, die COPD negativ beeinflussen können.
Ebenso sollten bei COPD-Patienten keine Sedierungsmaßnahmen allein durchs zahnärztliche Team vorgenommen werden.
Im Rahmen der Therapie einer Obstruktiven Lungenerkrankung werden als Bronchodilatatoren Beta-2-Sympathomimetika verabreicht, ebenso Anticholinergika. Dies muss bei der Auswahl der Lokalanästhesielösung – vor allem im Hinblick auf den Vasokonstriktor – berücksichtigt werden. Durch den additiven Effekt wird die Sympathikusstimulation verstärkt.
Selbstverständlich bedürfen auch die durch die COPD ausgelösten Organschäden, wie zum Beispiel die Rechtsherzinsuffizienz und das cor pulmonale, Aufmerksamkeit. Besondere Bedeutung haben bei der Anamnese daher Fragen nach der aktuellen Belastbarkeit des Patienten wie zum Beispiel Einschränkungen der Wegstrecke, beim Gehen und beim Treppensteigen.
Einen Selbsttest zur COPD-Risikoerkennung finden Sie hier.
Univ.-Prof. Dr. Dr. Monika Daubländer
Leitende Oberärztin der Poliklinik für Zahnärztliche Chirurgie
Universitätsmedizin der Johannes Gutenberg-Universität Mainz
Poliklinik für Zahnärztliche Chirurgie
Augustusplatz 2, 55131 Mainz
daublaen@uni-mainz.de
PD Dr. Dr. Peer W. Kämmerer, MA
Leiter der zahnärztlich-chirurgischen Poliklinik
sowie
Oberarzt der Klinik und Poliklinik für Mund-, Kiefer- und Plastische Gesichtschirurgie der Universitätsmedizin Rostock
Schillingallee 35, 18057 Rostock
Zur Therapie der COPD gehört daher eine gezielte Atem- und Physiotherapie, bei der der Patient lernt, die Atmung durch spezielle Atemtechniken in Ruhe und unter Belastung zu erleichtern. Es wird außerdem COPD-Patienten explizit geraten, sich entsprechend der individuellen Möglichkeiten einem gezielten körperlichen Training einschließlich Ausdauertraining und Kraftsport zu unterziehen. Dies ist am einfachsten im Rahmen einer speziellen Lungensportgruppe möglich.
Christine Vetter
Merkenicher Str. 224, 50735 Köln