Unorthodoxe Interventionen wagen
Im hohen Alter besitzen Menschen unterschiedlich viele Zähne. Neben parodontalen und endodontischen Erkrankungen finden sich zum Teil umfangreiche Zahnhartsubstanzläsionen wie ausgedehnte Wurzelkaries, Abrasionen, Attritionen, Erosionen und Frakturen. Hinzu kommen Zahnverluste mit Lückenbildungen, die aufgrund besonderer Lebensverhältnisse und -einschränkungen zuweilen durch Prothesen, Brücken oder Implantate nicht ohne Weiteres geschlossen werden können. Inzwischen kann die restaurative Zahnerhaltung mit alternativen Methoden zur Versorgung beitragen. Besonders die Weiterentwicklungen der Komposite und ihrer sachgerechten Verarbeitung haben hier neue Wege eröffnet [Frese et al., 2014; Opdam et al., 2010; Staehle, 1999, 2003, 2014; Wolff et al., 2015a,b; Staehle et al. 2017].
In diesem Beitrag wird auf folgende Gegebenheiten näher eingegangen:
Management von Einzelzahnlücken
Management nicht-kariesbedingter
Läsionen
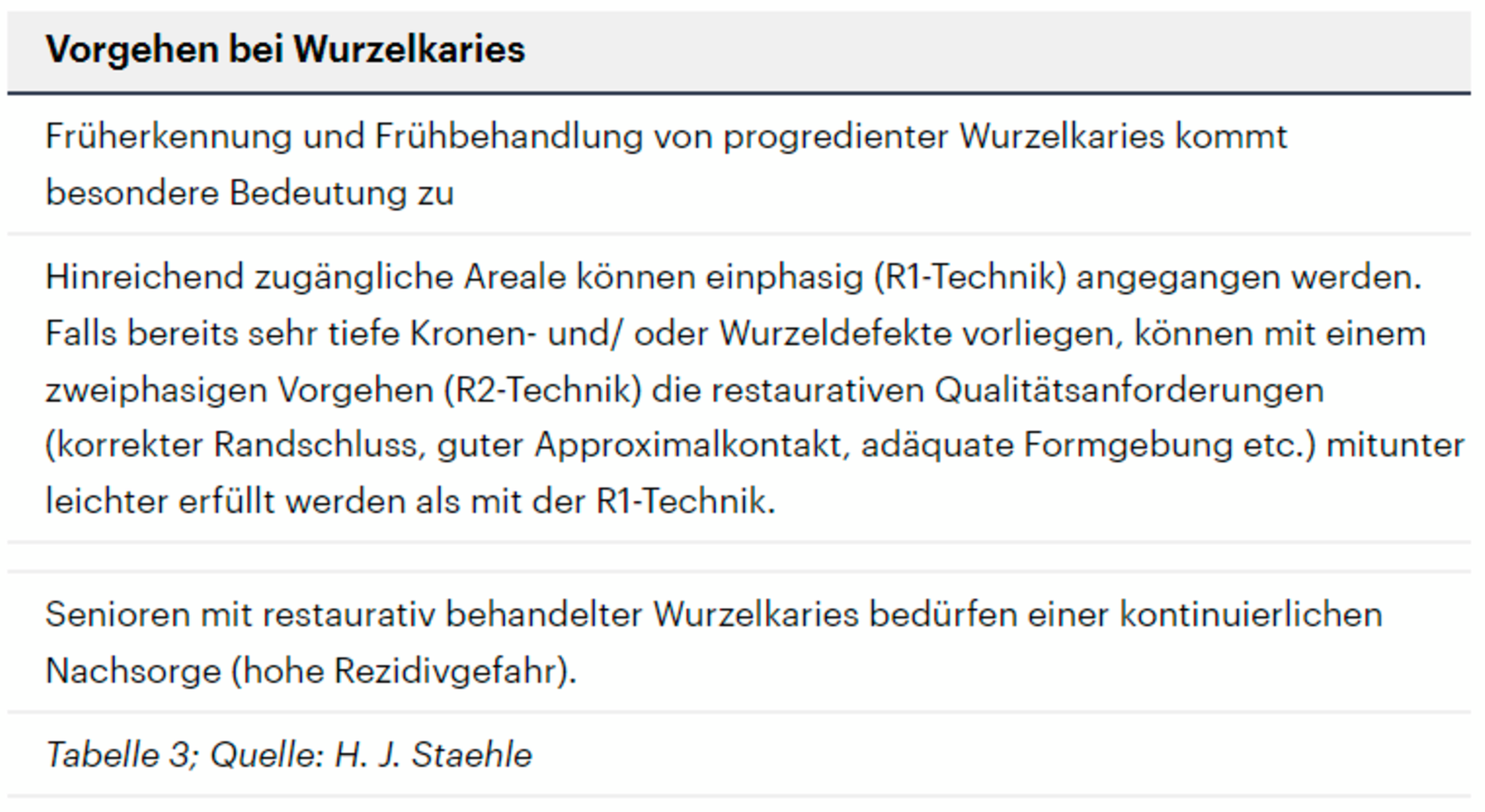
Behandlung von Wurzelkaries
Vorgehen bei Höckerfrakturen
Reparaturrestaurationen
Anpassung neuer direkter Restaurationen an bestehende prothetische Versorgungen
Die Behandlungsoptionen müssen unter anderem den allgemeinen körperlichen und geistigen Gesundheitszustand, die Aktivität, die manuelle Geschicklichkeit, die Konzentrationsfähigkeit und die Compliance von Senioren, deren Lebensverhältnisse und -erwartungen bekanntlich äußerst variabel sind, berücksichtigen. Die besonderen Begleitumstände der Gerontostomatologie (altersgerechte Praxiseinrichtung und -organisation, Einschätzung der funktionellen Kapazität, Complianceförderung und mehr) sind an anderer Stelle beschrieben [Ludwig, 2016; Müller und Nitschke, 2010; Nitschke, 2016; Reißmann und Lamprecht, 2018] und werden deshalb hier nur am Rande erörtert.
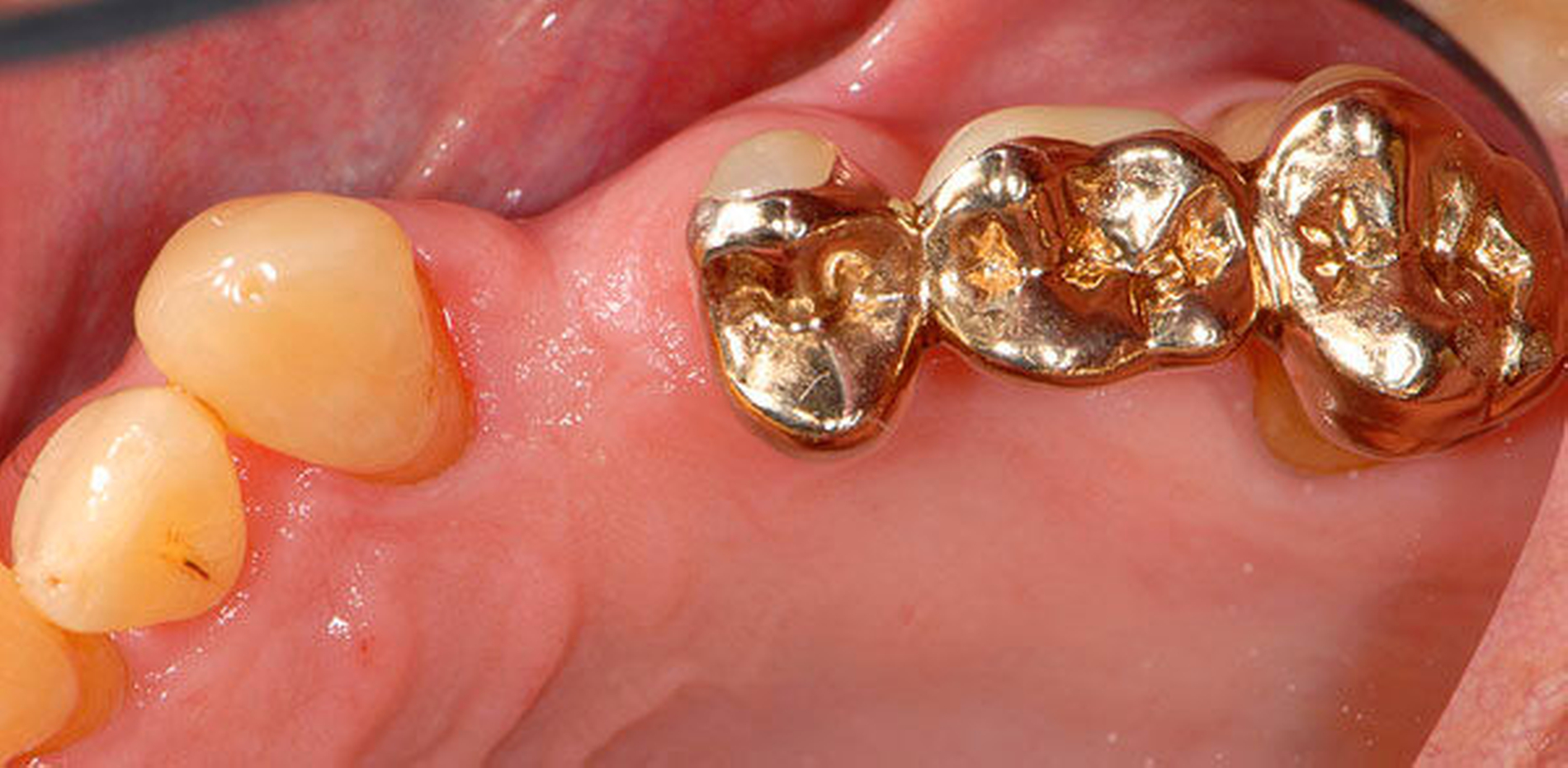
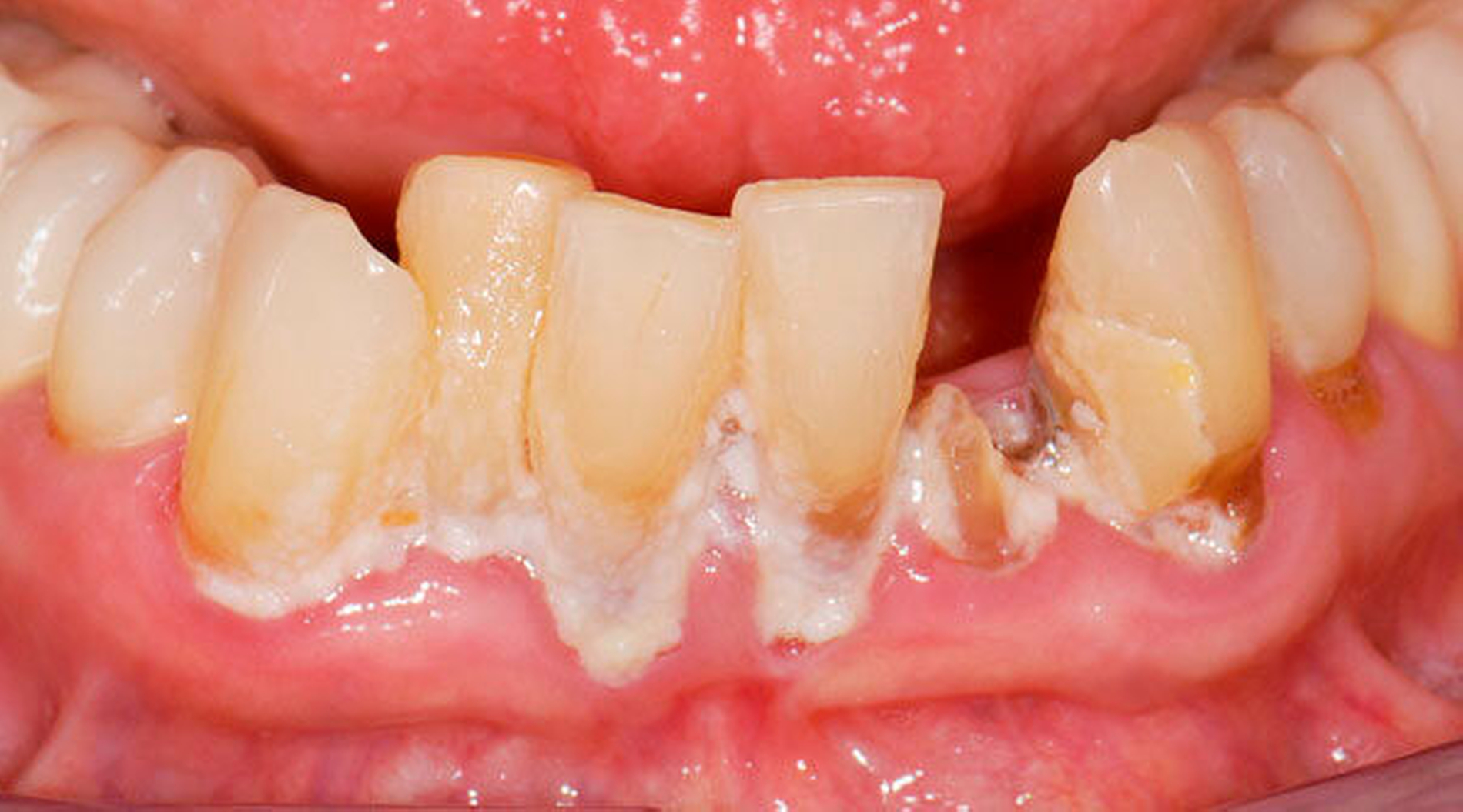
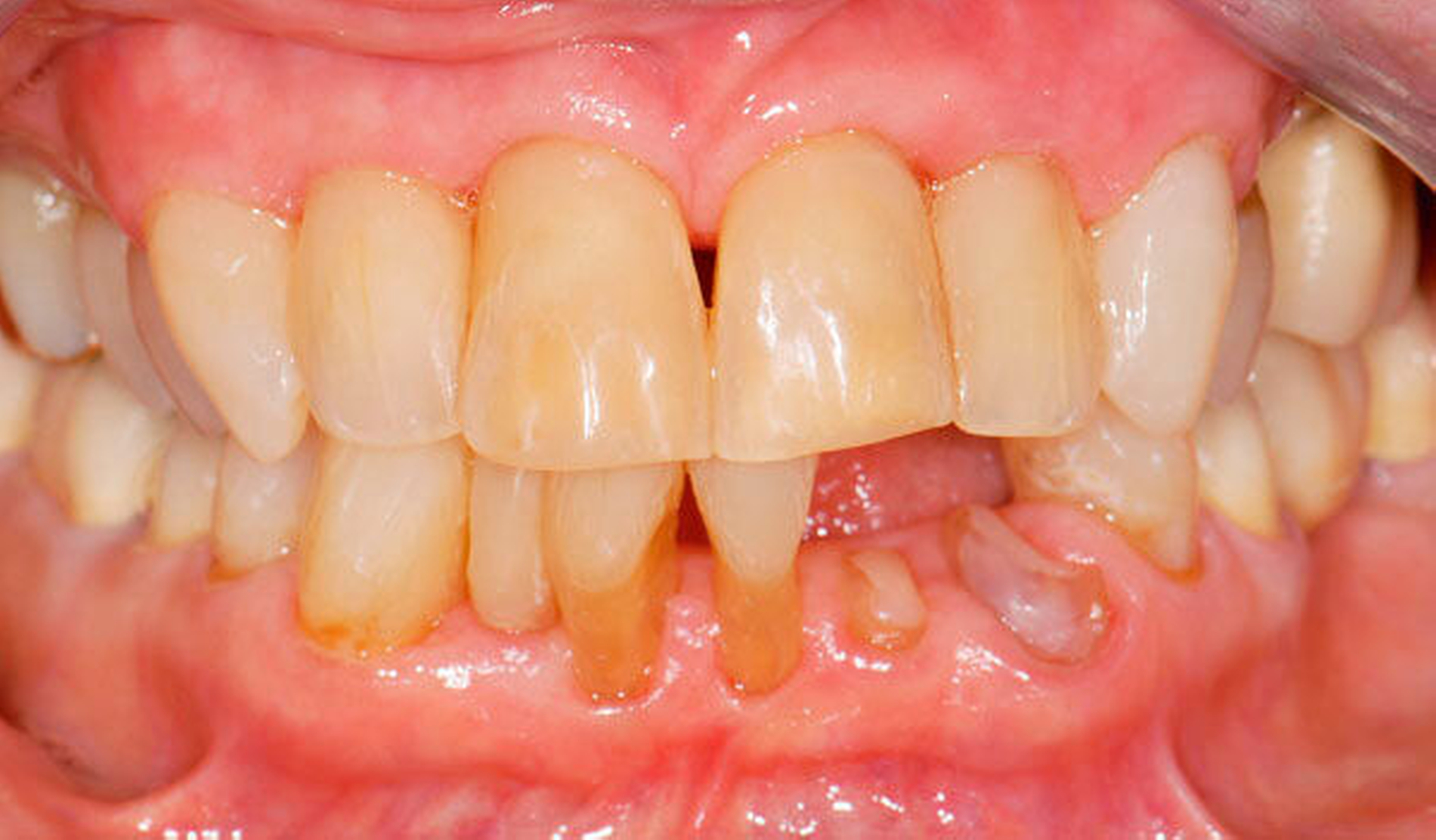
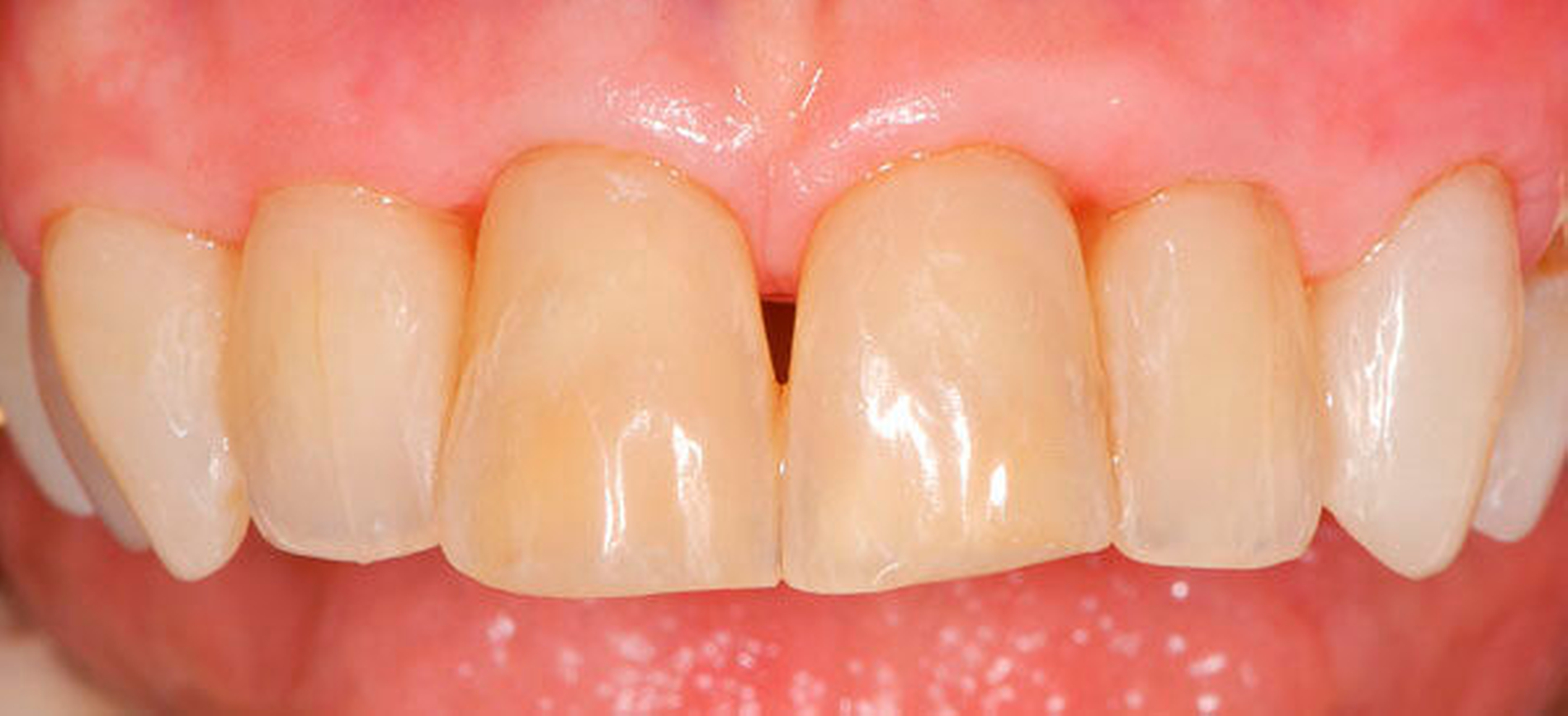
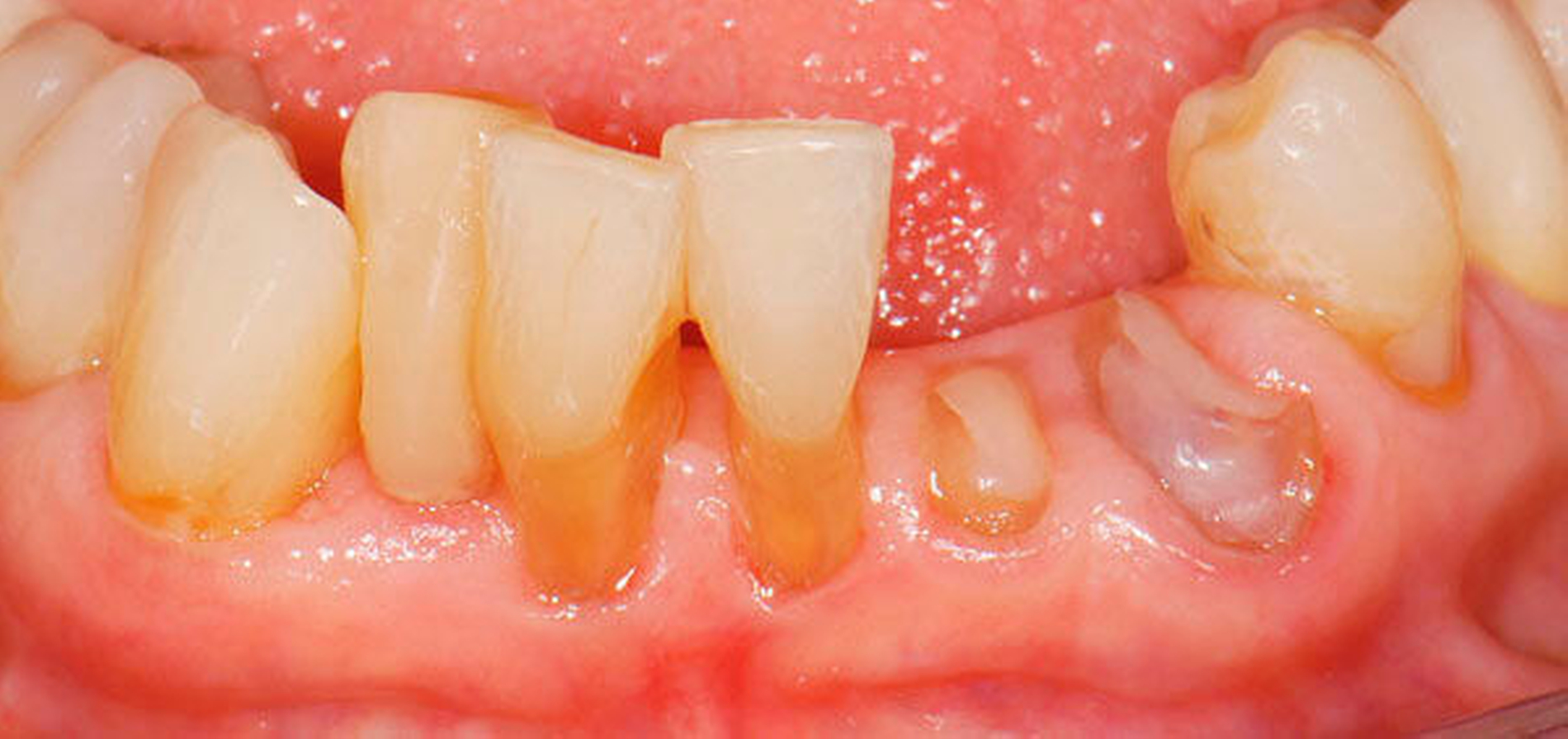
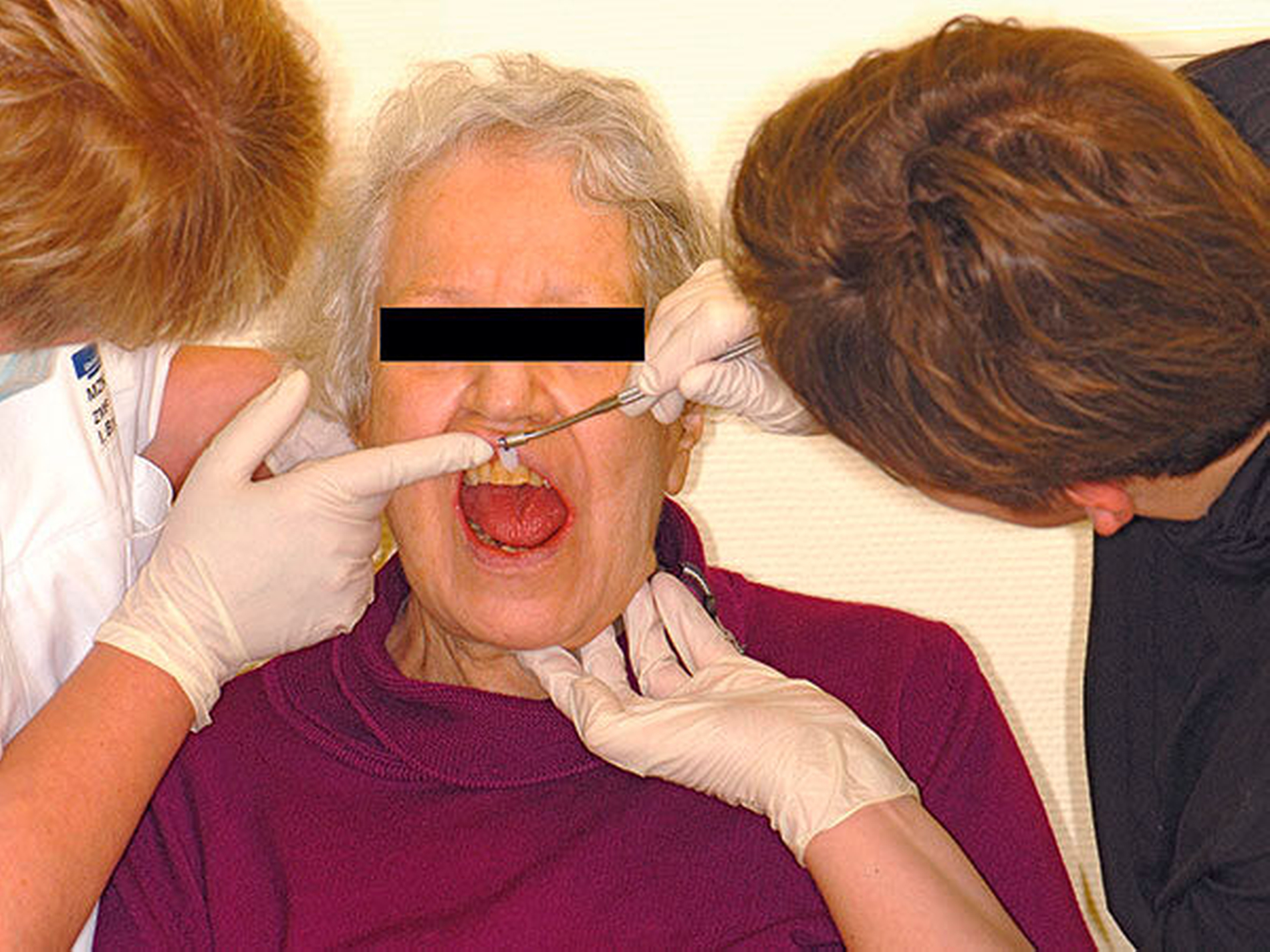
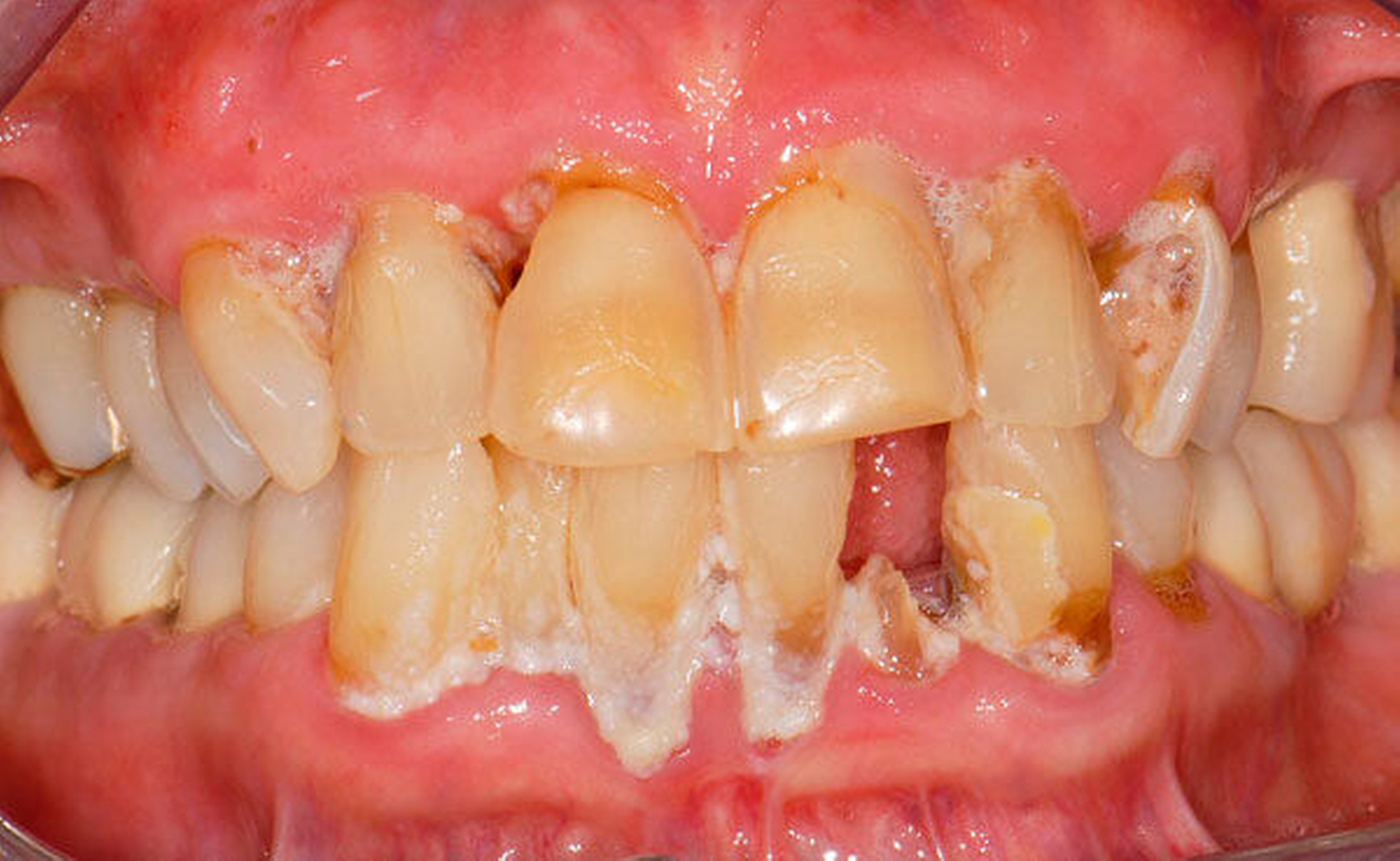
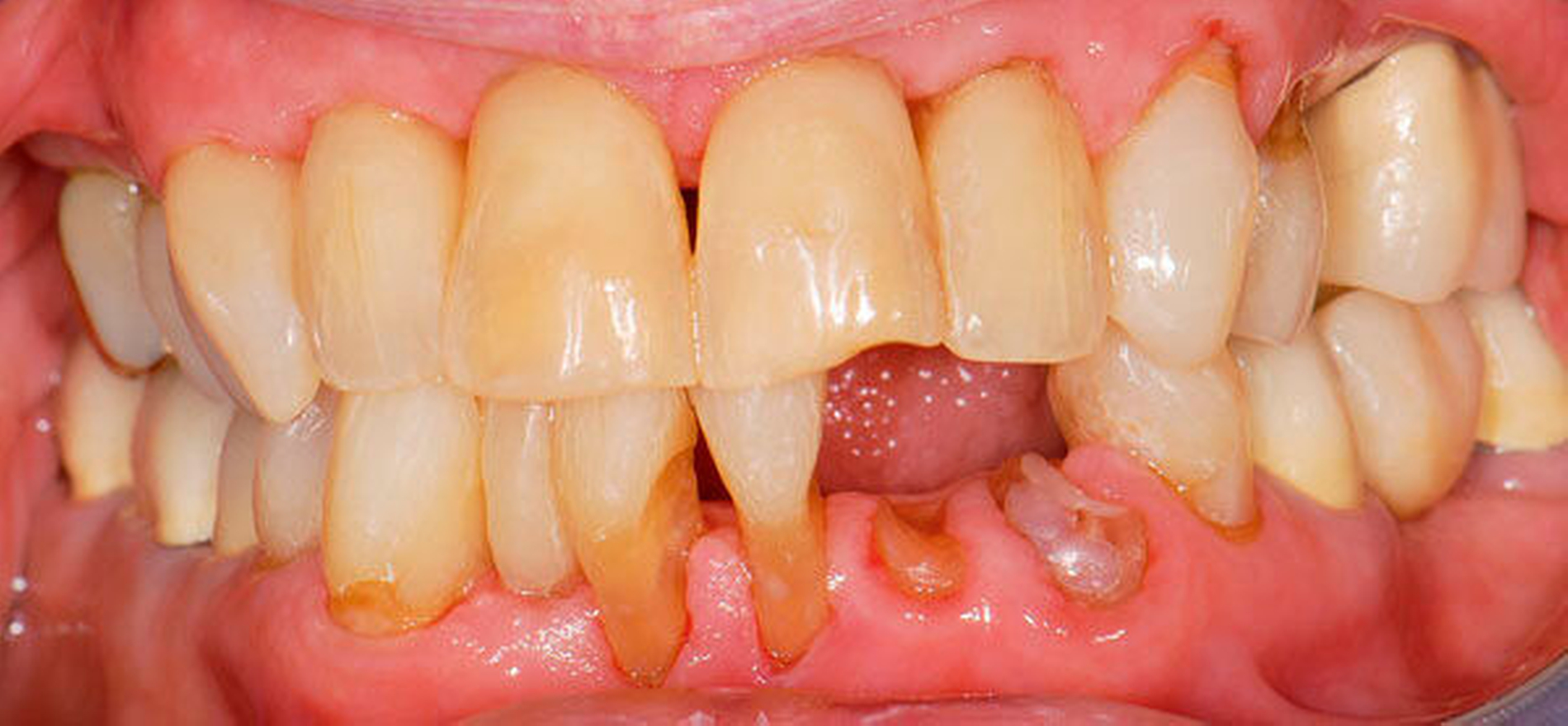
Abbildung 1 A-I: 84-jähriger Patient mit arterieller Verschlusskrankheit (Claudicatio intermittens)
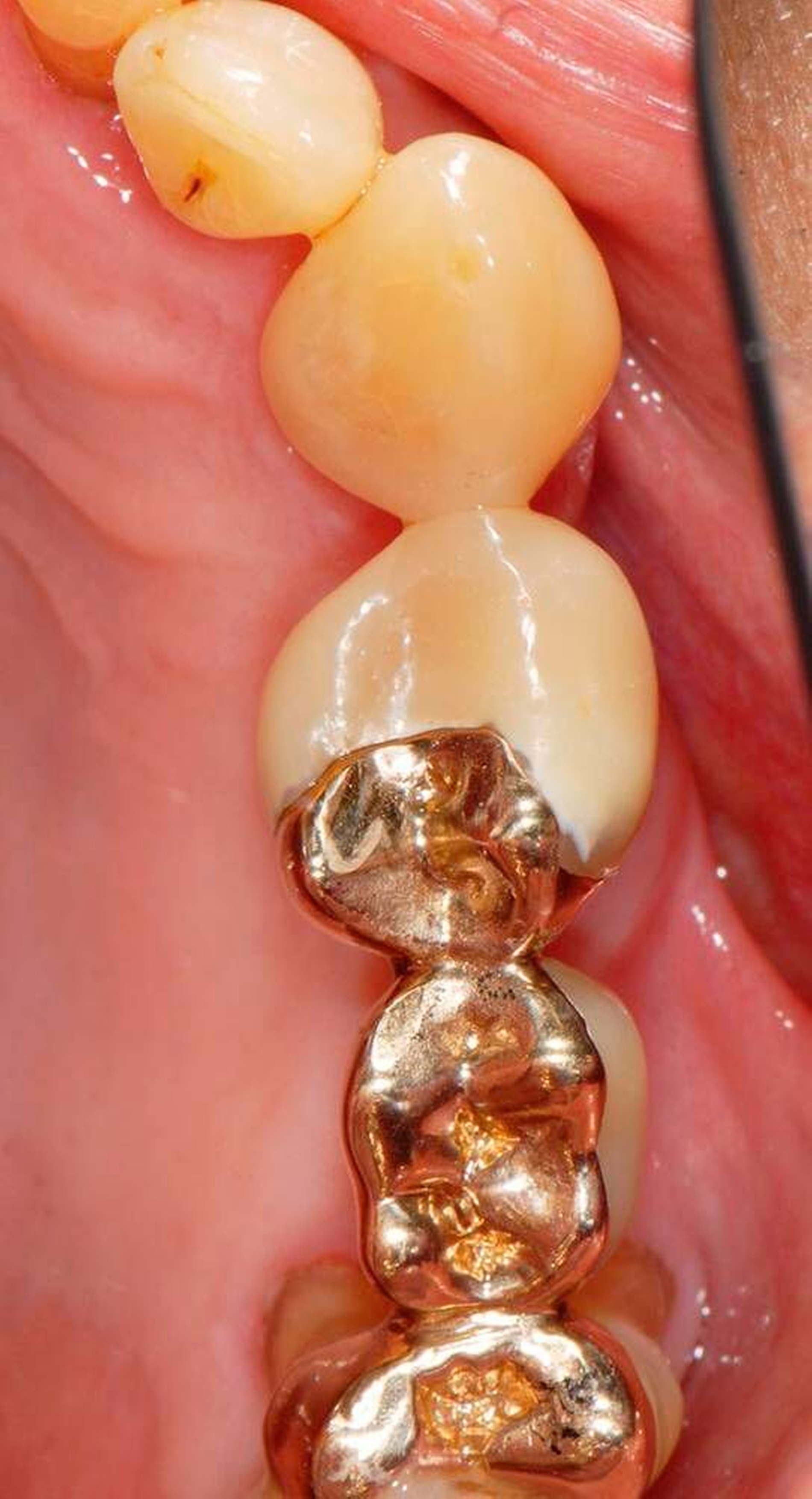
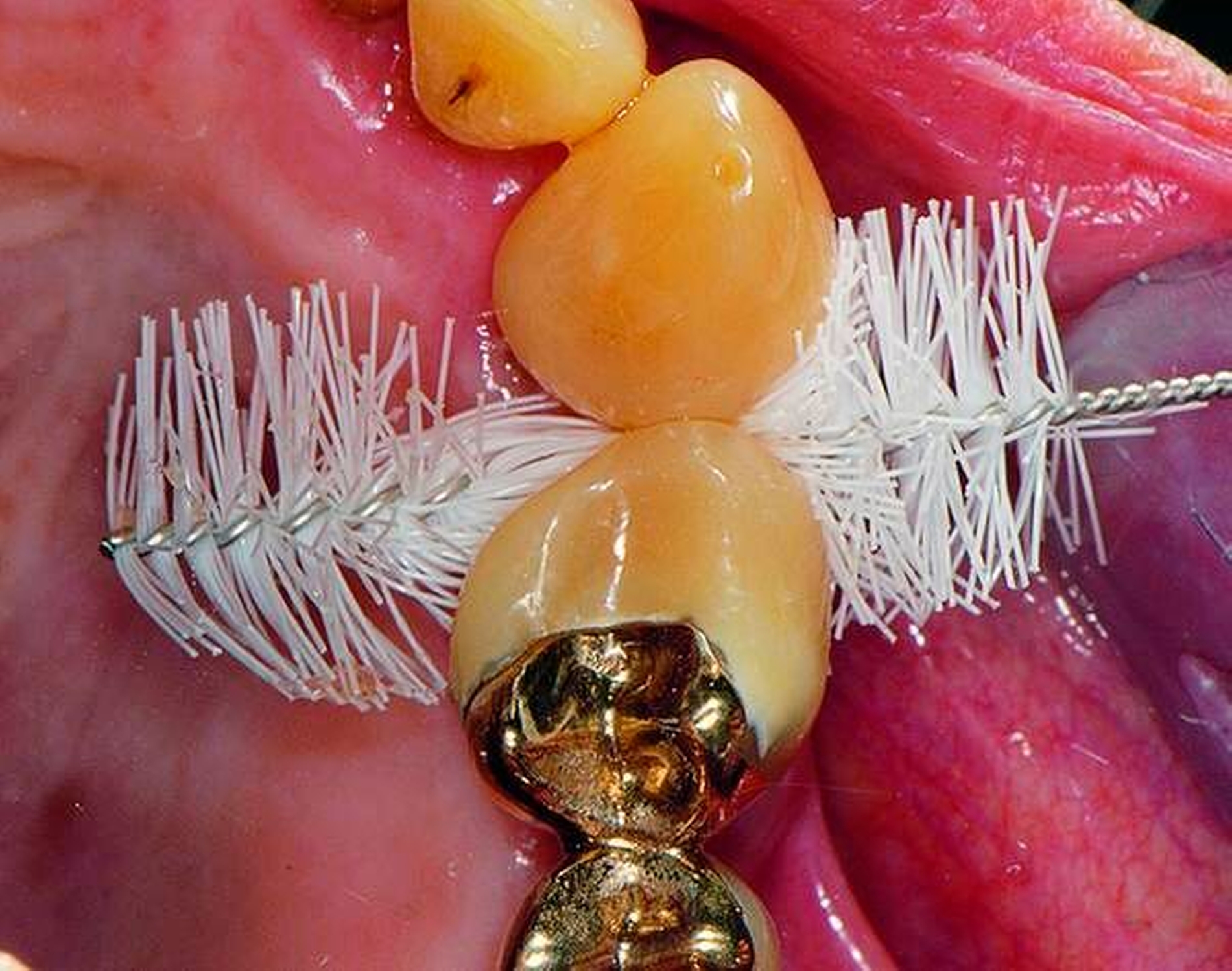
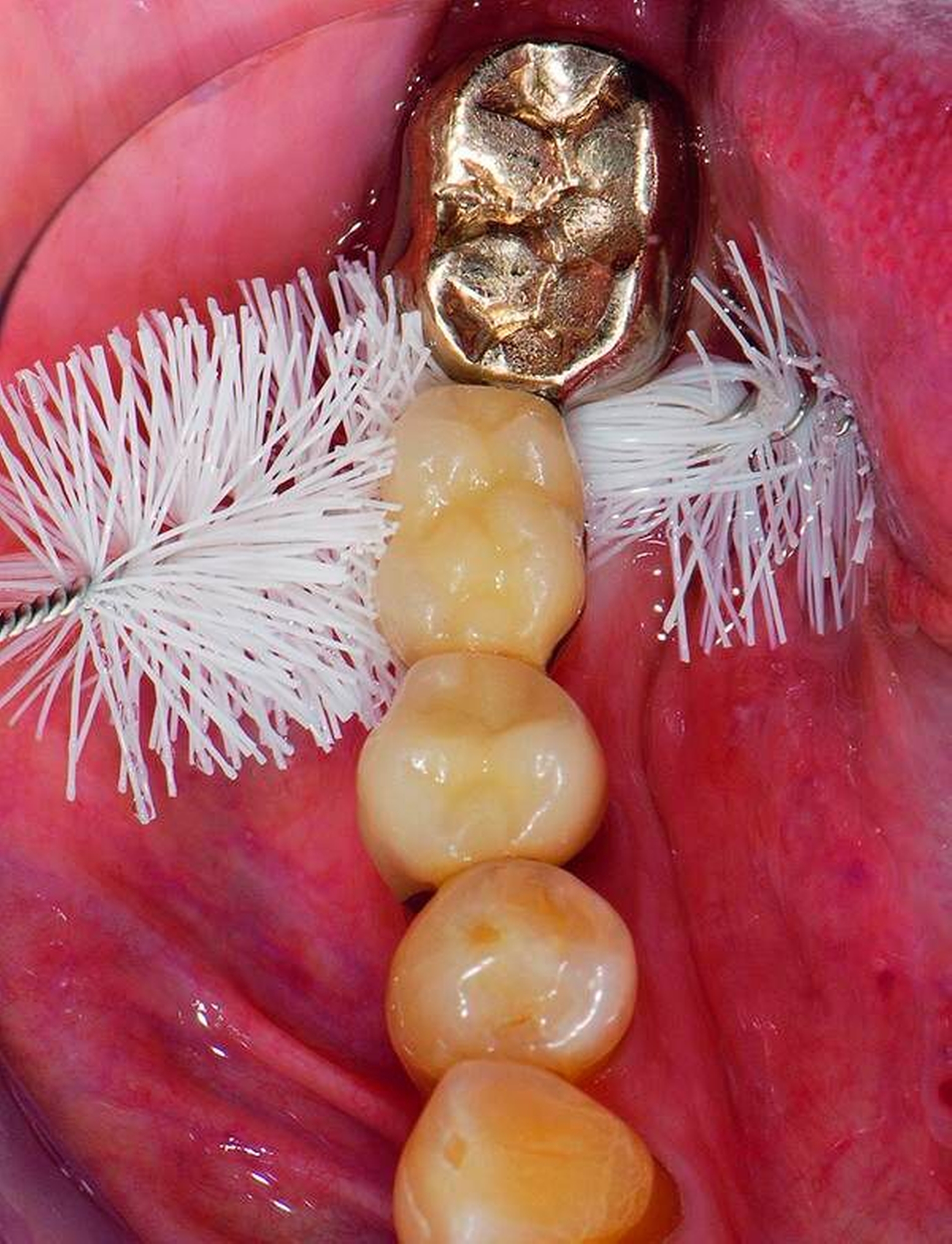
1. Lückenmanagement (Monitoring, direkte Zahnverbreiterungen oder -anhänger, Prinzip der verkürzten Zahnreihe)
Senioren haben – wie oben ausgeführt – immer häufiger zahlreiche eigene Zähne. Im Fall von Lückenbildungen müssen diverse Behandlungsalternativen in Erwägung gezogen werden. Dazu zählen neben klassischen prothetischen und implantologischen Versorgungen auch andere Optionen (Tabelle 1). Nicht jede Lücke muss geschlossen werden. Wenn funktionell und ästhetisch keine relevanten Einschränkungen bestehen, kann auch ein Monitoring (Belassen und Beobachten) eine gute Lösung sein [Staehle, 2010; Listl et al., 2016]. Daneben kommen zuweilen Zahnumformungen und -verbreiterungen (Abbildung 1) oder direkte Freiendanhänger aus Komposit als Behandlungsmittel zum Lückenschluss in Betracht [Staehle, 2007, 2009, 2010, 2012, 2017; Staehle et al., 2014, 2015a, b; Frese und Staehle, 2018]. Schließlich ist für Patienten, bei denen aufwendiger festsitzender Zahnersatz nicht möglich ist und die keine herausnehmbare prothetische Versorgung wünschen, die Verfolgung des Prinzips der verkürzten Zahnreihe [Walter, 2016] zuweilen eine gute Alternative. Zur praktischen Realisierung dieses Konzepts kann heute die konservierend-restaurative Zahnheilkunde (zum Beispiel über Zahnverbreiterungen und -anhänger, eventuell in Kombination mit Schienungen) ebenfalls viel beitragen.
2. Management von Abrasionen, Attritionen und Erosionen
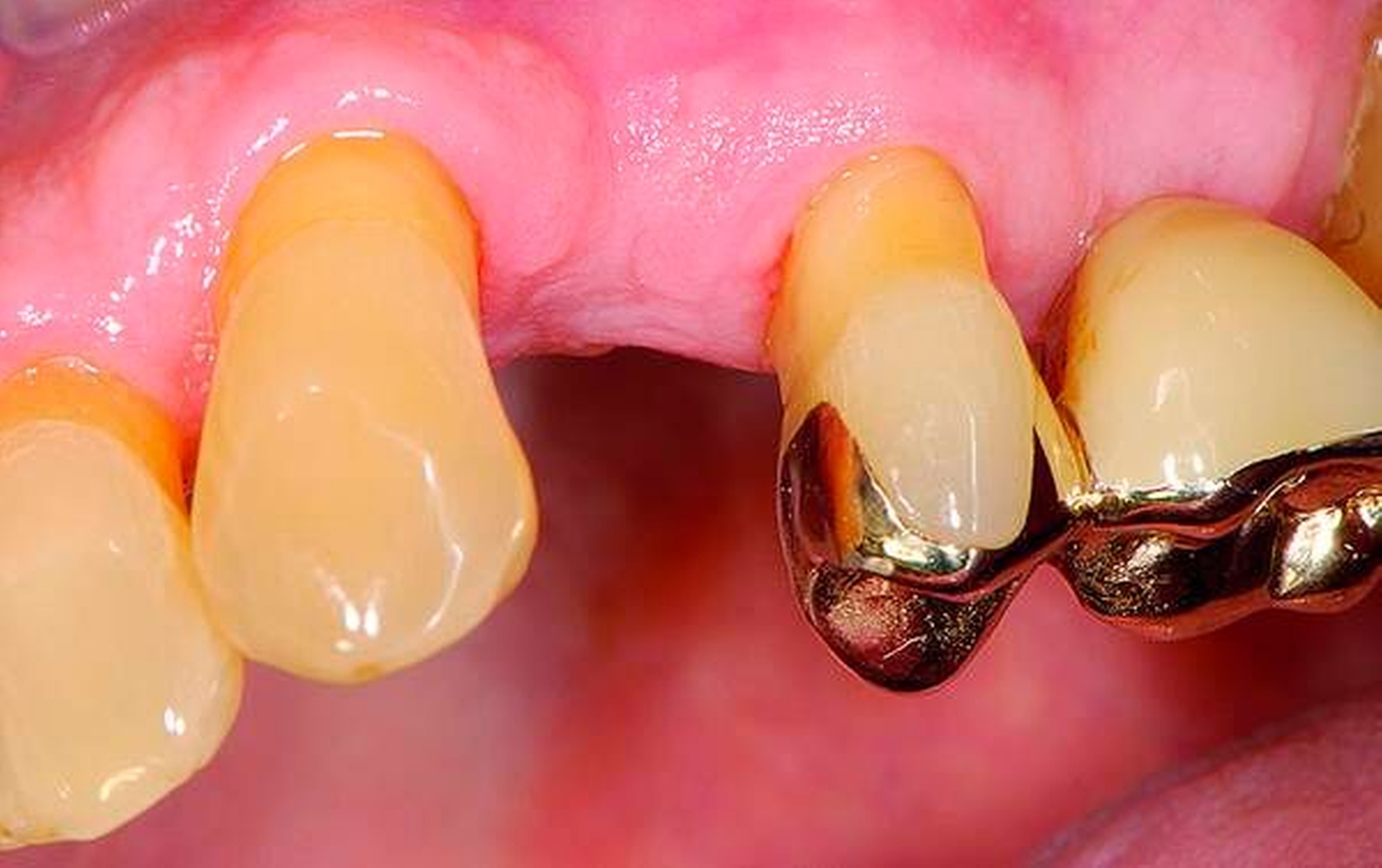
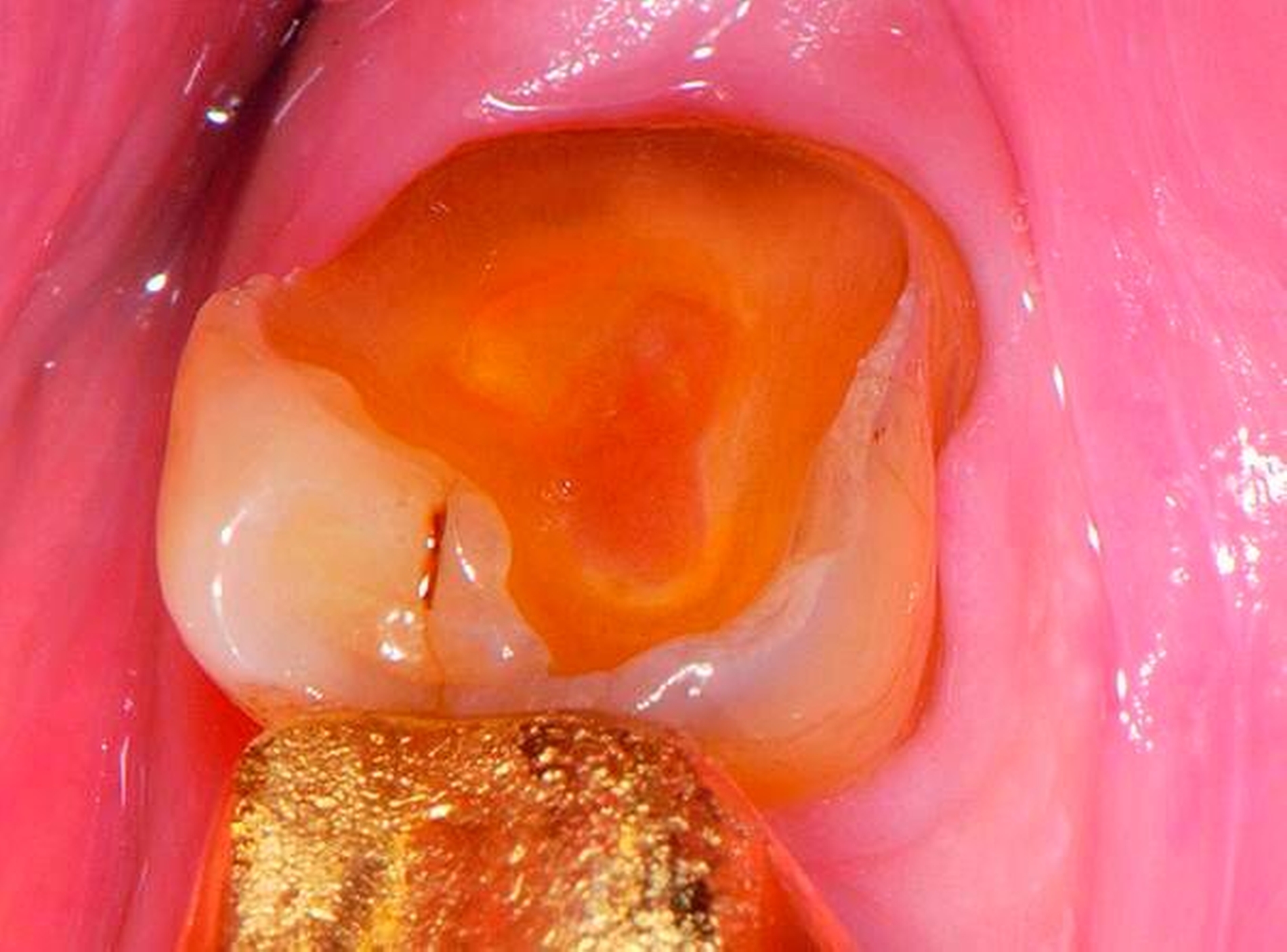
Fast alle bezahnten Senioren weisen deutliche Zeichen von altersentsprechenden Abrasionen, Attritionen und Erosionen auf. Bei langsamer Progression ist in restaurativer Hinsicht meist ein Zuwarten beziehungsweise eine individuelle Prävention indiziert. Bei schneller Progression empfiehlt sich hingegen eine rechtzeitige, teilweise von den Präparationsgrenzen unabhängige „Verschalung“ betroffener Areale mit direkt eingebrachtem Komposit unter Berücksichtigung der Antagonistensituation. Zuweilen müssen unter Abwägung der Vor- und Nachteile scharfe antagonistische Höckerspitzen vorsichtig subtraktiv abgerundet werden, wobei allerdings die Gefahr einer Dentinfreilegung besteht (Abbildung 2, Tabelle 2).
Abbildung 2: 66-jähriger Patient mit ausgeprägten, nicht kariesbedingten Hartsubstanzdefekten an Zahn 37 ohne klinische Symptome: Ob der Zahn jemals mit einer Restauration versorgt war, ist nicht bekannt. Der Patient wünscht an diesem Zahn keine Behandlung.
3. Restaurative Versorgungen bei Wurzelkaries
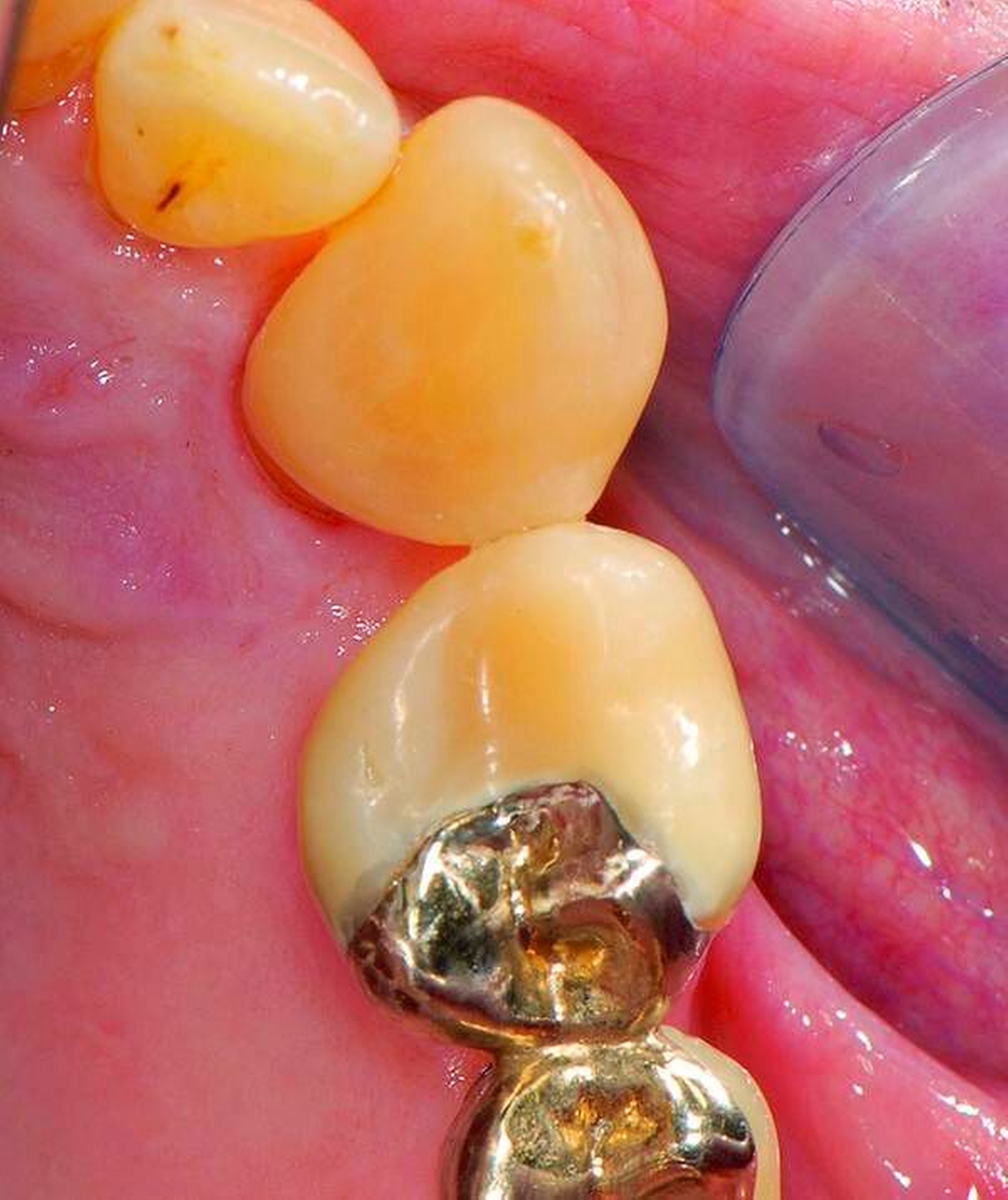
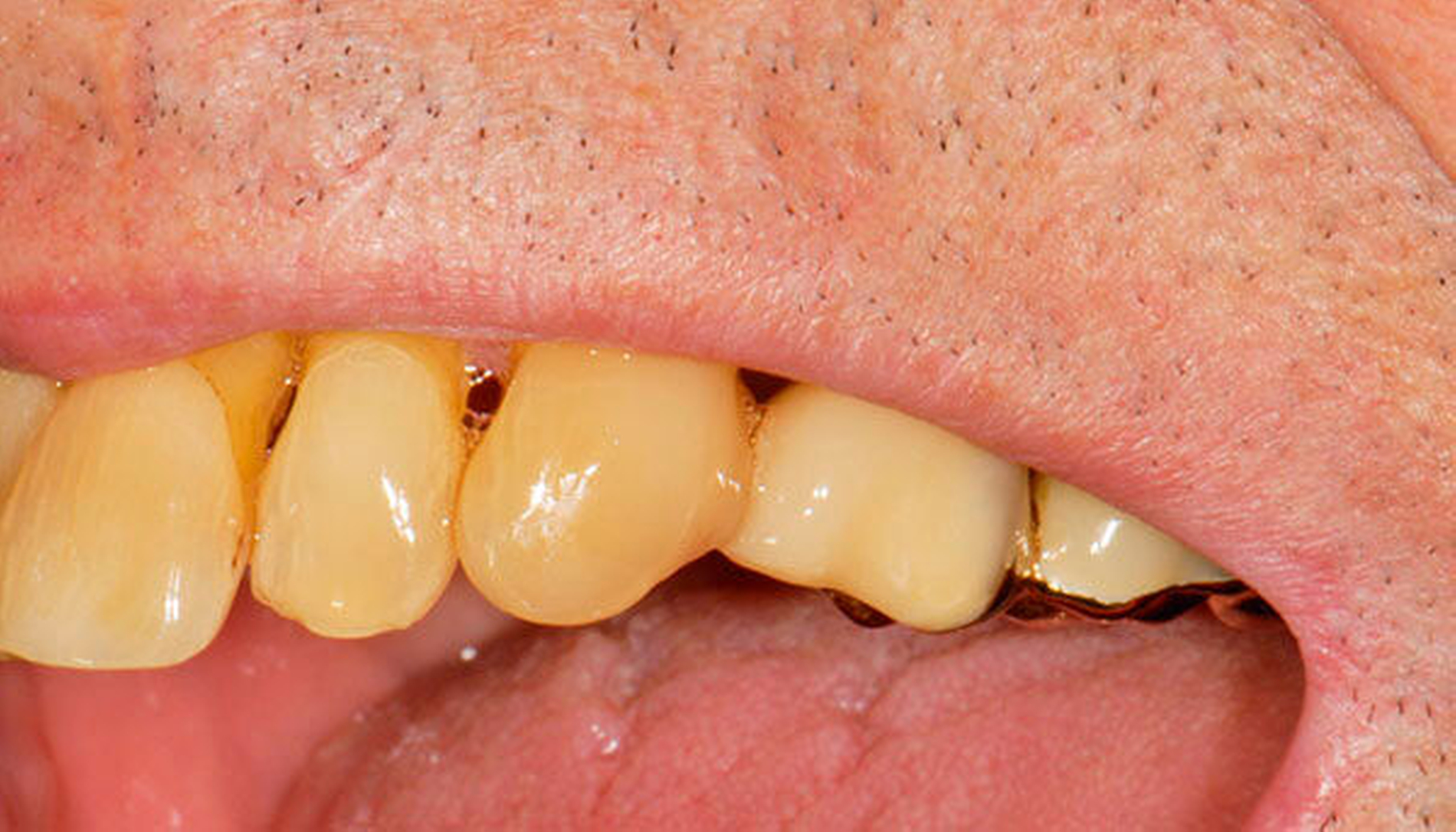
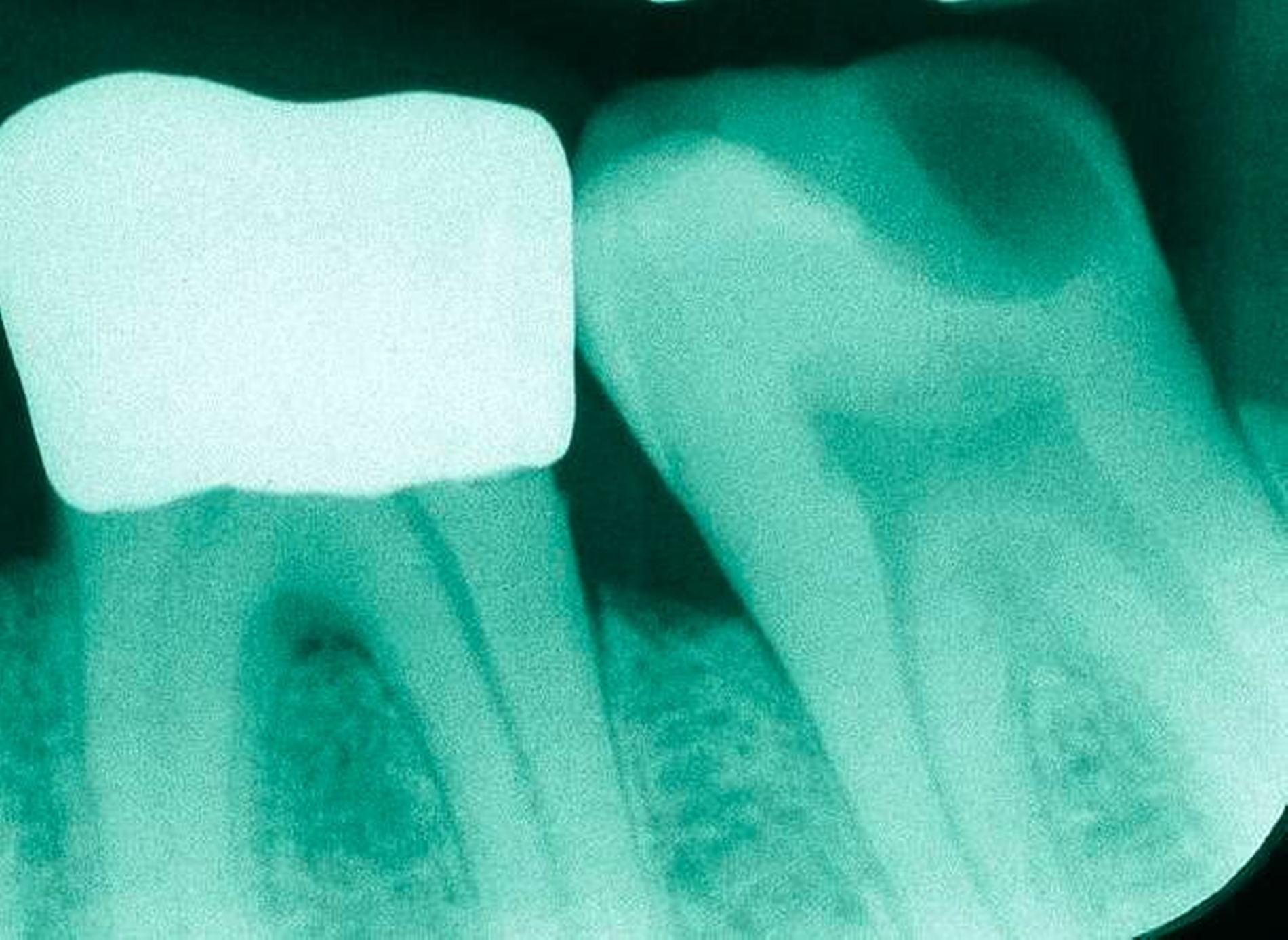
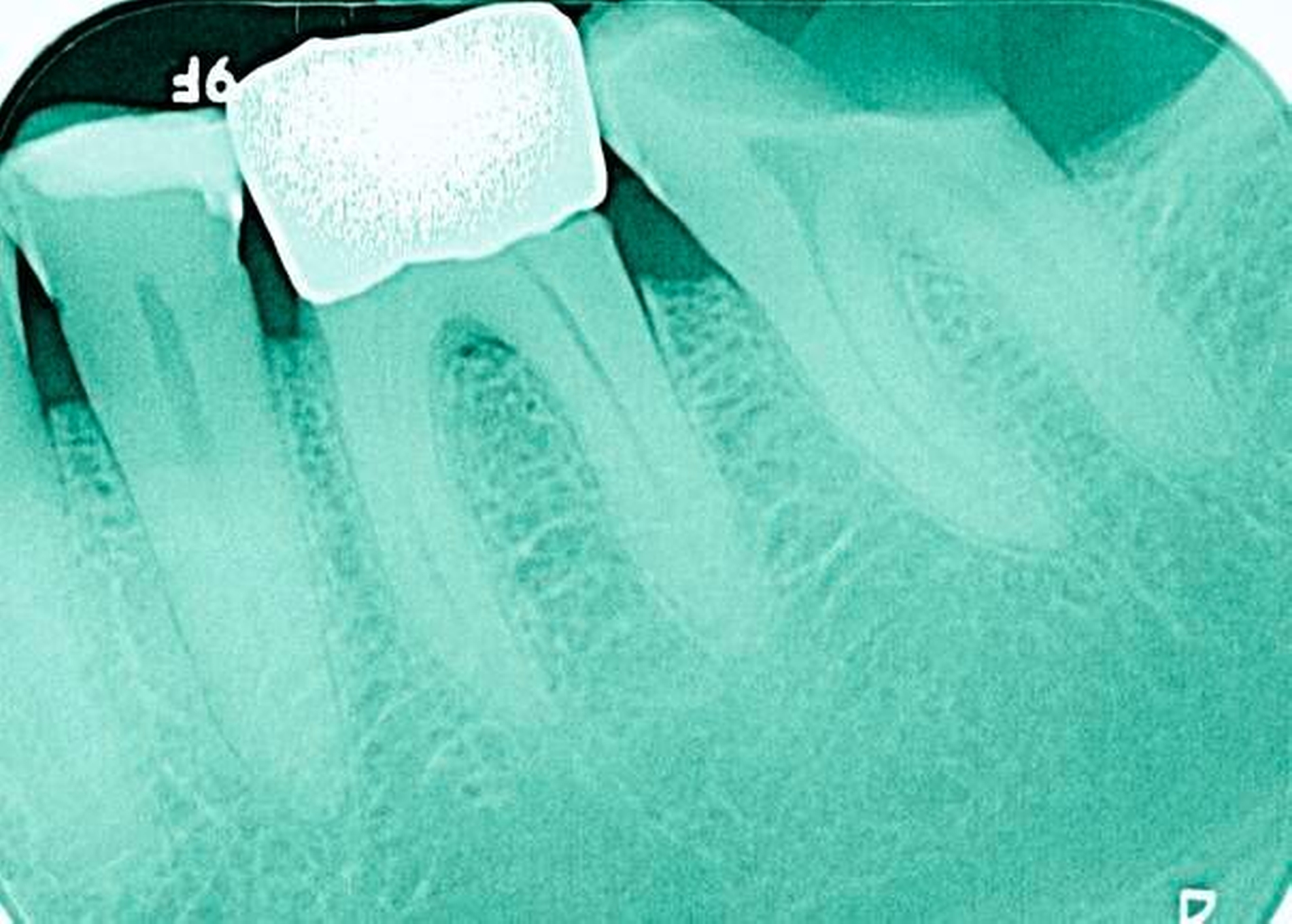
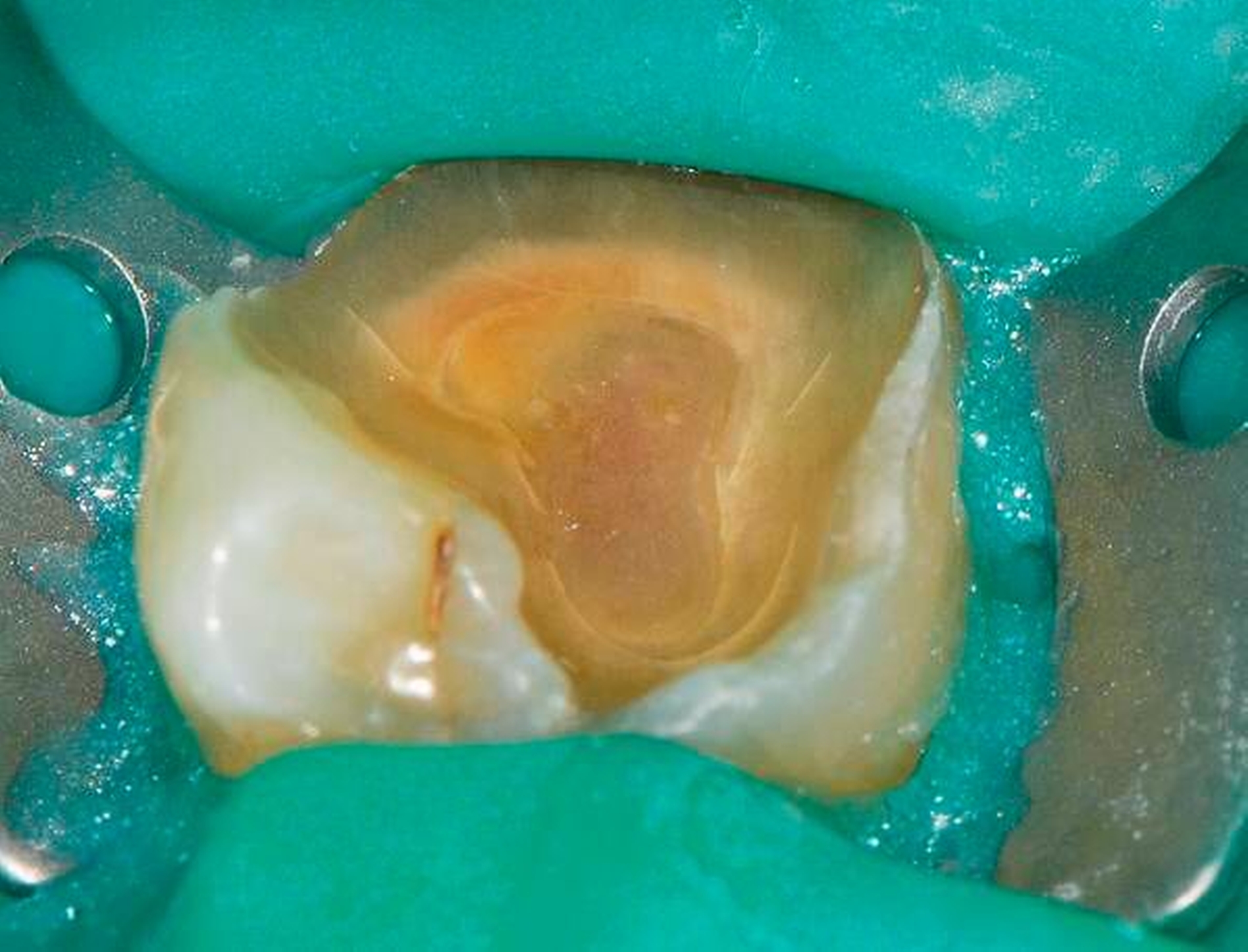
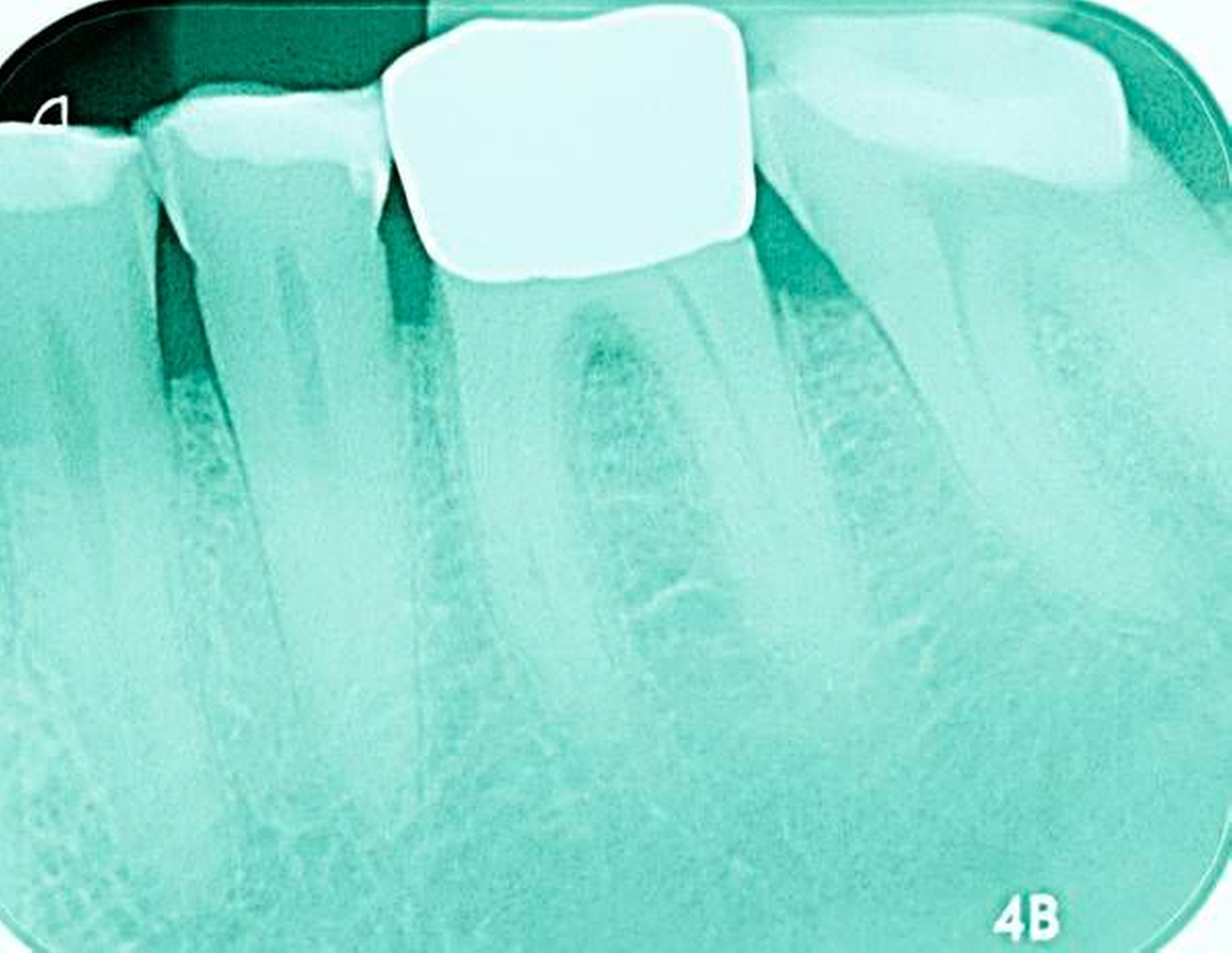
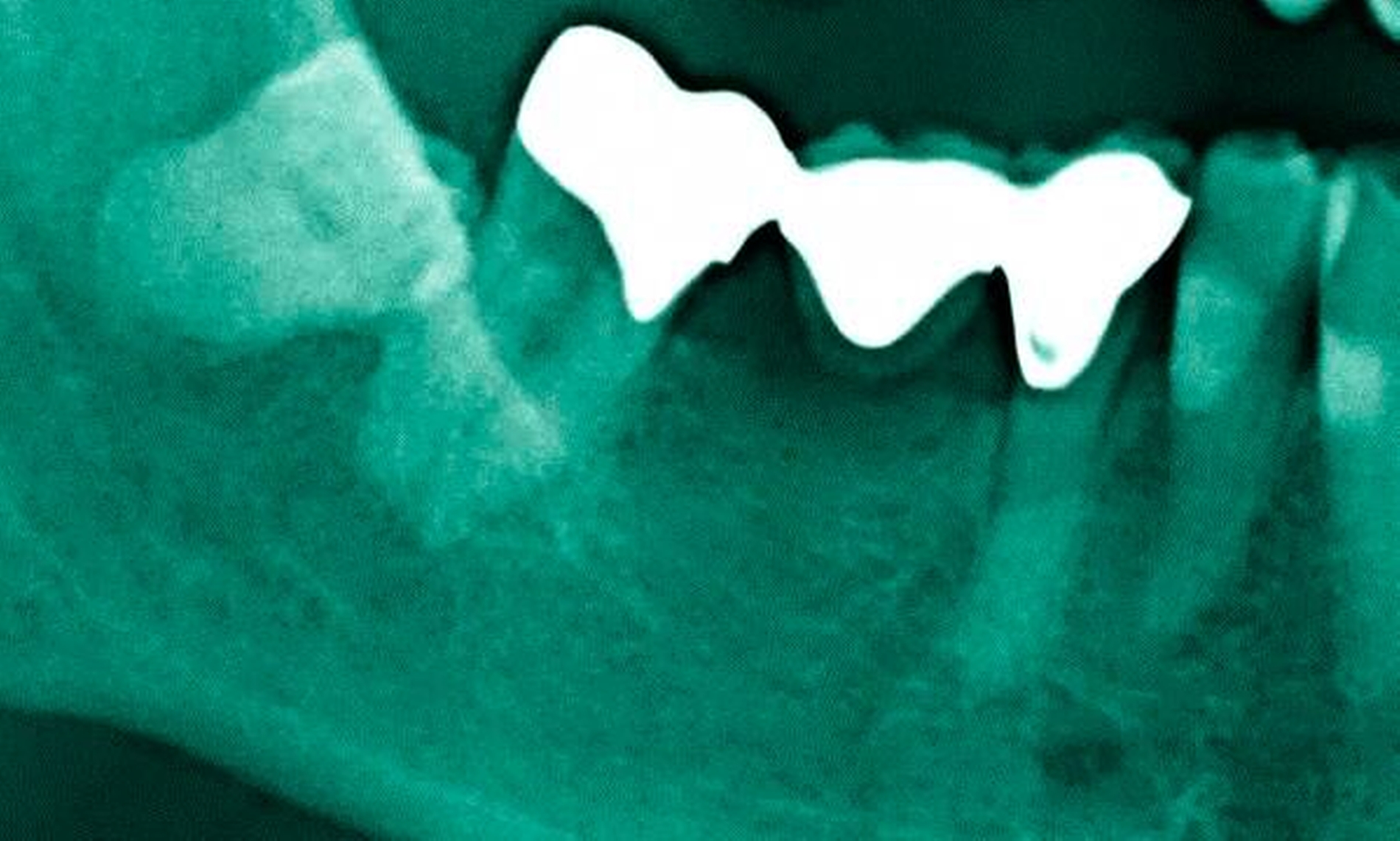
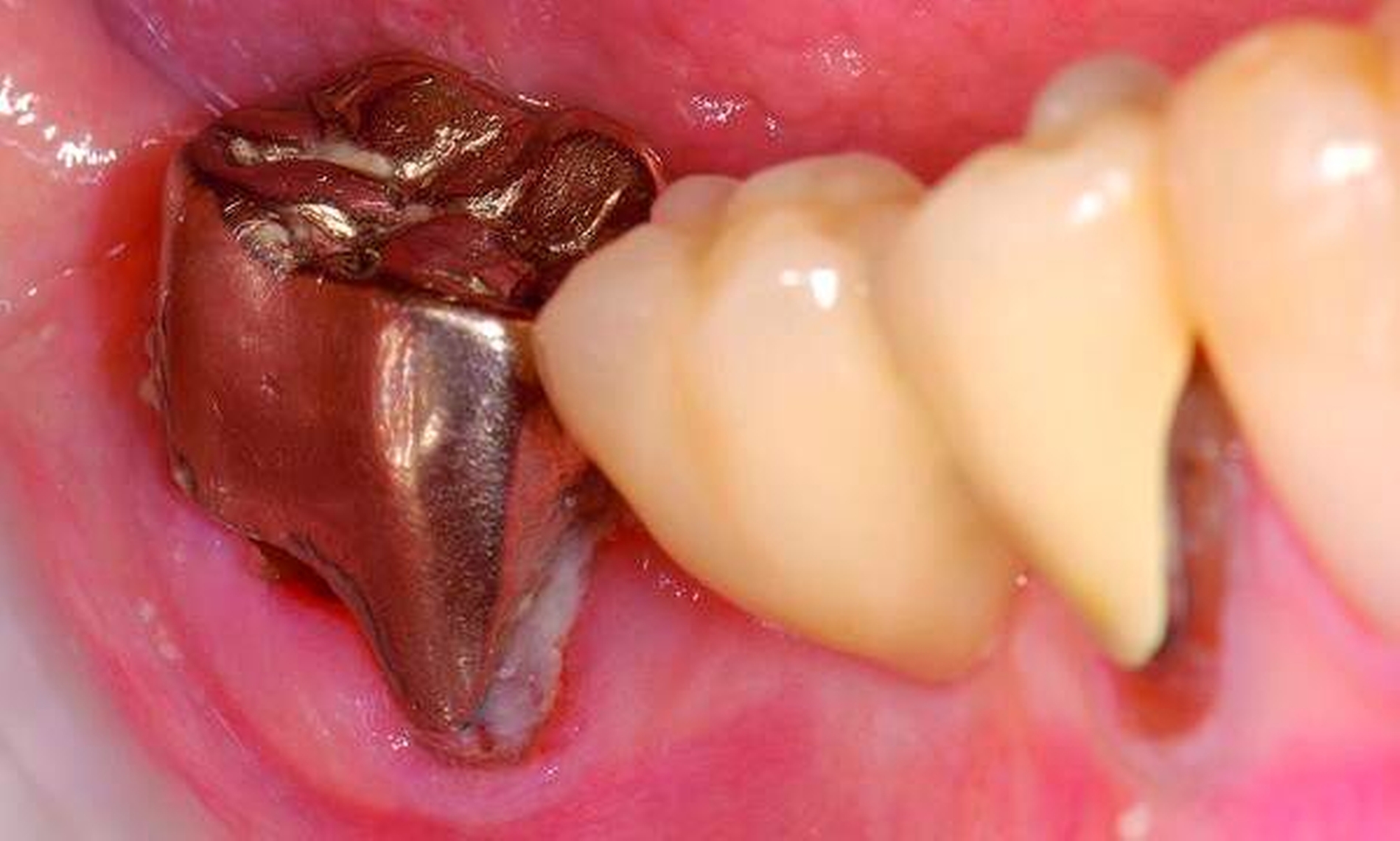
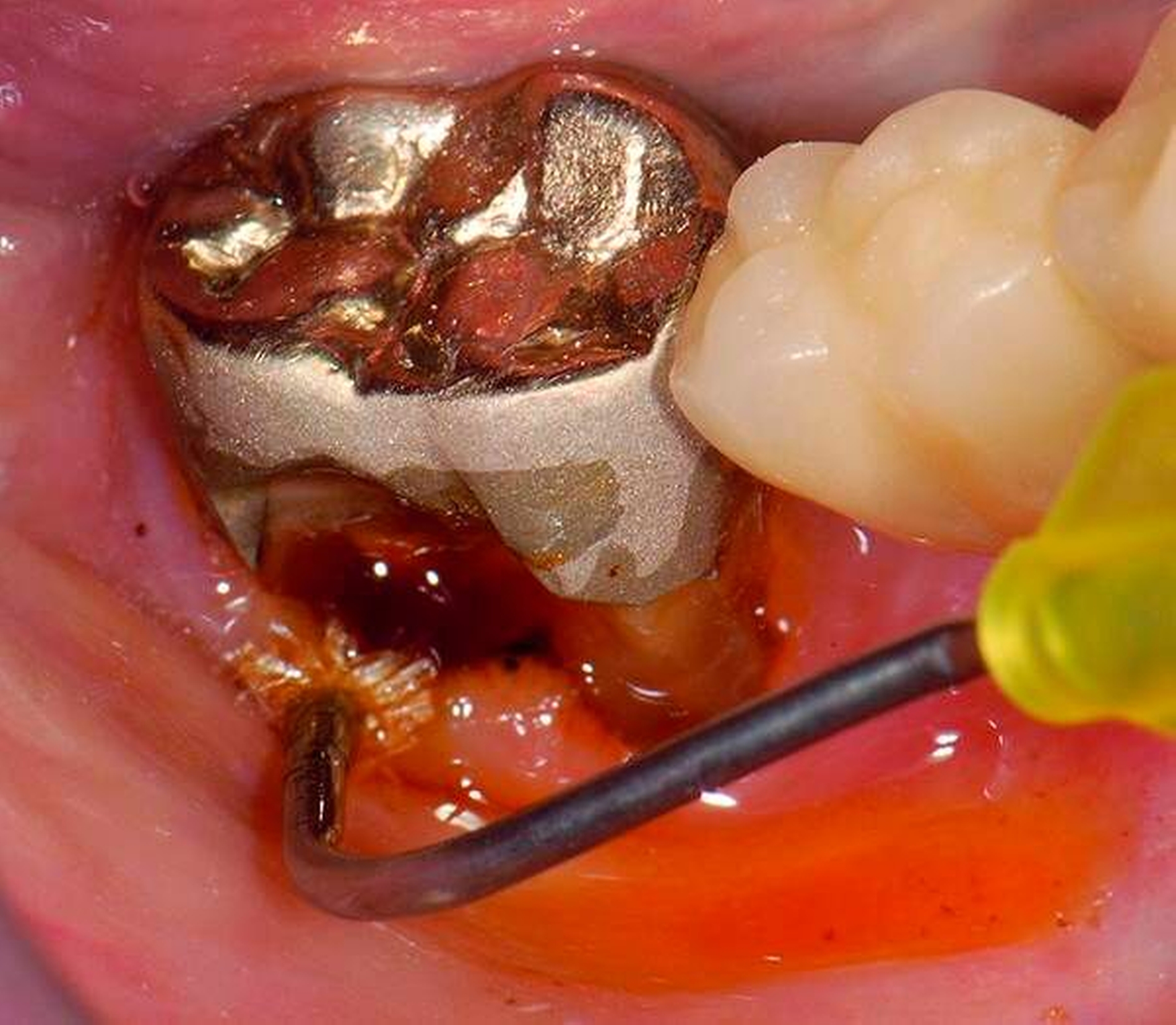
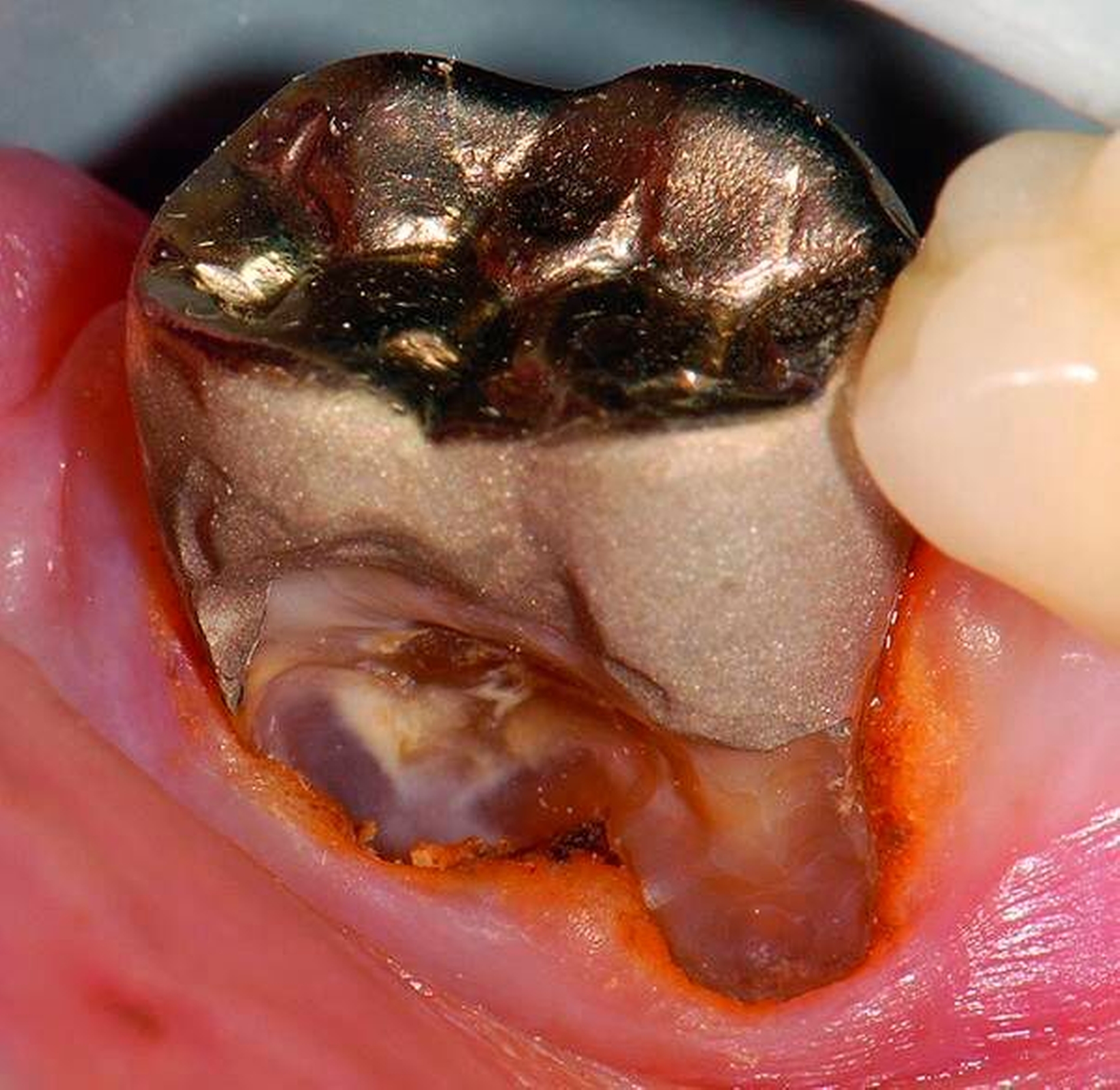
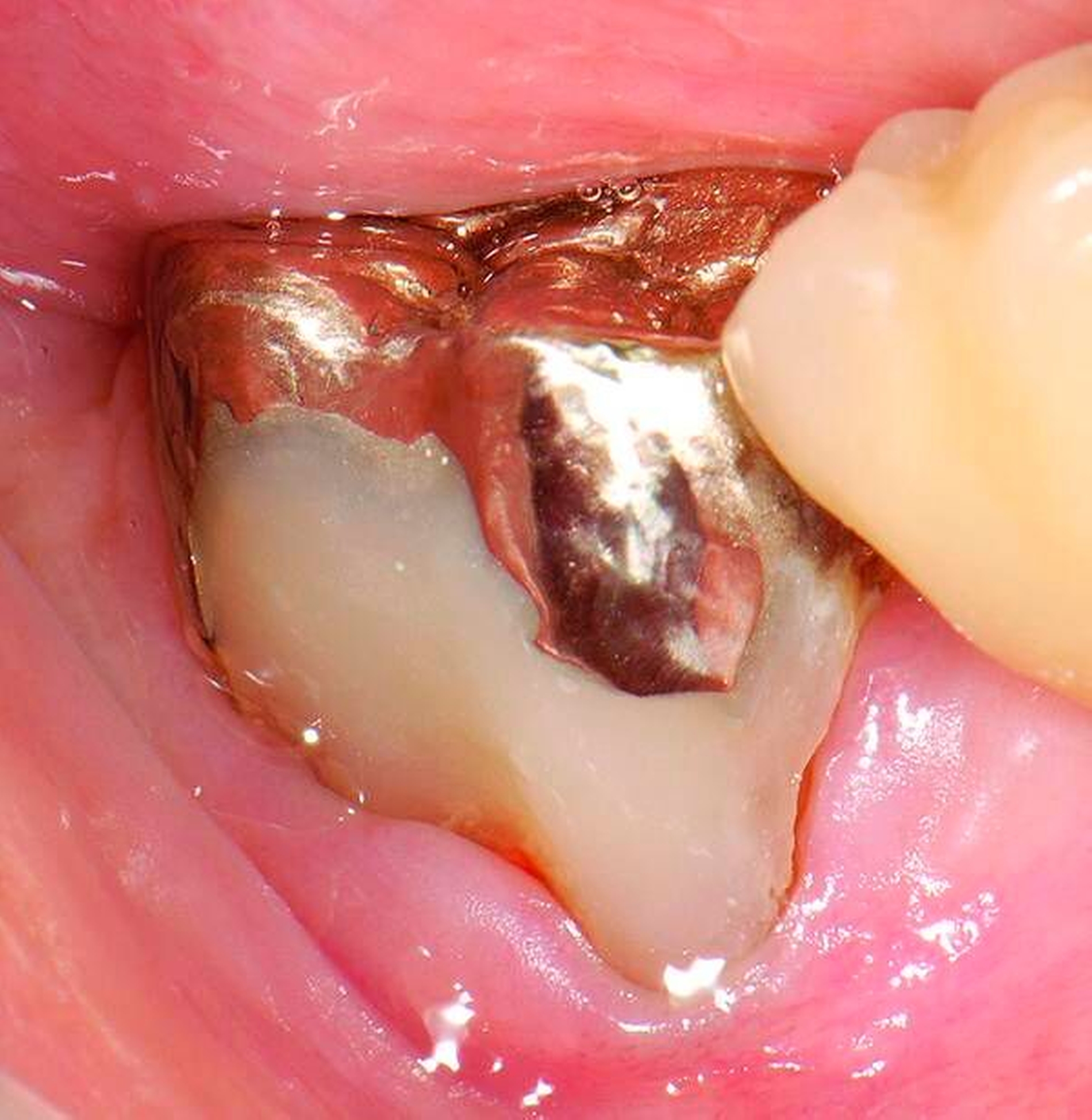
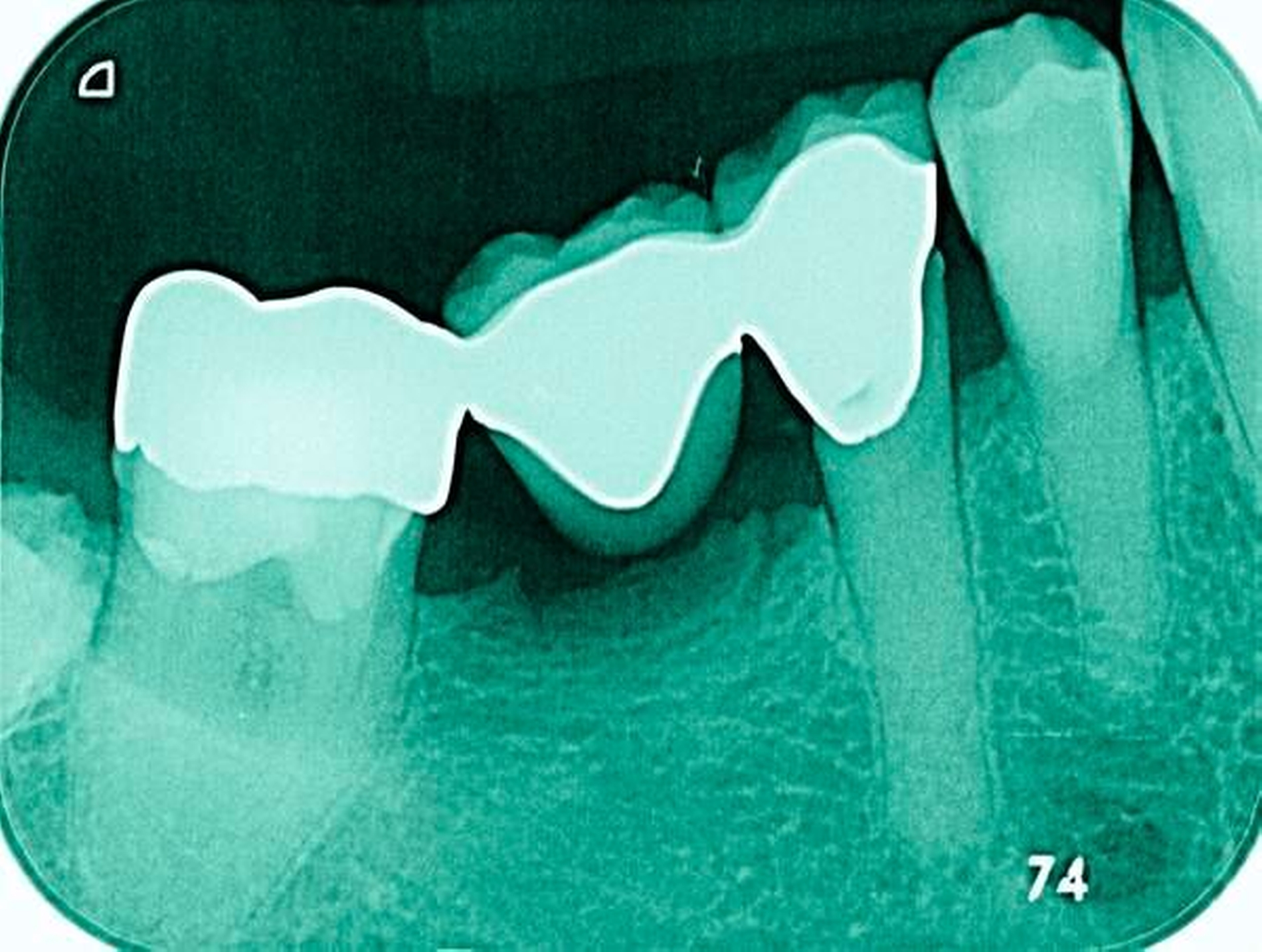
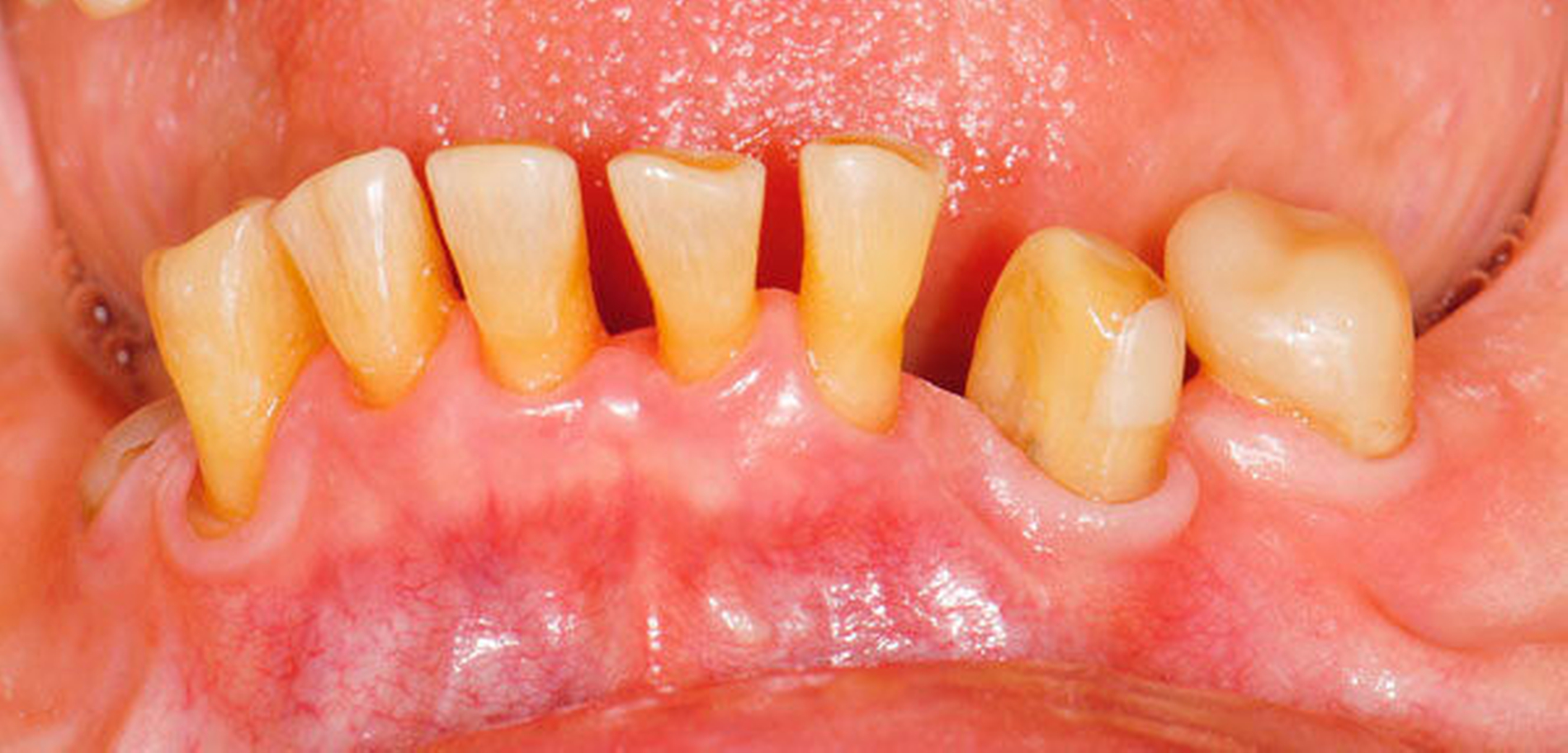
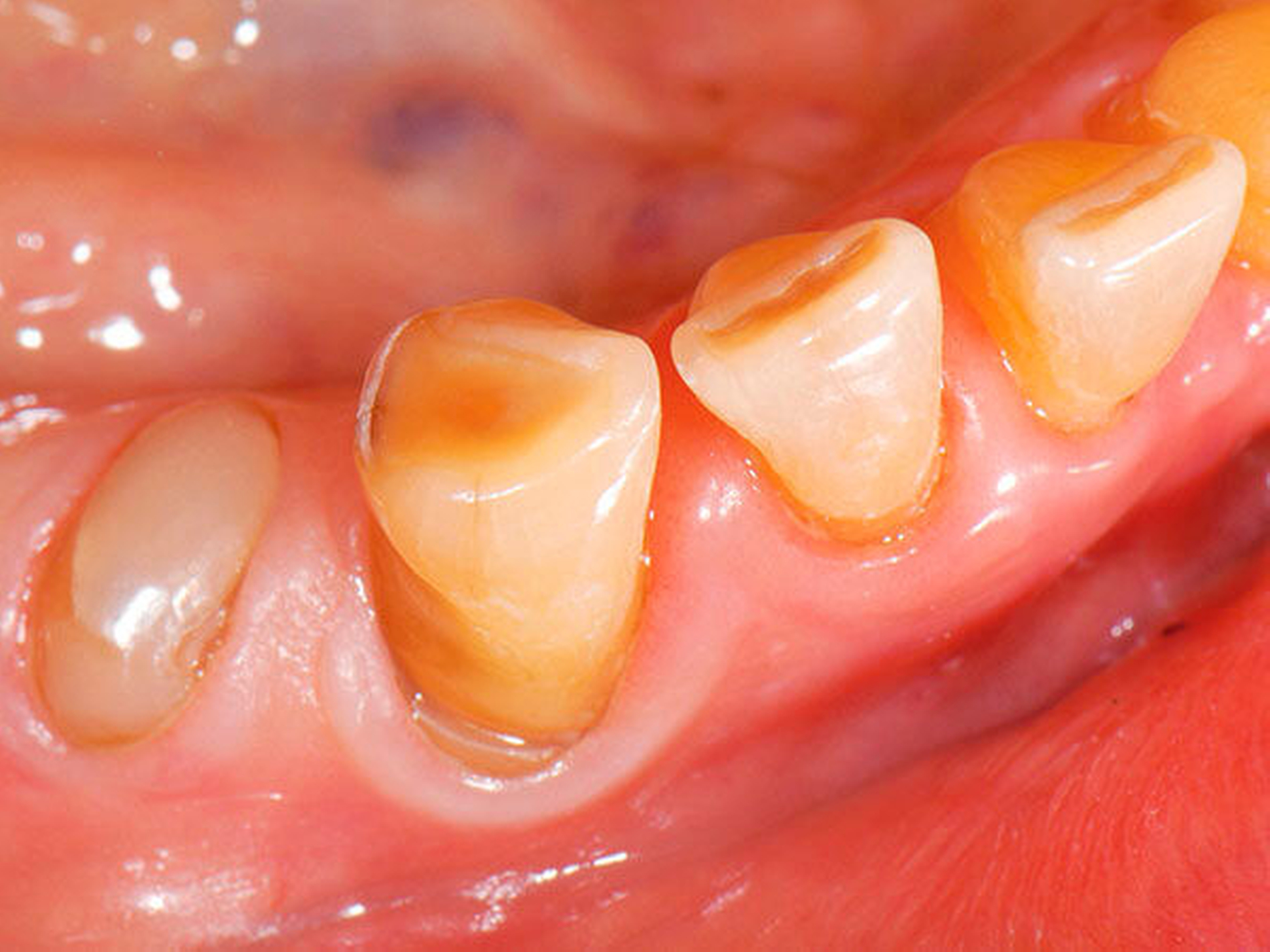
Freiliegende Wurzeloberflächen können im Alter ein locus minoris resistentiae für Karies sein. Im Zusammenspiel ungünstiger Ernährungsgewohnheiten, nachlassender Mundhygiene sowie Änderungen von Speichelquantität und -qualität kommt es zuweilen zu einem präventiv und restaurativ schwer beherrschbaren Auftreten von Wurzelkaries. Gut zugängliche Kariesläsionen können mit einphasig eingebrachtem Komposit (R1-Restaurationen) angegangen werden (Abbildungen 3 bis 5). Bei schwerer zugänglichen Arealen kommt ein zweiphasiges Vorgehen in Betracht (R2-Restaurationen). Das Vorgehen bei der R1- und bei der R2-Technik wurde mehrfach beschrieben [Frese et al., 2014a, b, c, d; Staehle et al., 2014, 2017]. Im Fall von zirkulärer Wurzelkaries sollte frühzeitig eingegriffen werden, da ansonsten die gesamte Zahnkrone frakturieren kann.
Begleitend zur restaurativen Versorgung müssen alle realisierbaren Optionen der mechanischen und der chemischen Plaquekontrolle ins Auge gefasst werden. Unabdingbar ist dabei die Instruktion und Motivation der Angehörigen beziehungsweise der Pflegepersonen, die – wenn möglich – in die passive Zahnreinigung einbezogen werden. Für die Betreuer gehört oft die Überwindung einer gewissen Hemmschwelle dazu, in die Tabuzone (Mundhöhle) eines älteren Menschen einzugreifen, insbesondere dann, wenn zunächst verwahrlost erscheinende Verhältnisse vorliegen. Das zahnärztliche Personal muss deshalb die Mundpflegemaßnahmen direkt am Patienten wiederholt demonstrieren und die Betreuungspersonen mit entsprechendem Einfühlungsvermögen und Empathie sukzessive einbeziehen. Es zeigt sich dabei das Phänomen, dass es Betreuern oftmals leichter fällt, mit adäquat ausgewählten Interdentalraumbürsten die Plaquekontrolle vorzunehmen als mit Zahnbürsten alleine. Aus diesem Grund sollten zusätzlich zu Zahnbürsten – wo immer möglich – die Zahnzwischenräume routinemäßig (am besten täglich) mit Interdentalraumbürsten geeigneter Größe gereinigt werden. Bei entsprechender Übung ist dies eine Maßnahme, die sich relativ zügig realisieren lässt und keinen so großen Aufwand darstellt, wie dies zuweilen zunächst befürchtet wird.
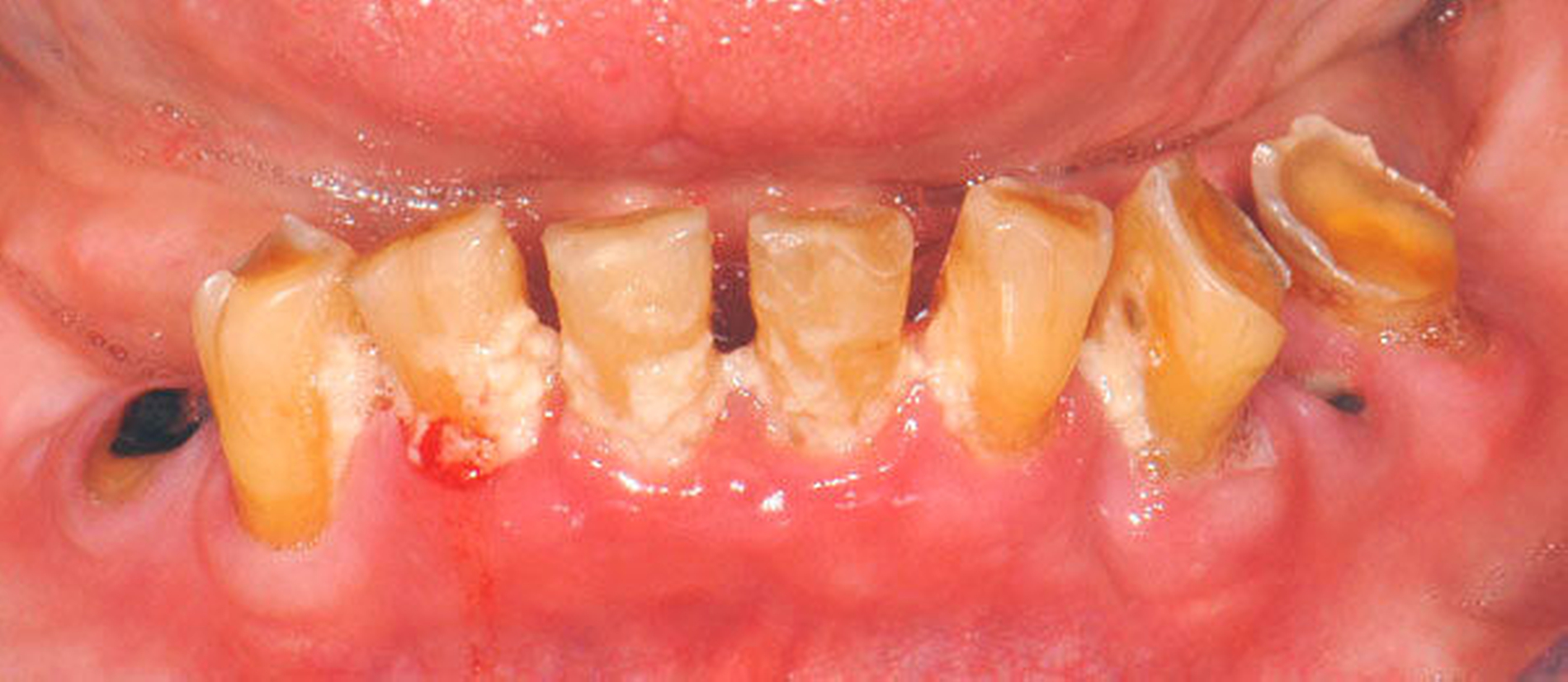
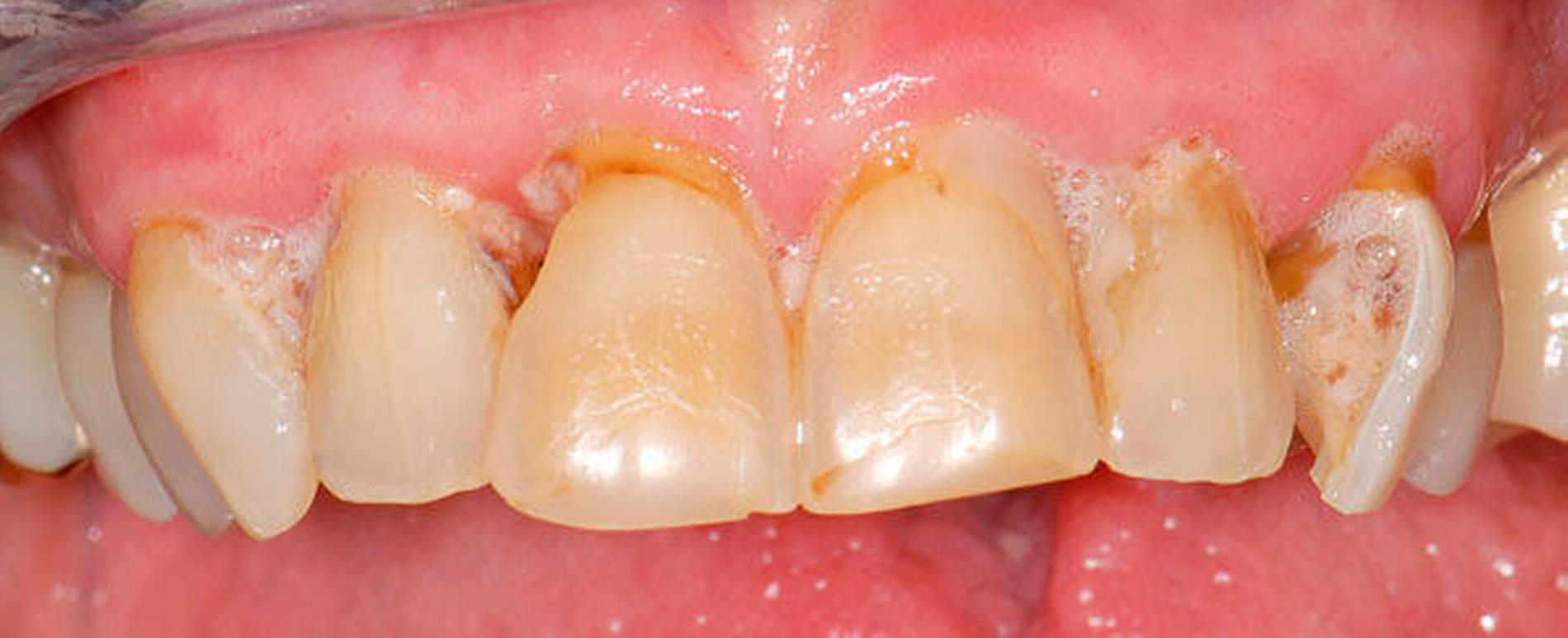
Bei älteren Patienten mit (infolge geistiger Einschränkung) vernachlässigter Mundhygiene, exemplarisch in Abbildung 5 dargestellt, wird zuweilen eine Extraktion sämtlicher Zähne vorgenommen. Eine anschließende prothetische Versorgung ist in solchen Fällen wegen mangelnder Adaptationsfähigkeit oftmals nicht mehr möglich. Dies hat zur Konsequenz, dass die Betroffenen in ihrem Aussehen, ihrer Sprachfunktion und ihrer Fähigkeit zur Nahrungsaufnahme noch eingeschränkter sind als vorher, verbunden mit vielerlei Nachteilen im psycho-sozialen Umfeld.
Abbildung 3: ausgedehnte Kronen- und Wurzelkaries unter einer Krone am Pfeilerzahn 47 einer seit Jahrzehnten eingegliederten Brücke von 45–47 bei einer 71-jährigen Patientin, die nach einer zerebrovaskulären Erkrankung unter Antikoagulantientherapie steht, vor etwa zwei Jahren hat sie eine Umstellung auf eine fluoridfreie Zahnpaste vorgenommen.
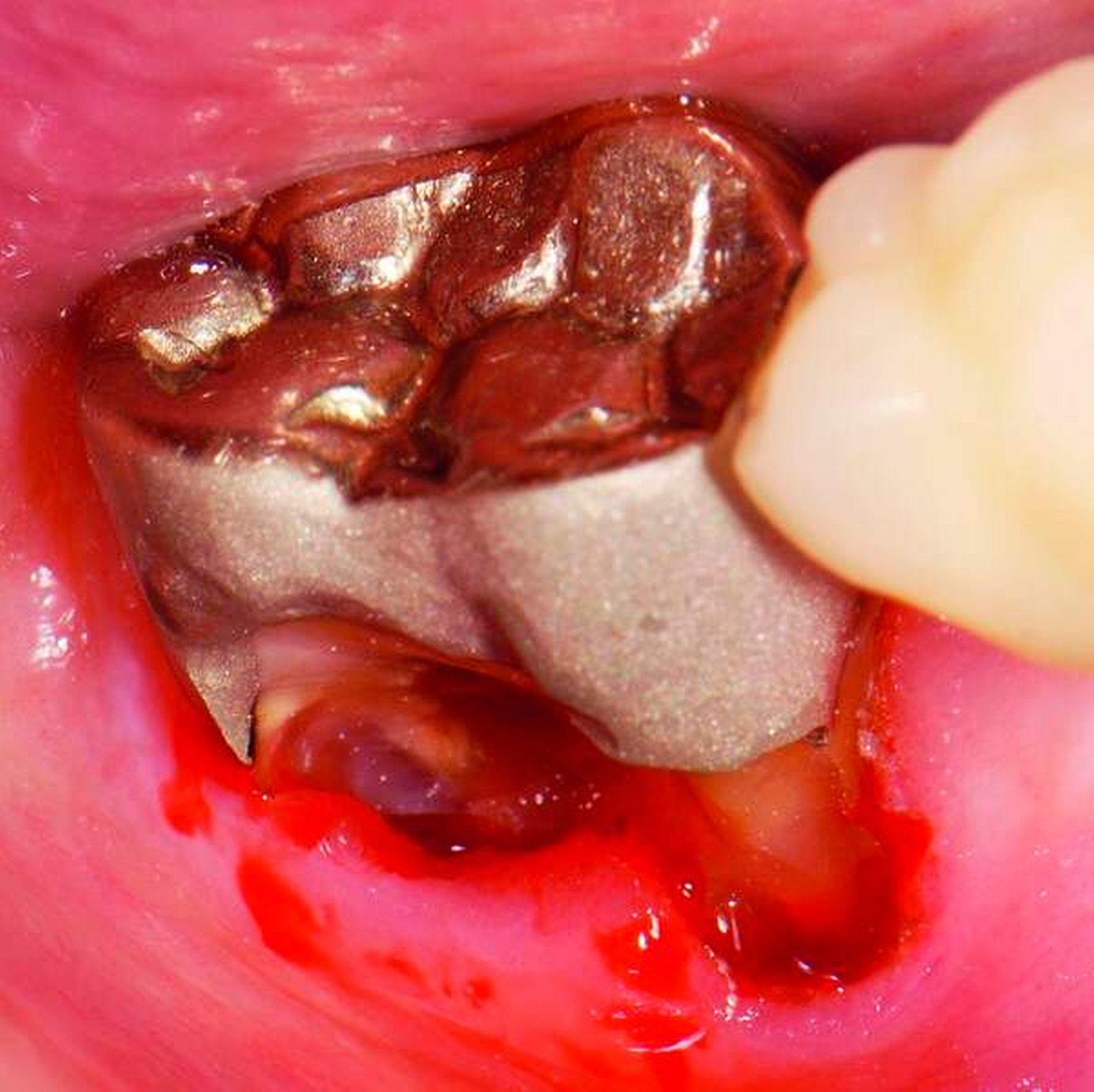
Wenn irgend möglich, sollte deshalb erwogen werden, einen Erhaltungsversuch wenigstens bei den gut zugänglichen Schneide- und Eckzähnen vorzunehmen, auch wenn die Prognose unsicher ist und Rezidive der Wurzelkaries zu erwarten sind. Die in Abbildung 5 gezeigte Patientin lebte zunächst noch zu Hause und wurde von einer Pflegeperson täglich betreut. Nach Umzug in ein Pflegeheim wird sie von ihrer ehemaligen Pflegerin nach wie vor ein- bis zweimal wöchentlich aufgesucht. Die Pflegerin nimmt bei ihr ein- bis zweimal wöchentlich eine Zahnreinigung mittels Zahnbürste und Interdentalraumbürsten vor, was mit einem Zeitaufwand von jeweils maximal fünf bis zehn Minuten verbunden ist. Obwohl sich nach zwei Jahren an einigen Zähnen ein Kariesrezidiv eingestellt hat, konnte der Zahnbestand gehalten werden.
4. Vorgehen bei frakturierten Zahnkronen/Wurzelresten
Üblicherweise werden frakturierte Zahnkronen beziehungsweise Wurzelreste restaurativ wieder aufgebaut oder es erfolgt eine Extraktion. Im Seniorenalter erscheint es hingegen manchmal als Kompromissmaßnahme vertretbar, Wurzelreste vorerst zu belassen und etwa mit adhäsiv eingebrachtem Komposit knapp über Gingivahöhe abzudecken. Dies bietet sich vor allem dann an, wenn die Wurzelkanäle bereits obliteriert und endodontische Interventionen nicht erforderlich sind (Tabelle 4) [Staehle et al., 2017].
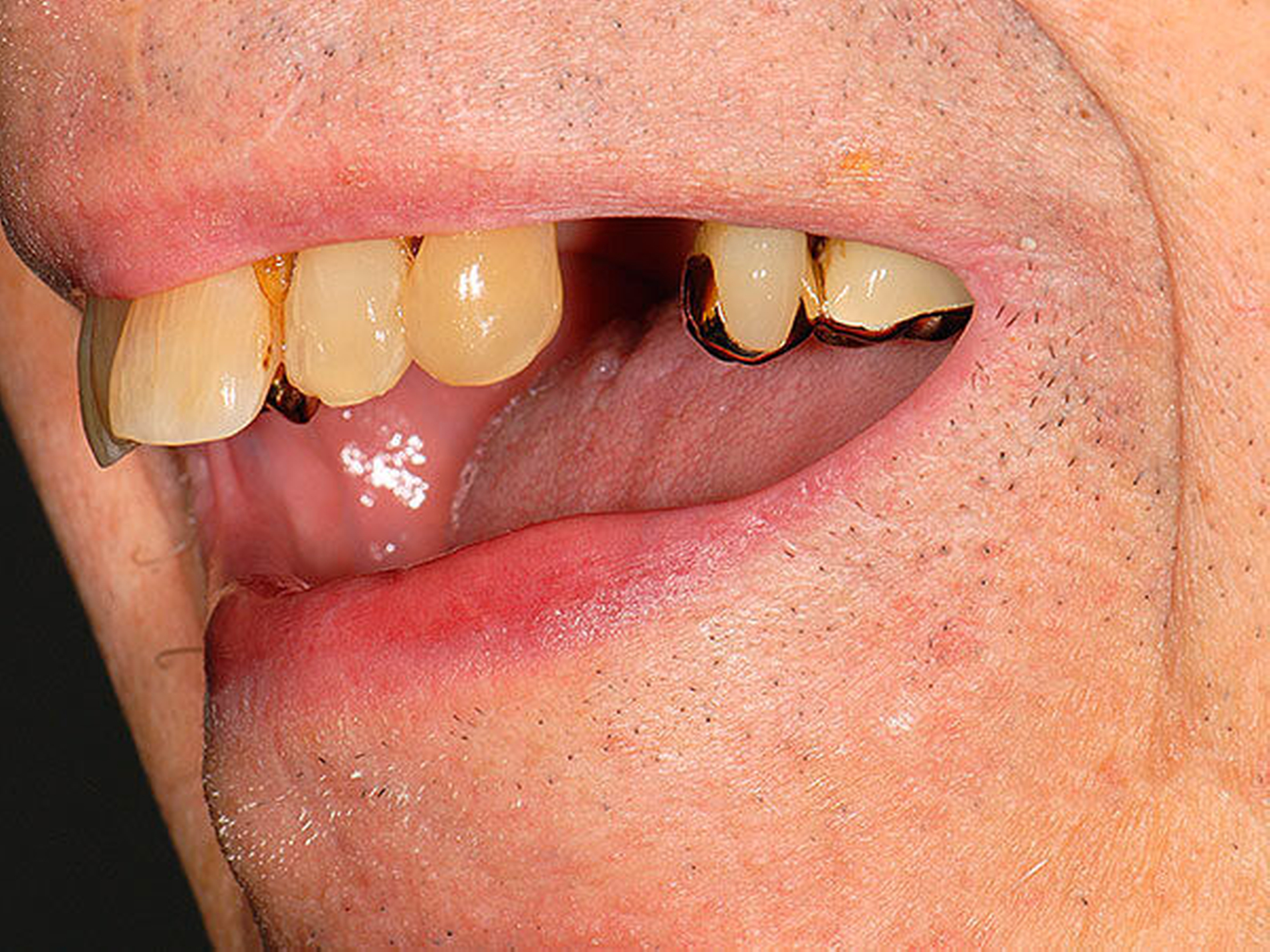
Abbildung 4: Anliegen eines 76,5-jährigen Patienten (Anfrage per E-Mail). Zitat: „Mich plagt eine … Entzündung des Mundraums, die auch das Zahnfleisch meiner Zahnstummel angreift, weshalb ich nur noch Breiartiges zu essen vermag. Ein Angsthase wie ich geht zum Zahnarzt NUR unter dem Eindruck akuter Schmerzen!“
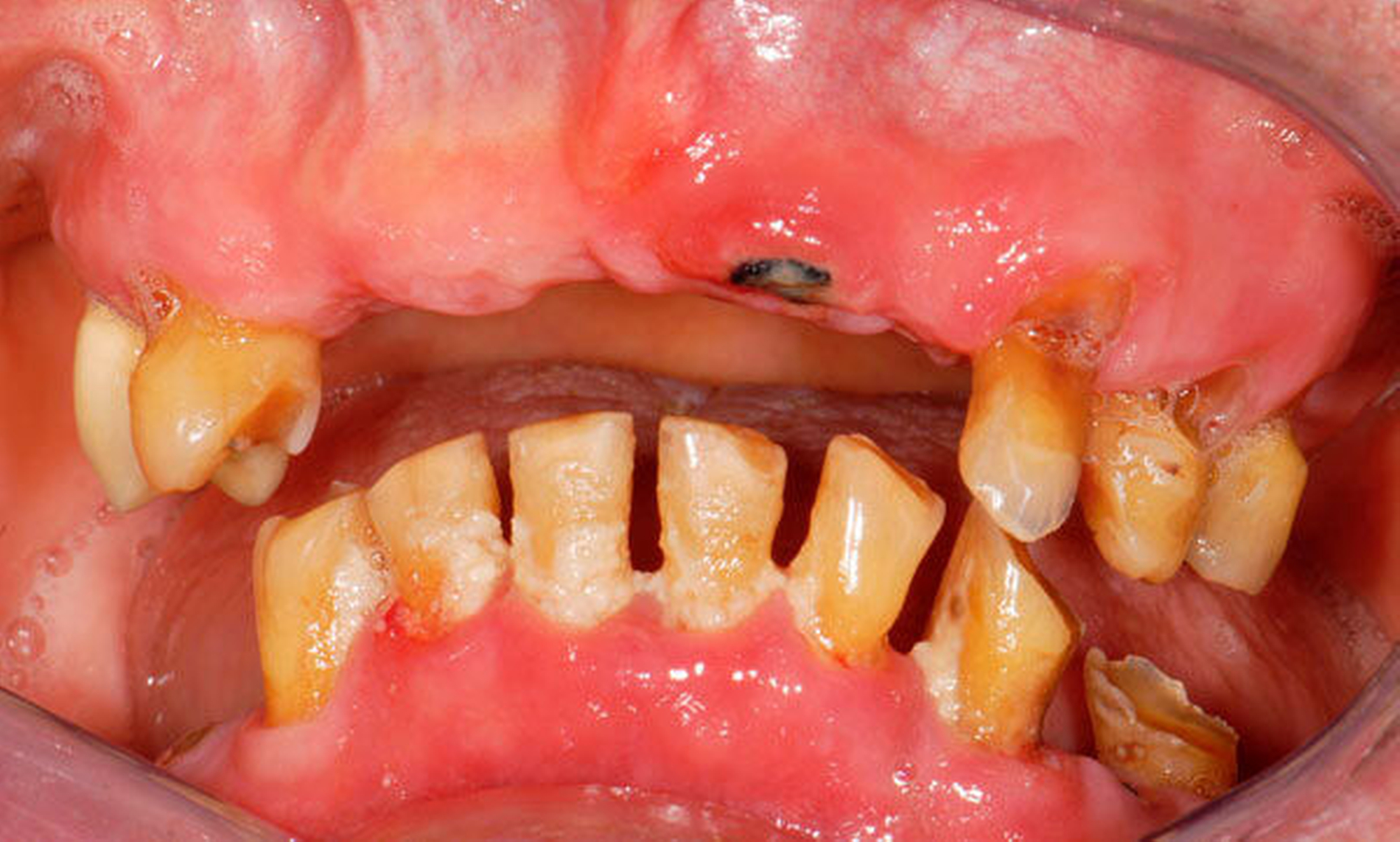
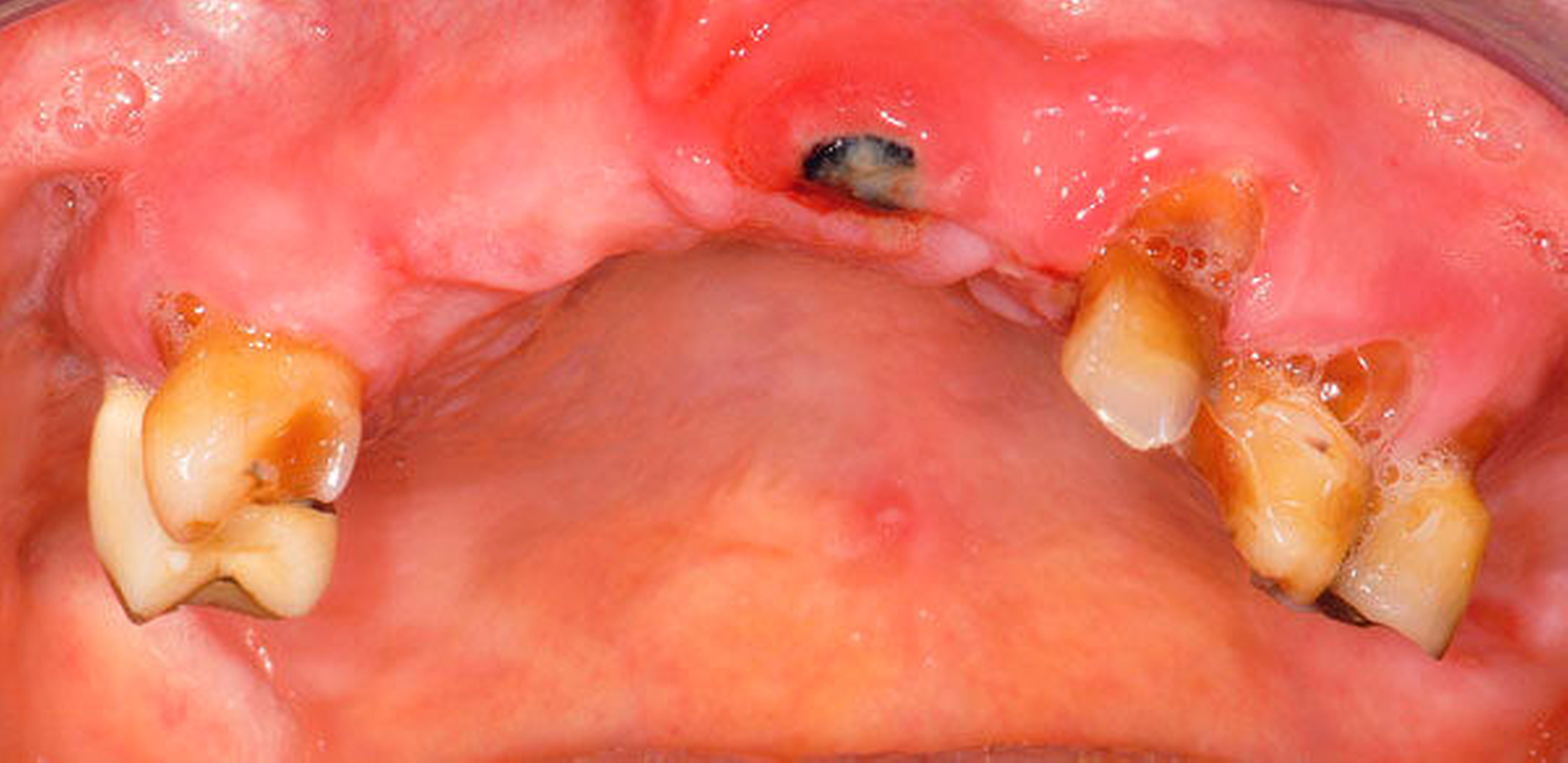
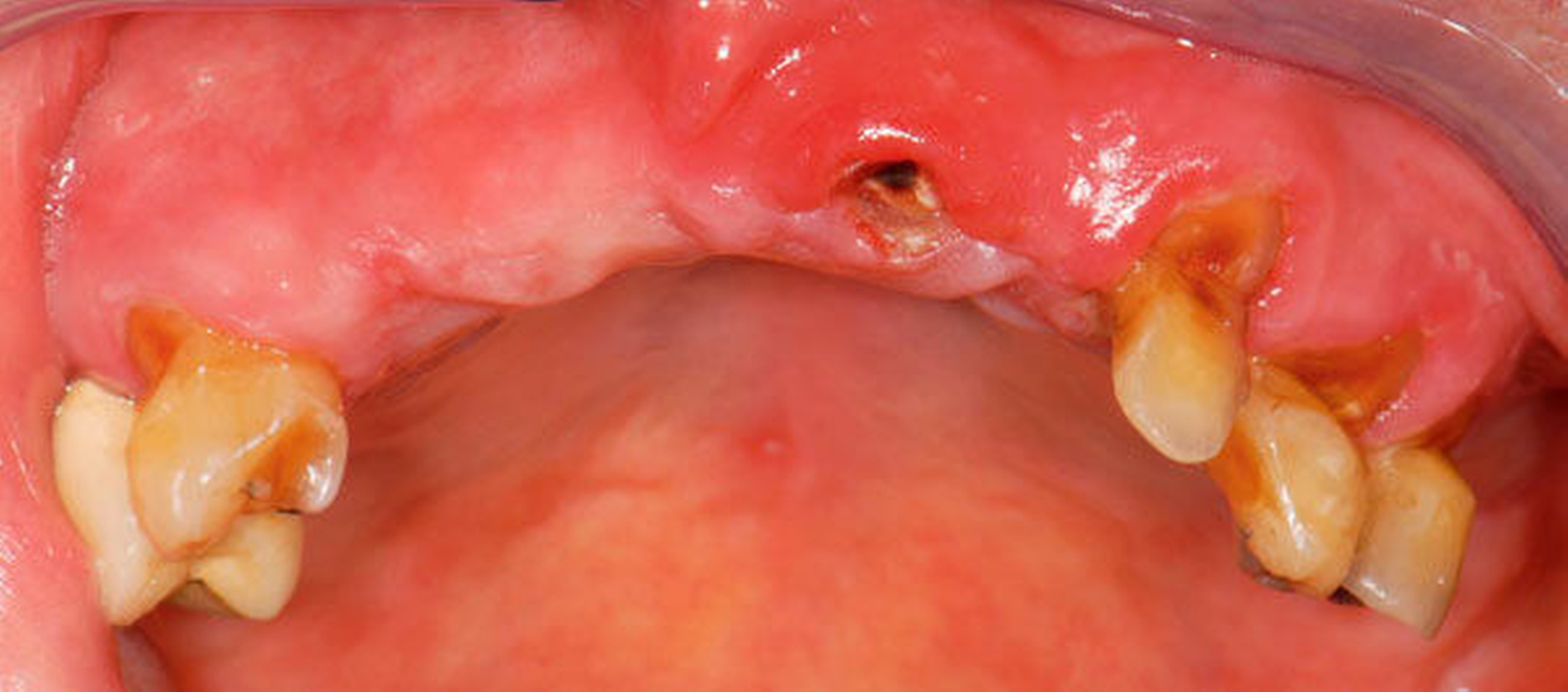
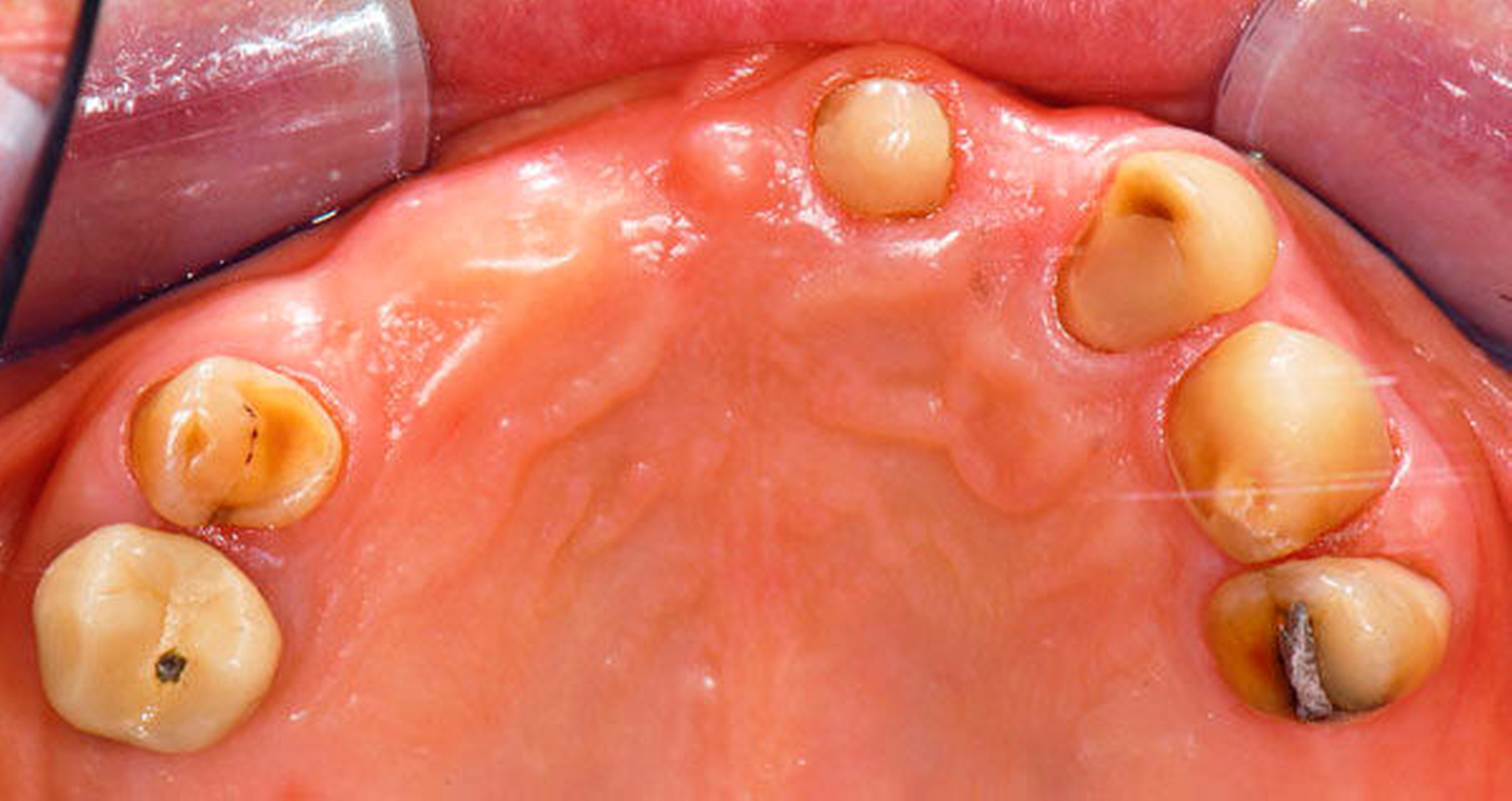
Damit wird die Hygienefähigkeit zumindest partiell verbessert und Spielraum für künftige Planungen und Vorgehensweisen unter besseren Bedingungen belassen. Das Procedere ist in den Abbildungen 4 und 5 beschrieben. Bei dem in Abbildung 4 vorgestellten Patienten lag eine Oralphobie im Seniorenalter vor. Die Verlaufsbeschreibung macht deutlich, dass selbst im fortgeschrittenen Alter eine Adaptation an zahnärztliche Interventionen im Einzelfall noch möglich ist.
5. Reparatur-Restaurationen bei Senioren
Eine sehr wichtige Option im Rahmen der Seniorenversorgung ist die Reparatur-Restauration, die inzwischen in allen Altersklassen zunehmend Akzeptanz findet [Frankenberger, 2007; Lührs, 2015; Opdam et al., 2012; Sharif et al., 2014; Staehle, 2009; Staehle et al., 2016]. Sie lässt sich meist mit begrenztem Aufwand und in der Regel in einer Sitzung anfertigen und trägt entscheidend dazu bei, den Gebiss-Zustand zu stabilisieren. Auch überkronte Zähne mit Mängeln, die sich schon seit Jahren im Mund eines Patienten befinden und die früher mit hohem Aufwand neu angefertigt werden mussten (wenn man eine Zahnerhaltung überhaupt in Erwägung zog) können auf diese Art und Weise noch gut erhalten werden.
6. Anpassung neuer direkter Restaurationen an bestehende prothetische Versorgungen
Bei mit herausnehmbarem Zahnersatz versorgten Patienten zeigt sich im Fall von eingeschränkter Mundhygiene gelegentlich an strategisch wichtigen Pfeilerzähnen eine stark ausgeprägte Karies. Falls die vorhandene prothetische Versorgung – aus welchen Gründen auch immer – in absehbarer Zeit nicht erneuert werden kann, lassen sich mit einer Reziprok-Technik neue direkte Kompositrestaurationen an die vorhandenen Prothesen anpassen. Details dazu wurden an anderer Stelle beschrieben [Staehle, 2014; Staehle et al., 2017].
Fazit und Ausblick
In einer zahnärztlichen Wochenschrift wurden unlängst die Herausforderungen der Seniorenzahnmedizin mit dem Titel eines populären Buches des Schauspielers Joachim Fuchsberger „Altwerden ist nichts für Feiglinge“ assoziiert. In unserer Gesellschaft sind Worte wie Feigheit, Furcht und Angst bekanntlich ausgesprochen negativ belegt (Feigling, furchtsames Sensibelchen, Angsthase). Gefragt sind Mut, Tapferkeit und Zuversicht. Selbst ein älterer Mensch darf sich in unserem Kulturkreis offenbar nicht der Feigheit oder der Furchtsamkeit ergeben. Manche Menschen wenden sich im Alter vermehrt der Religion zu, um sogleich aus der Bibel zu erfahren, dass uns „Gott nicht den Geist der Furcht, sondern der Kraft, der Liebe und der Besonnenheit gegeben“ habe [2 Timotheus 1,7]. Auch hier steht also eine negative Konnotation im Vordergrund (Furcht als Gegensatz von Kraft, Liebe und Besonnenheit, als ob ein schwacher und ängstlicher Mensch automatisch lieblos oder unbesonnen wäre). Andererseits lernt jeder Mensch über kurz oder lang, dass es nicht möglich ist, ohne Angst, Furcht und Zweifel durchs Leben zu gehen und dass auch das so stark beschworene „positive Denken“ seine Tücken hat.
Gerade im Alter ist ein gewisses Maß an Angst und Feigheit zuweilen geradezu überlebensnotwendig. Viele ältere Menschen spüren, dass es nicht auf die Verdammung von Feigheit und die Heroisierung von Mut ankommt, sondern eher auf eine gute Balance von Vorsicht und Zuversicht. Beides sind zwei Seiten derselben Medaille. Die Thematik ist auch in der Medizin und Zahnmedizin von großer Bedeutung. Einen allzu mutigen und forschen Zahnarzt möchte man eigentlich niemandem wünschen.
Bei Senioren kann in diesem Zusammenhang ein defensives Vorgehen, verbunden mit einer Zurückhaltung bei Indikationsstellungen, durchaus angemessen sein. Nicht alles, was machbar ist, ist für den Patienten auch gut. Der Slogan „Weniger kann manchmal mehr sein“ hat hier somit eine große Berechtigung. Jedenfalls sollte das Gebot einer sorgfältigen Nutzen-Risiko-Abwägung mit Beachtung einer Verhältnismäßigkeit des Mitteleinsatzes gerade auch für die Seniorenzahnmedizin besondere Berücksichtigung finden.
Konkret bedeutet dies, dass man zuweilen gut beraten ist, die Indikationsstellung zu implantologischen und prothetischen Eingriffen sorgfältig abzuwägen. Die Instrumente der präventiven und restaurativen Zahnheilkunde sind bei älteren Personen zuweilen vorteilhafter. Es ist an der Zeit, bei diesem Patientengut neben der Oralchirurgie und Zahnärztlichen Prothetik das Potenzial der Zahnerhaltungskunde vermehrt zu nutzen.
Prof. Dr. Dr. Hans Jörg Staehle
Poliklinik für Zahnerhaltungskunde der Klinik für Mund-, Zahn- und Kieferkrankheiten des Universitätsklinikums Heidelberg
Im Neuenheimer Feld 400
69120 Heidelberg
hansjoerg.staehle@med.uni-heidelberg.de
Anmerkung: Einige Einzeldarstellungen aus den Abbildungen wurden der Publikation Staehle et al., 2017 mit freundlicher Genehmigung des Thieme-Verlags entnommen.
Literaturverzeichnis
1. Frankenberger R. Zahnärztliche Restaurationen: Reparieren statt Ersetzen. Zahnmedizin up2date 2007; 1 (1): 29–39.
2. Frese C, Wolff D, Staehle HJ. Proximal Box Elevation With Resin Composite and the Dogma of Biological Width: Clinical R2-Technique and Critical Review. Oper Dent 2014a; 39:22–31.
3. Frese C, Wolff D, Staehle HJ. Die R2-Technik: zweiphasige direkte Kompositrestauration. Zahnärztl Mitt 2014b; 104 (5A): 50–59 (484–493).
4. Frese C, Wolff D, Staehle HJ: Problemlösungen in der restaurativen Zahnheilkunde. Zahnmedizin up2date 2014c; 8 (5): 467–482.
5. Frese C, Wolff D, Staehle HJ. Komplexe Seitenzahnrestaurationen in R1– und R2-Technik. Der Freie Zahnarzt 2014d; 58 (12), 72–80.
6. Frese C, Staehle HJ. Wie invasiv ist minimalinvasiv? Der Freie Zahnarzt 2018 62 (3): 70–77.
7. Listl S, Faggion Jr CM, Staehle HJ: Professional variability in decision making in modern dentistry – a pilot study. Oper Dent 2016, 41; Supplement 7, S79-S87.
8. Lührs AK: Reparatur zahnärztlicher Seitenzahnrestaurationen – immer noch obsolet? Dtsch Zahnärztl Z 2015; 70:98–109.
9. Ludwig E: Praxiskonzepte mit Betreuung von Menschen mit Unterstützungsbedarf. In: Staehle HJ (Hrsg.): Deutscher Zahnärztekalender 2016 Das Jahrbuch der Zahnmedizin. Deutscher Zahnärzte Verlag, Köln 2016.
10. Müller F, Nitschke, I: Der alte Patient in der zahnärztlichen Praxis. Quintessenz, Berlin 2010
11. Nitschke I: Zahnmedizinische funktionelle Kapazität. In: Jordan AR, Micheelis W: Fünfte Deutsche Mundgesundheitsstudie DMS V. Deutscher Zahnärzte Verlag DÄV, Köln 2016.
12. Opdam NJ, Bronkhorst EM, Loomans BA, Huysmans MC. 12-year survival of composite vs. amalgam restorations. J Dent Res 2010;89:1063–67.
13. Opdam NJ, Bronkhorst EM, Loomans BA, Huysmans MC. Longevity of repaired restorations: a practice based study. J Dent 2012;40:829–35.
14. Reißmann D, Lamprecht R. Zahn- und Mundgesundheit im Alter. De Gruyter, Berlin 2018.
15. Sharif MO, Catleugh M, Merry A, Tickle M, Dunne SM, Brunton P, Aggarwal VR, Chong LY: Replacement versus repair of defective restorations in adults: resin composite. Cochrane Database Syst Rev. 2014 Feb 8;2:CD005971. [Epub ahead of print].
16. Staehle HJ. Minimally invasive restorative treatment (invited position paper). J Adhesive Dent 1999;1:267–284.
17. Staehle HJ. Prophylaxeorientierte Füllungstherapie. In: Roulet J-F, Zimmer S (Hrsg). Prophylaxe und Präventivzahnmedizin. Farbatlanten der Zahnmedizin 16. Stuttgart: Thieme 2003.
18. Staehle HJ. Lückenschluss im Seitenzahnbereich durch Zahnverbreiterungen. Zahnärztl Mitt 2007; 97:410–417 (42–49).
19. Staehle HJ. Eine neue Methode zum Lückenschluss im Seitenzahnbereich durch direkt vorgenommene Zahnverbreiterungen. Quintessenz 2009; 60:145–154.
20. Staehle HJ. Reparatur eines frakturierten Keramikinlays – eine Langzeitbeobachtung. Quintessenz 2009;60:705–711.
21. Staehle HJ. Nutzen-Risiko-Abwägung – Die Balance zwischen Unter- und Überversorgung. Zahnärztl Mitt 2010;100 (7):892–898 (52–58).
22. Staehle HJ. Lückenschluss im Seitenzahnbereich durch direkte Zahnverbreiterungen. Zahnmedizin up2date 2010;4 (3):283–299.
23. Staehle HJ. Lückenschluss im Seitenzahnbereich durch direkte Zahnverbreiterungen als Alternative zu prothetischen und implantologischen Eingriffen. Stomatologie 2012;109:103–110.
24. Staehle HJ: Mehr Zahnerhaltung! Problemlösungen in der Restaurativen Zahnheilkunde. Quintessenz, Berlin 2014.
25. Staehle HJ, Frese C, Wolff D. Die zweiphasige direkte Kompositrestauration (R2-Technik). Dtsch Zahnärztl Z 2014;69(4):182–191.
26. Staehle, HJ, Wolf D, Frese C. Mehr Zahnerhaltung wagen. Langzeitbeobachtungen von direkten Kompositrestaurationen Quintessenz 2014; 65 (5): 547–555.
27. Staehle HJ, Wolff D, Frese C: More conservative dentistry: Clinical long-term results of direct composite resin restorations. Quintessence Int 2015;46:373–380.
28. Staehle HJ: Restaurationsreparatur mit Kompositmaterialien. Quintesssenz 2015; 66 (3):249–256.
29. Staehle HJ, Wolff D, Frese C. Bewährte und neue Indikationen für direkte Kompositrestaurationen im Seitenzahnbereich. Zahnmedizin up 2 date 2015a;9 (5):473–494. DOI dx.doi.org/10.1055/s-0033–1358184.
30. Staehle HJ, Wohlrab T, Saure D, Wolff D, Frese C. A 6.5-year clinical follow-up of direct resin composite buildups in the posterior dentition: Introduction of a new minimally invasive restorative method. J Dent 2015b;43(10):1211–7.
31. Staehle HJ, Wolff D, Frese C: Restaurationsunterhalt durch Umrissoptimierungen und Reparaturen. Quintessenz 2016; 67(9):1077–1091.
32. Staehle HJ, Frese C, Wolff D: Neue konservierend-restaurative Optionen in der Gerontostomatologie. Zahmedizin up2date 2017; 11 (2): 1127–151.
33. Staehle HJ: Zahnformkorrekturen als Ergänzung oder Alternative zu kieferorthopädischen Maßnahmen. Kieferorthopädie 2017; 31 (3): 285–301.
34. Walter MH: Umgang mit Lückengebisssituationen – Konzept verkürzte Zahnreihe – wo stehen wir 2016? Zahnärztl Mitt 2016; 106 (18A): 78–88 (2100–2110).
35. Wolff D, Hahn P, Ding P, Kraus T, Schach C, Doerfer C, Staehle HJ: Proximal contact strength between direct-composite additions in the posterior dentititon: an in vitro investigation. Oper Dent 2012;37:272–80.
36. Wolff D, Staehle HJ, Frese C: Management schwieriger Behandlungssituationen in der Restaurativen Zahnheilkunde. In: Staehle HJ (Hrsg): Deutscher Zahnärzte Kalender 2015. Das Jahrbuch der Zahnmedizin. Deutscher Zahnärzte Verlag, Köln 2015a.
37. Wolff D, Staehle HJ, Frese C: Komplexe Zahnaufbauten als Alternative zur Überkronung. ZWR 2015b;124 (1):30–34.