Iatrogene Implantatluxation führt zu thoraxchirurgischem Eingriff
Ein 78-jähriger Mann stellte sich in der Abteilung für Hals-Nasen-Ohrenheilkunde des Evangelischen Krankenhauses Düsseldorf vor. Er berichtete über eine seit etwa drei Jahren bestehende, in den vergangenen Monaten progrediente Dysphagie sowie einen Gewichtsverlust von etwa fünf Kilogramm innerhalb weniger Wochen. Bei der Untersuchung präsentierte sich der Patient in leicht reduziertem Allgemein- und gutem Ernährungszustand. Die allgemeine Anamnese beinhaltete unter anderem eine fortgeschrittene COPD bei einem Nikotinkonsum von kumulierten 100 Packyears.
Einen Hinweis für malignitätsverdächtige Mundschleimhautveränderungen gab es bei der enoralen Inspektion nicht. In der transnasalen, flexiblen Endoskopie zeigte sich die Schleimhaut im linken Larynx hypertroph und gerötet, so dass unter Berücksichtigung der Anamnese (Dysphagie, Gewichtsverlust und ausgeprägter Nikotinkonsum) die Indikation zur starren Endoskopie der oberen Atem- und Speisewege mit der Möglichkeit zur Probeentnahme in Intubationsnarkose gestellt wurde.
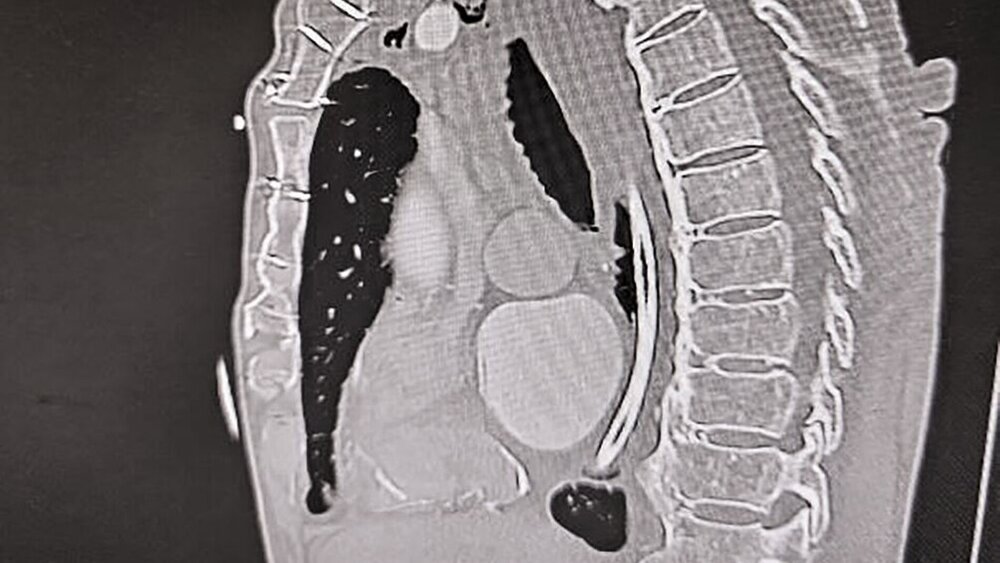
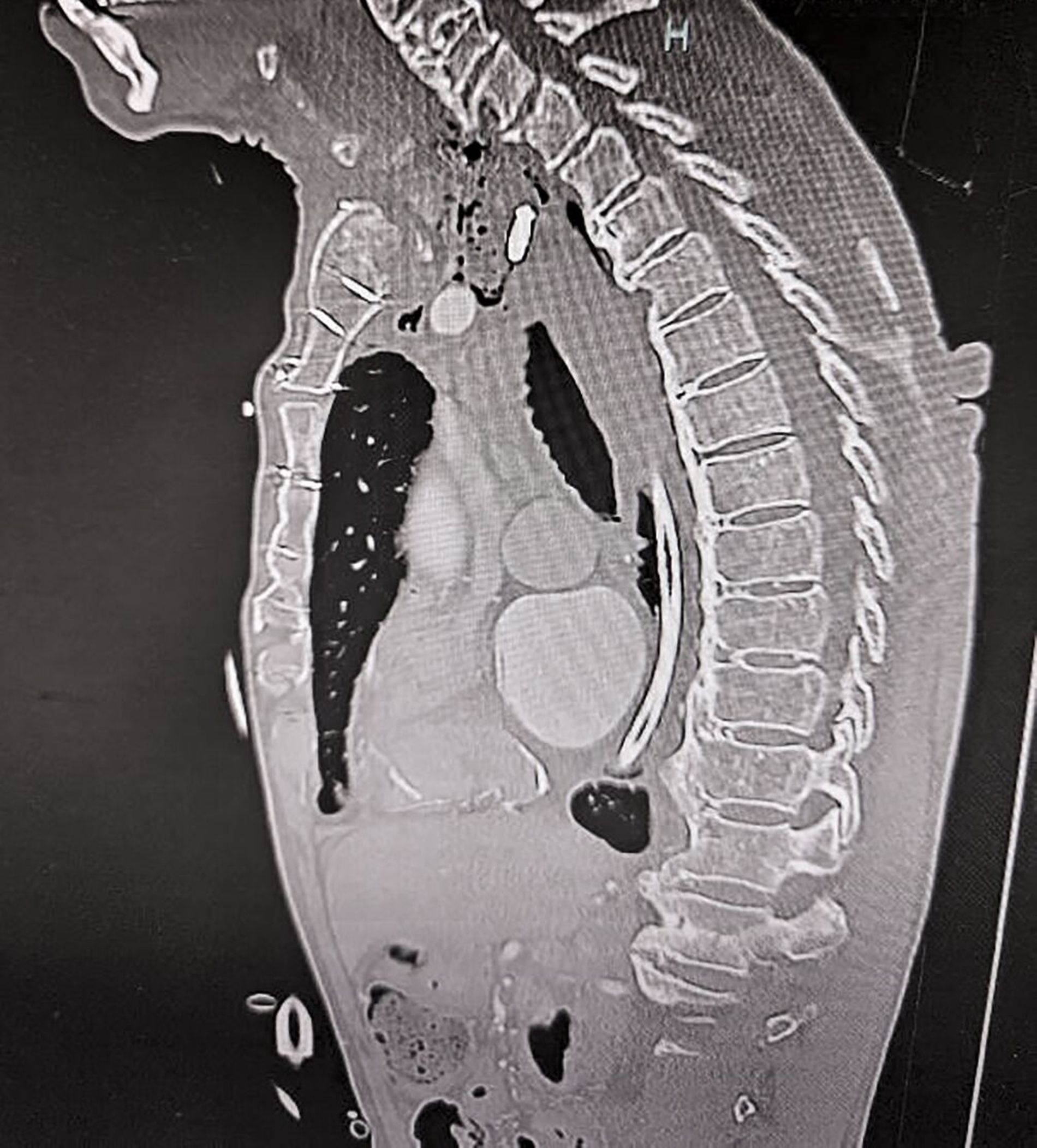
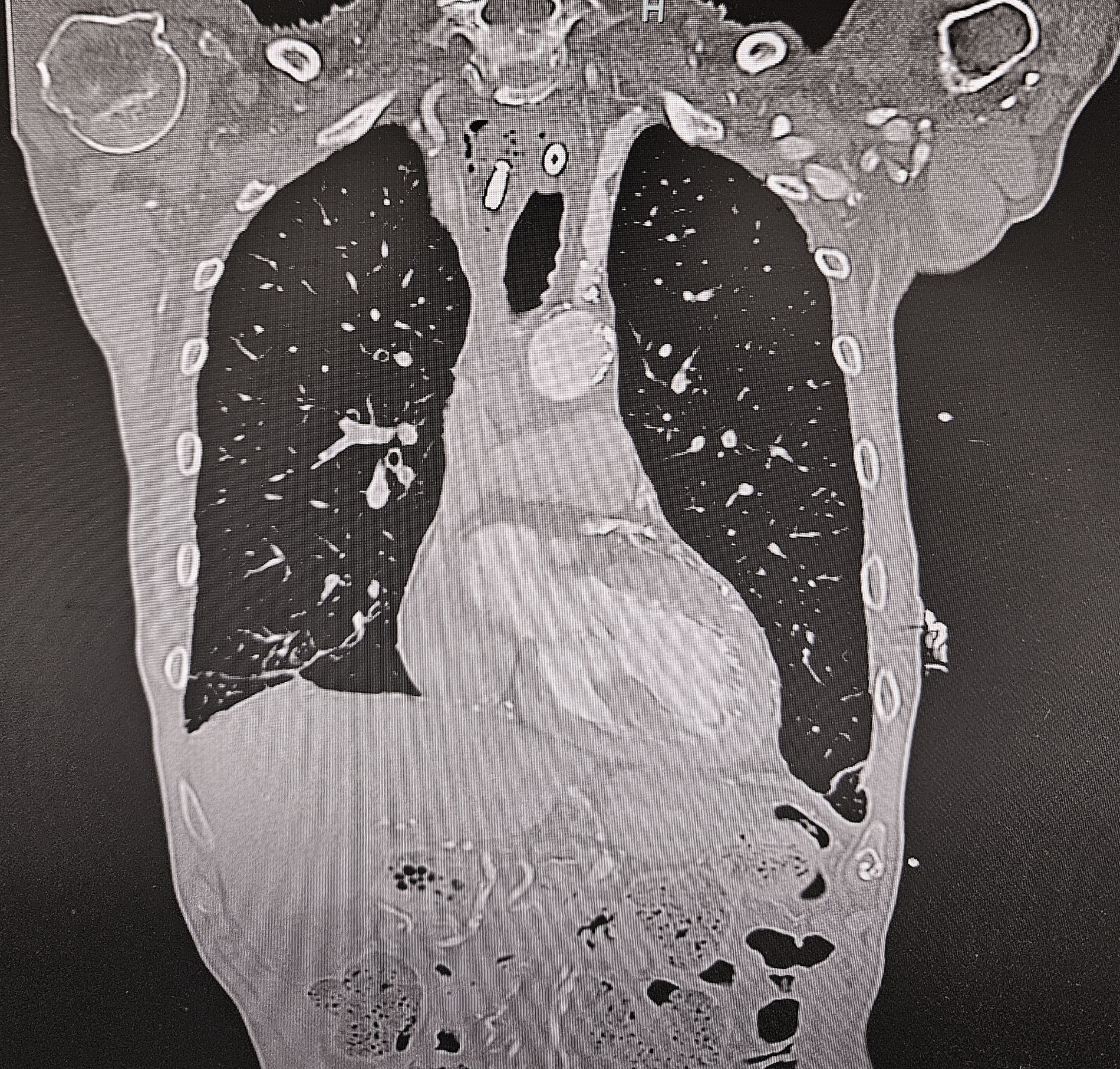
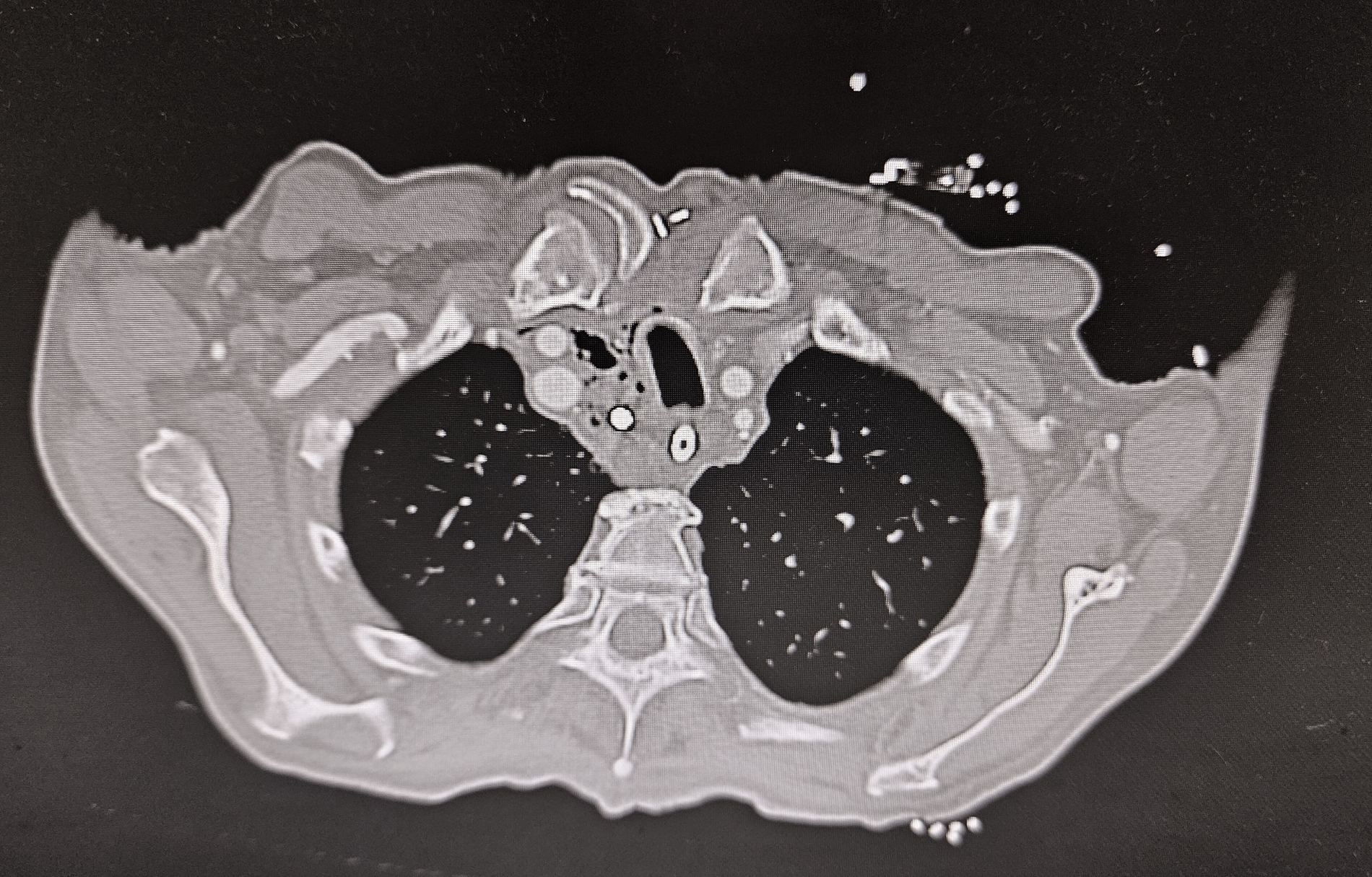
Während der Ösophagoskopie kam es zu einer traumatischen Perforation der Speiseröhre bei etwa 22 cm ab Zahnreihe. Zudem wurde während der Untersuchung ein anscheinend stark gelockertes dentales Implantat unbemerkt entfernt und nach aboral disloziert, bis es durch die simultan entstandene Perforation des Ösophagus in das Mediastinum verlagert wurde. Da eine intraoperative Verletzung des Ösophagus nicht ausgeschlossen werden konnte, wurde unmittelbar postoperativ eine Computertomografie von Hals und Thorax veranlasst. Diese zeigte rechtsseitig paraösophageal abgrenzbare Luft im Mediastinum, beginnend vom Kieferwinkel bis kurz kranial des Aortenbogens (Abbildung 1) sowie einen metalldichten Fremdkörper im Bereich des oberen Mediastinums (Abbildungen 2 und 3).
Der transmurale Defekt der Speiseröhre in Kombination mit einem Fremdkörper im Brustraum stellte eine vital bedrohliche Notfallsituation mit dringender Indikation zur Intervention dar. Zur weiteren Therapie erfolgte die Verlegung des Patienten in die Thoraxchirurgie des Universitätsklinikums Düsseldorf. Hier wurde eine notfallmäßige mediastinale Exploration über einen tiefen zervikalen Zugang im Bereich des Musculus sternocleidomastoideus durchgeführt.
Das Implantat konnte dabei geborgen werden. Die Fistel der Speiseröhre wurde allerdings nicht eindeutig identifiziert. Es erfolgte die Deckung des vermuteten Perforationsbereichs mittels lokaler Muskellappenplastik. Danach wurde eine Drainage in das Mediastinum gelegt und der Zugang mehrschichtig verschlossen. Die Gastroenterologen führten anschließend eine ÖGD durch. Auch hier wurde die Perforationsstelle nicht eindeutig lokalisiert. Allerdings zeigte sich ein Mukosaeinriss, der vermutlich der besagten Stelle entsprach, so dass hier ein EndoVac eingelegt wurde.
Der Patient wurde postoperativ intubiert und beatmet auf die Intensivstation verlegt. Die extraorale Drainage wurde bei ausbleibender Wundinfektion einige Tage später, der EndoVac nach 13 Tagen, entfernt. Der weitere stationäre Verlauf gestaltete sich kompliziert, da der Patient unter anderem einen Nicht-ST-Hebungsinfarkt entwickelte. Nach sechs Wochen konnte er schlussendlich entlassen werden.
Die abschließenden histopathologischen Ergebnisse der Proben aus dem Bereich des Kehlkopfs und des Ösophagus zeigten keinen Anhalt für Malignität oder Dysplasien.
Diskussion
Zähne sind unter physiologischen Bedingungen größten Belastungen ausgesetzt – während des Kauvorgangs im Seitenzahnbereich Kräften von bis zu 800 N [van Eijden, 1991]. Dabei können ungeordnete oder stark einwirkende Kräfte die Zähne und den Zahnhalteapparat an die Grenzen der Belastbarkeit führen. Iatrogene dentale Verletzungen gehören zu den häufigsten Komplikationen medizinischer Prozeduren und diagnostischer Verfahren, die über die Mundhöhle durchgeführt werden. Dazu zählen die endotracheale Intubation, endoskopische Ultraschalluntersuchungen, Ösophagoduodenoskopien, Bronchoskopien und chirurgische Eingriffe im Bereich der Mundhöhle.
Die Inzidenz von dentalen Verletzungen im Rahmen von Intubationen liegt zwischen 0,02 und 0,09 Prozent [Tan et al., 2018; Newland et al., 2007]. Bei endoskopischen Untersuchungen mit Zugang über die Mundhöhle findet sich eine Häufigkeit von 0,02 bis 0,03 Prozent [Tan et al., 2023]. Hierbei können Zahnschäden vor allem während des Instrumentierens mit Laryngoskop oder Endoskop, beim Einbringen eines Beißkeils oder durch unsachgemäße Druckverteilung ausgelöst werden. Hinzu kommen starke Druckgradienten durch unfreiwilliges Pressen von Patienten als Reaktion auf anästhesiologische Medikamente im Rahmen der Narkoseführung. Dies kann zu Absprengungen, Kronenfrakturen oder sogar Avulsionen führen.
Am häufigsten sind die Inzisiven von einer iatrogenen Verletzung betroffen, wobei die Frontzähne im linken Oberkiefer anfälliger sind als die Zähne in den übrigen Quadranten [Newland et al., 2007]. Eine Verletzung von Zähnen oder Implantaten wird durch verschiedene Risikofaktoren begünstigt. Anatomische Faktoren wie schlechte Sichtbarkeit des Hypopharynx, ein geringer thyromentaler Abstand oder eine kleine Mundöffnung können das Instrumentieren für den Behandler drastisch erschweren und erhöhen im Umkehrschluss das Risiko eines dentalen Traumas [Tiku et al., 2014]. Hinzu kommen Einflüsse wie die Erfahrung des Instrumentierenden oder Notfallsituationen [Gaudio et al., 2011].
Neben den anatomischen Gegebenheiten und Behandler-abhängigen Faktoren spielen der Umfang und die Qualität konservierender und prothetischer Restaurationen und vor allem die Pathologien Karies und Parodontitis eine Rolle bei der Risikoeinordnung. Der Altersgipfel von iatrogenen dentalen Schäden liegt zwischen 50 und 70 Jahren. Dies lässt sich vor allem dadurch erklären, dass der Zahnhalteapparat mit zunehmendem Alter schwächer wird, die meisten Patienten in diesem Alter aber noch weitgehend bezahnt sind. Großflächige Restaurationen können das Risiko einer Kronenfraktur signifikant erhöhen [Tan et al., 2018]. Der Verlust von Zahnhartsubstanz durch konservierende und prothetische Maßnahmen führt zu einer Schwächung der Zahnstruktur und macht die betroffenen Zähne anfälliger für Verletzungen [Bhuva et al., 2021].
Wie dieser Fall zeigt, sind auch Implantate und implantatgetragene Versorgungen potenziell gefährdet. Diese Faktoren zu kennen und zu identifizieren, kann das Risiko dentaler Traumata minimieren. Demzufolge sollte vor einem Eingriff im Bereich der Mundhöhle durch den Behandler immer eine klinische Inspektion und Anamnese mit Fokus auf die dentale Situation durchgeführt werden. Neben der ärztlich erhobenen Anamnese können dabei spezielle Fragebögen im Rahmen der Konsultation genutzt werden.
Natürlich ist die Erhebung eines detaillierten Zahnstatus keine Aufgabe des behandelnden Arztes vor einer Intubation, Endoskopie oder Bronchoskopie, sondern sollte nach Möglichkeit durch zahnärztliche Kolleginnen und Kollegen durchgeführt werden. Durch die Entfernung von kariösen Läsionen, das Ersetzen von beschädigten Füllungen, die Befestigung gelockerter Kronen und die Entfernung von nicht erhaltungswürdigen sowie stark gelockerten Zähnen wird die Wahrscheinlichkeit eines Zahntraumas reduziert [Mullick et al., 2017]. Bei elektiven Eingriffen sollte dies im Vorfeld der geplanten Operation oder Maßnahme erfolgen.
Kommt es im Rahmen eines medizinischen Eingriffs zum Verdacht auf ein dentales Trauma, sollte zunächst – falls möglich – der aktuelle Zahnstatus des Patienten mit dem zuvor erhobenen Befund verglichen werden. Bestätigt sich der Verdacht eines iatrogenen Traumas, spielt das richtige Management eine entscheidende Rolle zur Prävention weiterer gesundheitlicher Schäden.
Gelockerte, gebrochene oder avulsierte Zähne sowie luxierte prothetische Versorgungen müssen umgehend identifiziert und geborgen werden. Hierzu können beispielsweise Pinzetten oder Magillzangen verwendet werden. Nicht selten kann es trotz rechtzeitiger Bemühungen des Behandlers zu einer Aspiration oder einer Fremdkörperingestion kommen. In diesem Fall ist eine erweiterte radiologische Diagnostik des Thorax angezeigt, um die Lokalisation genauer zu bestimmen und gegebenenfalls weitere Maßnahmen einzuleiten. Da nicht alle zahnärztlichen Werkstoffe röntgendicht sind muss in einzelnen Fällen über eine zeitnahe Bronchoskopie oder Ösophagoduodenoskopie (ÖGD) zur sicheren Identifizierung nachgedacht werden.
Fazit für die Praxis
Kariöse Läsionen, Parodontitis und insuffiziente Restaurationen erhöhen das Risiko eines iatrogenen dentalen Traumas.
Wenn notwendig sollte im Vorfeld eines Eingriffs eine zahnärztliche Statuserhebung und gegebenenfalls die Sanierung erfolgen.
Nach Aspiration oder Ingestion sollten weitere diagnostische Maßnahmen ergriffen und der Fremdkörper gegebenenfalls geborgen werden.
Aspirierte Fremdkörper finden sich am häufigsten im rechten Hauptbronchus. Gründe hierfür sind neben einem steileren Abgang auch der größere Durchmesser des rechten Bronchialbaums [Kim et al., 2017]. Ein Großteil der aspirierten Fremdkörper kann durch eine Bronchoskopie geborgen werden. Sollte dies nicht gelingen, muss ein offener thoraxchirurgischer Eingriff erwogen werden. Je nach Beschaffenheit und Material kann auch ein konservatives Therapieregime mit regelmäßigen Kontrollen erfolgen [Cossellu et al., 2015].
Bei Ingestionen werden etwa 80 Prozent der Fremdkörper spontan abgesetzt. Sie passieren den Gastrointestinaltrakt in der Regel ohne Probleme. Daher gilt für kleinere (< 6 cm) und schmale (< 2 cm) Fremdkörper ein konservatives Regime als Mittel der Wahl [Eisen et al., 2002]. Bis der Fremdkörper abgesetzt wird, sollte eine regelmäßige Beobachtung des Stuhls erfolgen. Meist wird der Fremdkörper nach vier bis sechs Tagen ausgeschieden, in seltenen Fällen nach drei bis vier Wochen. Bei Anamnese mit Dysphagie oder bei spitzen Fremdkörpern kann eine ÖDG zur weiteren Diagnostik und Bergung des Fremdkörpers herangezogen werden, wobei eine Dysphagie auch noch Stunden nach Abgang des Fremdkörpers im Bereich des oberen Verdauungstraktes vorliegen kann. Chirurgische Interventionen sind bei Ingestion in der Regel nur bei Perforationen von Organen indiziert.
Literaturliste
Bhuva B, Giovarruscio M, Rahim N, Bitter K, Mannocci F. The restoration of root filled teeth: a review of the clinical literature. Int Endod J. 2021;54(4):509-35.
Cossellu G, Farronato G, Carrassi A, Angiero F. Accidental aspiration of foreign bodies in dental practice: clinical management and prevention. Gerodontology. 2015;32(3):229-33.
Eisen GM, Baron TH, Dominitz JA, Faigel DO, Goldstein JL, Johanson JF, et al. Guideline for the management of ingested foreign bodies. Gastrointest Endosc. 2002;55(7):802-6.
Gaudio RM, Barbieri S, Feltracco P, Tiano L, Galligioni H, Uberti M, et al. Traumatic dental injuries during anaesthesia. Part II: medico-legal evaluation and liability. Dent Traumatol. 2011;27(1):40-5.
Kim E, Noh W, Panchal N. Mortality from an aspiration of dental crown during extraction. Gerodontology. 2017;34(4):498-500.
Mullick P, Kumar A, Prakash S. Perianesthetic dental considerations. J Anaesthesiol Clin Pharmacol. 2017;33(3):397-8.
Newland MC, Ellis SJ, Peters KR, Simonson JA, Durham TM, Ullrich FA, et al. Dental injury associated with anesthesia: a report of 161,687 anesthetics given over 14 years. J Clin Anesth. 2007;19(5):339-45.
Tan Y, Loganathan N, Thinn KK, Liu EHC, Loh NW. Dental injury in anaesthesia: a tertiary hospital's experience. BMC Anesthesiol. 2018;18(1):108.
Tan CQL, Loh GYW, Benjamin TWR, Koh CJ, Mok JSR, Hartono JL, et al. Dental trauma in endoscopy: A systematic review and experience of a tertiary endoscopy centre. World J Gastrointest Endosc. 2023;15(8):518-27.
Tiku AM, Hegde RJ, Swain LA, Shah FR. To assess and create awareness among anesthetists regarding prevention and management of injuries to the teeth and their associated structures during general anesthesia. J Indian Soc Pedod Prev Dent. 2014;32(1):58-62.
van Eijden TM. Three-dimensional analyses of human bite-force magnitude and moment. Arch Oral Biol. 1991;36(7):535-9.