Kariesmanagement bei Kindern
Der vorliegende Beitrag beschäftigt sich mit den drei für das Kariesmanagement in Kindern wichtigsten Kariesformen: frühkindliche Karies (Early Childhood Caries, ECC), Karies im Milchgebiss (vor allem Milchmolaren) und okklusale Karies an bleibenden Zähnen.
Der allgemeine Kariesrückgang in vielen Ländern ist eine wissenschaftliche und versorgungspolitische Erfolgsgeschichte, geht jedoch mit einer Polarisierung des Kariesbefalls einher, insbesondere bei Kindern und im Milchgebiss: Ungefähr 20 Prozent der Kinder vereinigen fast die gesamte Karieslast auf sich, bei den Dreijährigen in Deutschland im Mittel mit fast vier Zähnen [TEAM DAJ, 2017] (Abbildung 1). Es erstaunt, dass selbst die einfachsten präventiven Maßnahmen, wie zum Beispiel das regelmäßige Zähneputzen, bei Kleinkindern oft nicht (erfolgreich) umgesetzt werden. Daher betonen die Konsensusempfehlungen, dass ein zukünftiger Fokus bei Prävention und Therapie besonders auf jene Kinder gelegt werden sollte, die aus niedrigen sozialen Schichten kommen und noch nicht vom Kariesrückgang profitiert haben (Tabelle 1).In der Individual- und in der Gruppenprophylaxe stehen hierfür evidenzbasierte Ansätze zur Verfügung, unter anderem das regelmäßige Zähneputzen mit einer ausreichend fluoridhaltigen Zahnpaste (≥ 1.000 ppm Fluorid) möglichst vom ersten Zahn an.

Primär im Milchgebiss ist nicht der Zahnerhalt
Da das Milchgebiss nur eine Übergangsdentition darstellt, ist der Zahnerhalt nicht das primäre Ziel, sondern der Erhalt oder die Wiederherstellung einer hohen Lebensqualität für die betroffenen Kinder. Weiterhin sollten die Kontrolle der Kariesaktivität, die Schmerzvermeidung und der Platzerhalt im Vordergrund stehen. Außerdem ist die Kooperation von Kindern bei der zahnärztlichen Behandlung oft begrenzt. Gerade bei den multiplen und schweren Defekten einer frühkindlichen Karies sollten übergeordnete Faktoren wie die Absicherung eines funktionalen Gebisses, die therapeutischen Möglichkeiten (zum Beispiel einer Narkosesanierung), soziale, psychologische und finanzielle Parameter bei der Therapieplanung genauso berücksichtigt werden wie der Zerstörungsgrad der Zähne. So kann auch die Extraktion restaurationsfähiger Zähne aufgrund von übergeordneten Gründen indiziert sein – allerdings muss ein Lückenmanagement in der Stützzone sichergestellt sein.
Empfehlungen zum Kariesmanagement

In einem Konsensusprozess haben die European Organisation for Caries Research (ORCA) und die European Federation of Conservative Dentistry (EFCD) inklusive der Deutschen Gesellschaft für Zahnerhaltung (DGZ) Empfehlungen zum Kariesmanagement erarbeitet. Grundlage waren mehrere systematische Reviews; die Empfehlungen wurden im Juni 2019 in einem Experten-Workshop diskutiert und mittels eines „e-Delphis“ finalisiert.
Bei diesem Onlinekonsensusverfahren stimmten 24 durch die Fachgesellschaften entsandte Delegierte über die Empfehlungen ab. Die Ergebnisse wurden in den Zeitschriften „Caries Research“ und „Clinical Oral Investigations“ publiziert.
In drei Beiträgen werden in der zm die zentralen Aussagen zum Kariesmanagement für die drei Altersgruppen Kinder (zm 19/2020), Erwachsene (zm 20/2020) und Senioren (zm 21/2020) vorgestellt.
Für die Therapie der frühkindlichen Karies und für Karies im Milchgebiss (Abbildung 1) wurde eine systematische Literatursuche durchgeführt, diese mündete in einer Reihe von systematischen Übersichtsarbeiten [Schmoeckel et al., 2020; Santamaria et al., 2020]. Zur Arretierung beziehungsweise Inaktivierung von Dentinkaries konnte unter anderem für Silber(diamin)fluorid sowie für Fluoridlacke eine hohe Wirksamkeit nachgewiesen werden. Auch andere non-invasive Ansätze zur Kariesarretierung wie Zähneputzen mit fluoridhaltiger Zahnpaste (≥ 1.000 ppm, Tabelle 2, Abbildung 2) sind geeignet, das Voranschreiten der Karies zu verlangsamen, möglicherweise aber nicht zuverlässig in der Lage, die Karies vollkommen zu stoppen. Für die restaurative Therapie von Dentinkaries wurde unter anderem die deutliche Überlegenheit von Stahlkronen (nach konventioneller Präparation oder unter Nutzung der Hall-Technik) gegenüber einer traditionellen direkten Füllungstherapie mit plastischen Materialien aufgezeigt. Die Empfehlung der Experten zum Einsatz dieser Behandlungen in Kindern war nahezu einheitlich; die Empfehlungen decken sich mit anderen internationalen Leitlinien.


Die Okklusalflächen der permanenten Molaren und Prämolaren stellen eine Prädilektionsstelle für Karies in der bleibenden Dentition dar. Eine wesentliche Ursache hierfür ist die relativ lange Durchbruchszeit, während der sowohl die Selbstreinigung durch Kaukräfte als auch durch Mundhygienemaßnahmen oft eingeschränkt ist, da die Kauflächen lange unterhalb der Okklusionsebene liegen (Abbildung 3). Daher sollte gerade während des Zahndurchbruchs besonders auf die Einhaltung non-invasiver Maßnahmen geachtet werden. Hierzu zählen eine adaptierte Zähneputztechnik zur Reinigung der Okklusalfläche (Tabelle 3, Abbildung 3). Neben der regelmäßigen Nutzung fluoridierter Zahnpasta (≥ 1.500 ppm), die für alle Patienten empfohlen wird, sollten gerade für einzelne Zähne, Personen oder Bevölkerungsgruppen mit höherem Kariesrisiko Fluoridlackapplikationen oder die Nutzung von Fluoridgelen in Erwägung gezogen werden.
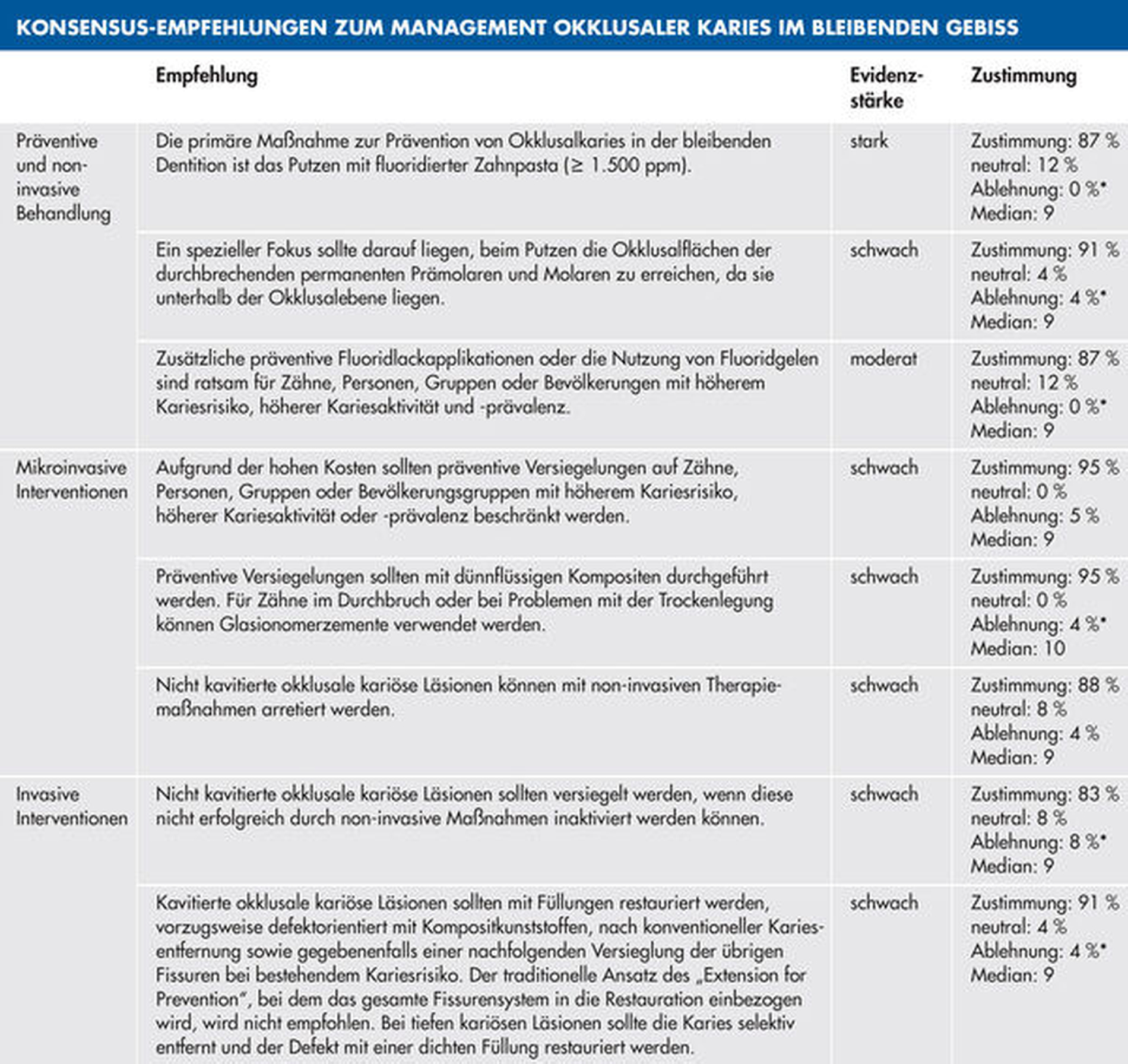
Extension for Prevention ist nicht mehr zeitgemäß
Auch die präventive Fissurenversiegelung ist eine sehr wirksame, mikro-invasive Präventionsmaßnahme und zeigt gerade für permanente Molaren ein günstiges Kosten-Nutzen-Verhältnis [Ahovuo-Saloranta et al., 2016 & 2017; Schwendicke et al., 2015 & 2018]. Neben der Indikation als primär-präventive Maßnahmen können die genannten non- oder minimalinvasiven Maßnahmen auch zur Therapie nicht-kavitierter okklusaler Karies eingesetzt werden. Der Übergang von therapeutischen Versiegelungen nicht-kavitierter Läsionen hin zu defektorientierten minimalinvasiven Kompositfüllungen mit nachfolgenden präventiven Versiegelungen der übrigen kariesfreien Fissuren ist fließend. Die invasive Füllungstherapie sollte jedoch nur gewählt werden, wenn non- beziehungsweise minimalinvasive Optionen aufgrund von Kavitation oder signifikanter, röntgenologisch sichtbarer Ausdehnung der Karies ins Dentin nicht mehr indiziert sind. Bei der restaurativen Therapie tiefer okklusaler Läsionen sollte – vorausgesetzt eine irreversible Pulpitis kann ausgeschlossen werden – bevorzugt eine selektive Kariesentfernung angewandt werden, um das Risiko einer Exposition der Pulpa zu minimieren. Konzepte der „Extension for Prevention“ sind heute sowohl bei der Kariesexkavation als auch bei der Restaurationsgestaltung nicht mehr zeitgemäß.
Fazit
Karies ist ein dynamischer Prozess, der sich von der subklinischen Demineralisation über die initialkariöse Läsion bis zur Kavitation erstreckt, und kann durch non-, mikro- und minimal-invasive sowie traditionelle invasive Maßnahmen therapiert werden. Da nahezu alle non- und mikro-invasiven Maßnahmen sowohl zu einer Verhinderung neuer Karies als auch zur Arretierung bestehender Karies führen, ist es nicht sinnvoll, eine klare Unterscheidung zwischen präventiven und therapeutischen Maßnahmen zu unternehmen. Daher beschreibt der Terminus „Kariesmanagement“ den umfänglichen Ansatz, die Kariesaktivität zu kontrollieren oder zu reduzieren. Dies gilt insbesondere für das Milchgebiss und die durchbrechende permanente Dentition bei Kindern und Jugendlichen, wo die Weichen für eine lebenslange orale Gesundheit gestellt werden.
Die erfolgreichen, gut erforschten und etablierten präventiven Ansätze oder Therapieformen in der permanenten Dentition müssen für das Milchgebiss noch adaptiert werden, da hier die Erfolgsraten, insbesondere bei der frühkindlichen Karies, suboptimal sind. Die hier publizierten klinischen Empfehlungen wurden entlang der jeweils besten verfügbaren Evidenz als Konsens für die Frage, wie Karies bei Kindern und Jugendlichen kontrolliert werden sollte, entwickelt. Sie zielen spezifisch auf die Entscheidungsfindung in der zahnärztlichen Praxis ab.
Einige für die klinische Entscheidungsfindung hilfreiche Empfehlungen basieren trotz inhaltlich hoher Zustimmung unter den Experten nur auf einer schwachen wissenschaftlichen Evidenz. Somit zeigte der Konsensprozess auch Forschungslücken auf, die es zukünftig zu schließen gilt.
Prof. Dr. Christian H. Splieth
Leiter der Abteilung für Präventive Zahnmedizin & Kinderzahnheilkunde
Universitätsmedizin Greifswald, Zentrum für Zahn-, Mund- und Kieferheilkunde
Fleischmannstr. 42, 17475 Greifswald
splieth@uni-greifswald.de
Univ.-Prof. Dr. Sebastian Paris
Leiter der Abteilung für Zahnerhaltung und Präventivzahnmedizin
Centrum 3 für Zahn-, Mund- und Kieferheilkunde, Charité – Universitätsmedizin Berlin
Aßmannshauser Str. 4–6, 14197 Berlin
Prof. Dr. Falk Schwendicke, MDPH
Leiter der Abteilung für Zahnärztliche Diagnostik, Digitale Zahnheilkunde und Versorgungsforschung
Centrum 3 für Zahn-, Mund- und Kieferheilkunde, Charité – Universitätsmedizin Berlin
Aßmannshauser Str. 4–6, 14197 Berlin
Literaturliste
Ahovuo-Saloranta A, Forss H, Hiiri A, Nordblad A, Mäkelä M. Pit and fissure sealants versus fluoride varnishes for preventing dental decay in the permanent teeth of children and adolescents. Cochrane Database Syst Rev. 2016 Jan 18 ;(1):CD003067.
Ahovuo-Saloranta A1, Forss H, Walsh T, Nordblad A, Mäkelä M, Worthington HV. Pit and fissure sealants for preventing dental decay in permanent teeth. Cochrane Database Syst Rev. 2017 Jul 31;7:CD001830.
IDZ (Institut der Deutschen Zahnärzte): Fünfte Deutsche Mundgesundheitsstudie – DMS V. Köln 2016.
Kassebaum NJ, Bernabé E, Dahiya M, Bhandari B, Murray CJ, Marcenes W. Global burden of untreated caries: a systematic review and metaregression. J Dent Res. 2015 May;94(5):650-8.
KZBV(Kassenzahnärztliche Bundesvereinigung). Jahrbuch 2016, Statistische Basisdaten zur Vertragszahnärztlichen Versorgung. Köln 2016
Paris et al. How to intervene in the caries process in older adults? A joint ORCA and EFCD expert Delphi consensus statement. Caries Res in press 2020
Santamaria et al. How to intervene in the caries process: dentine caries in primary teeth - a systematic review. Caries Res in press 2020
Schmoeckel J, Gorseta K, Splieth CH, Juric H. How to Intervene in the Caries Process: Early Childhood Caries - A Systematic Review. Caries Res. 2020,7:1-11.
Schwendicke et al. How to intervene in the caries process in adults? A joint ORCA and EFCD expert Delphi consensus statement. Clin Oral Investig in press 2020
Schwendicke F, A.M. Jäger, S. Paris, L.Y. Hsu, and Y.K. Tu. Treating Pit-and-Fissure Caries: A Systematic Review and Network Meta-analysis, J Dent Res. 2015;94(4):522-33.
Schwendicke F, Splieth CH, Thomson WM, Reda S, Stolpe M, Foster Page L. Cost-effectiveness of caries-preventive fluoride varnish applications in clinic settings among patients of low, moderate and high risk. Community Dent Oral Epidemiol. 2018 Feb;46(1):8-16.
Splieth et al. How to intervene in the caries process in children? A joint ORCA and EFCD expert Delphi consensus statement. Caries Res in press 2020
TEAM DAJ. Epidemiologische Begleituntersuchungen zur Gruppenprophylaxe 2016. Bonn 2017








