Welche Risikofaktoren den Langzeiterfolg beeinflussen
Wenn im klinischen Alltag ein Zahnerhalt durch eine endodontische Behandlung und Stiftinsertion indiziert ist, können verschiedene Stift- [Guldener et al., 2017; Santos et al., 2010] und Restaurationsmaterialien [Aquilino und Caplan, 2002; Mannocci et al., 2002] gewählt werden. Dabei hängt die Behandlungsstrategie im Rahmen des sogenannten partizipativen Therapieentscheids von den Präferenzen des Zahnarztes und den Wünschen und Vorstellungen des Patienten sowie dessen Investitionsbereitschaft für die zahnmedizinische Versorgung ab [Naumann et al., 2016; Schwendicke et al., 2020].
Auf rein fachlicher Ebene ist die klinische Ausgangssituation – dabei insbesondere der Grad des koronalen Substanzverlusts, also die Defektausdehnung – der bestimmende Faktor [Ferrari et al., 2007b]. Dazu kommen Variablen wie der Zahntyp [Ferrari et al., 2007a], die Zahnposition und -funktion im Zahnbogen [Martino et al., 2020; Naumann et al., 2005a, 2005b] sowie die Möglichkeit, den Fassreifeneffekt (ferrule effect) sicherzustellen [Juloski et al., 2012; Naumann et al., 2018]. Letzterer hat ganz wesentlichen Einfluss auf den Langzeiterfolg von endodontisch behandelten Zähnen mit und ohne Aufbaustift.
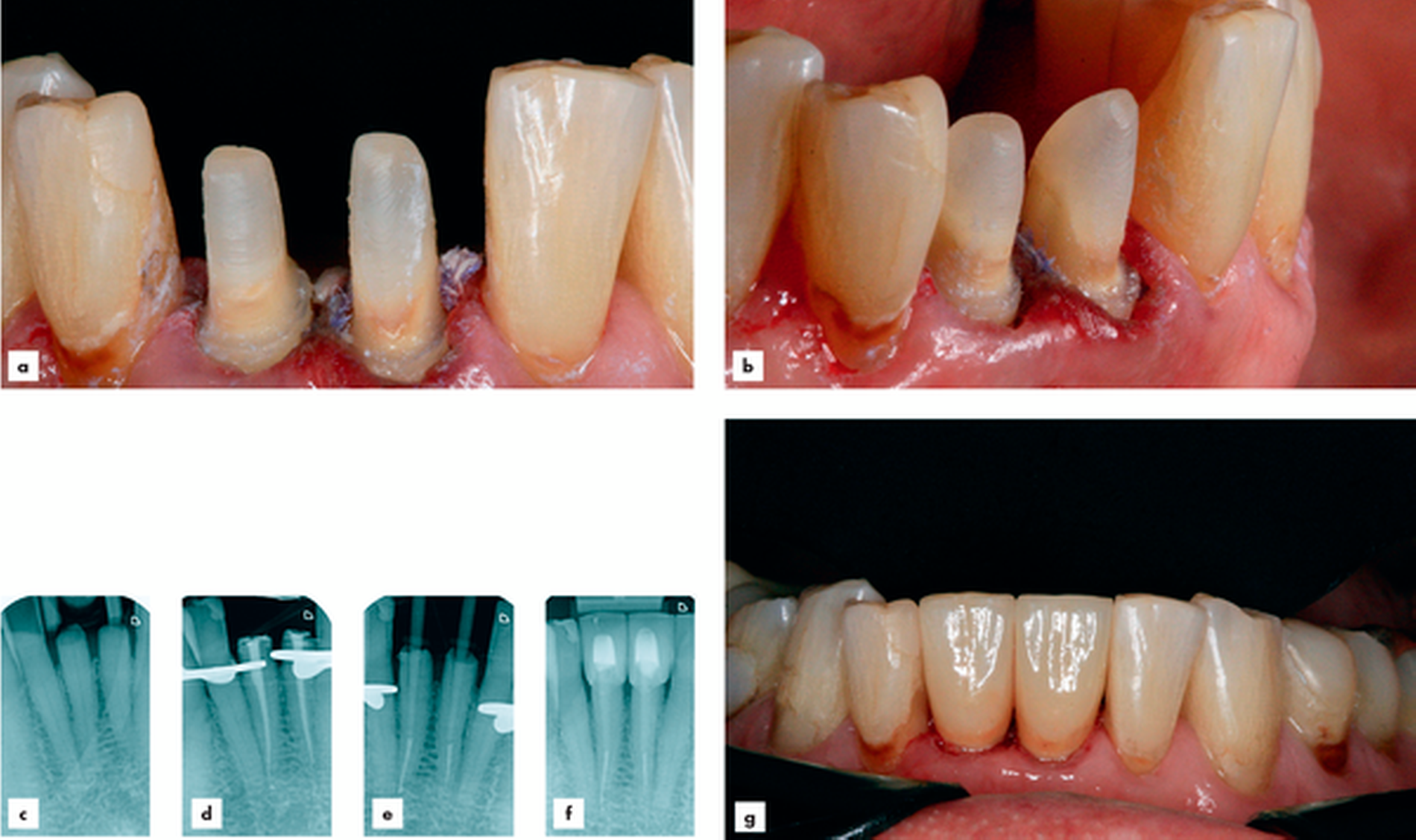
Fallbeispiel 1: Stiftversorgung der Zähne 31 und 41
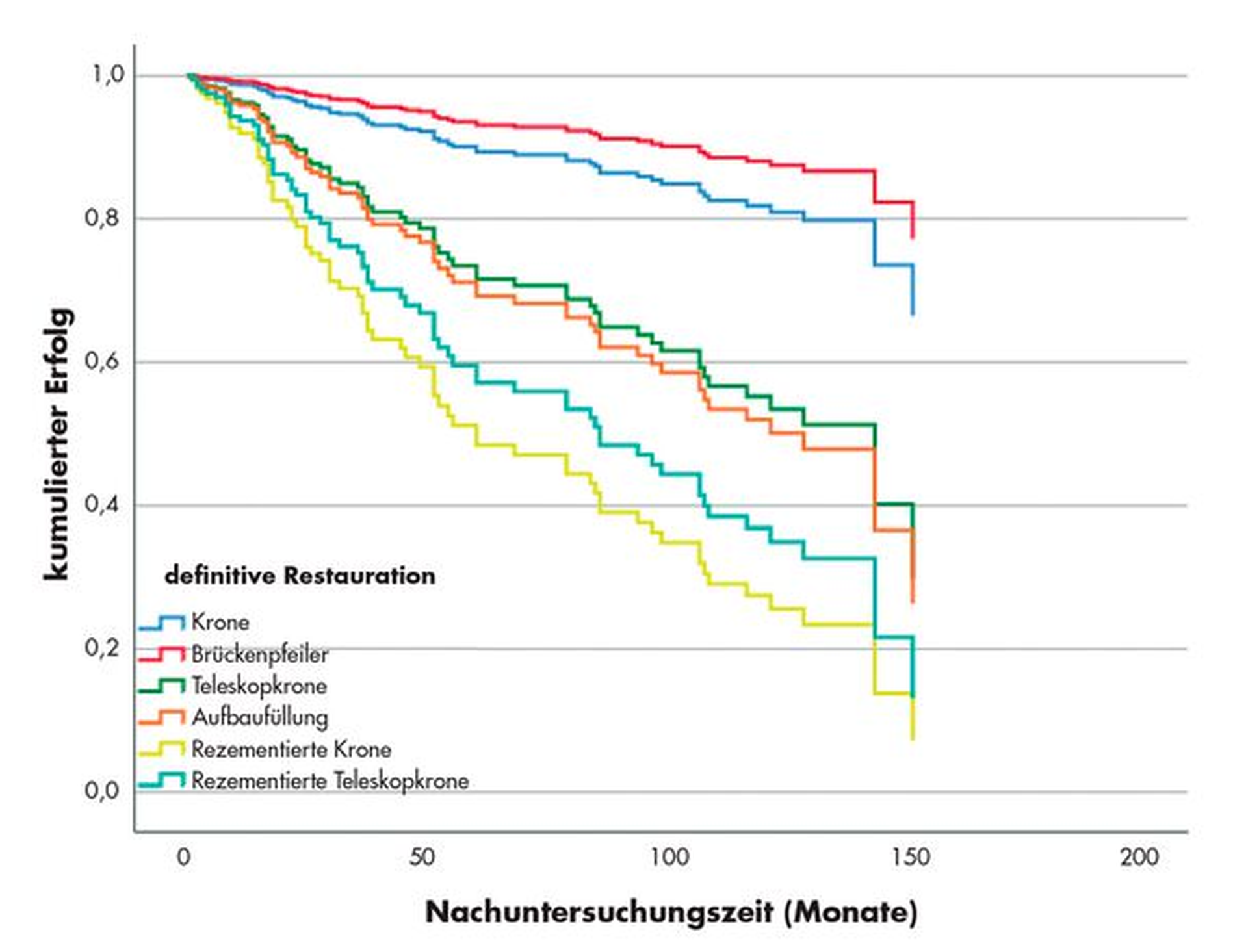
Obwohl mehrere Studien zum Thema der postendodontischen Versorgung Nachbeobachtungszeiten von drei Jahren [Kramer et al., 2019; Mannocci et al., 2001] bis zu fünf Jahren [Ferrari et al., 2012; Naumann et al., 2008; Schmitter et al., 2011] präsentieren, liegen bisher leider nur wenige Studien mit Nachbeobachtungszeiten von mehr als fünf Jahren vor [Ferrari et al., 2007a; Naumann et al., 2012; Naumann et al., 2017]. Risikomuster verändern sich allerdings im Laufe der Zeit und einige Risikofaktoren werden erst nach längeren Nachbeobachtungszeiträumen im Bereich von acht Jahren und mehr sichtbar [Opdam et al., 2010]. Dies zeigt sich auch anhand der jährlichen Versagensraten (AFRs), die nicht überraschenderweise mit der Nachbeobachtungszeit korrelieren [Schwendicke et al., 2018]: je länger die Nachbeobachtungszeit desto höher die jährliche Versagensrate. Folglich ist es für den Therapieerfolg über fünf Jahre hinaus wichtig, die Faktoren zu analysieren, die den Langzeiterfolg von endodontisch behandelten Zähnen mit Stiftversorgung ganz wesentlich beeinflussen.
Entsprechende Studien fanden in der Regel in einem universitären Setting statt. Obwohl diese Studien die Wirksamkeit unter klinischen Bedingungen zeigen beziehungsweise widerlegen können, fehlen jedoch Daten über die Effektivität von Stiftinsertionen in endodontisch behandelten Zähnen unter Alltagsbedingungen in Zahnarztpraxen im Rahmen praxisnaher, prospektiver Studien mit langen Nachbeobachtungszeiten von zehn Jahren und mehr [Mjor, 2007].
Das Ziel unserer kürzlich veröffentlichten Beobachtungsstudie war es daher, die Langlebigkeit von endodontisch behandelten Zähnen mit Stiftversorgung in Zahnarztpraxen und Einflussfaktoren nach einer Beobachtungszeit von bis zu 15 Jahren zu bewerten.
Studienaufbau
Wir führten eine prospektive, multizentrische, praxisbasierte Kohortenstudie durch. Es wurden von acht niedergelassenen, präventiv orientierten Zahnärzten mit eigener Zahnarztpraxis behandelte Schneide- und Eckzähne sowie Prämolaren mit einer suffizienten Wurzelkanalfüllung und der Indikation für eine Stiftinsertion eingeschlossen. Aus jeder Praxis wurde je ein Zahn bei bis zu 30 Patienten inkludiert. Falls mehr als ein Zahn eines Patienten eine Stiftversorgung benötigte, wurde nur der zuerst versorgte Zahn eingeschlossen. Aufgrund des nicht-interventionellen Praxis-Charakters der Studie gab es keine Vorgaben bezüglich Stiftgröße oder Stiftmaterial. Es wurden nicht nur neu angefertigte Restaurationen zementiert, sondern auch ältere Restaurationen, die vor Beginn der vorliegenden Studie angefertigt wurden, nach dem erstmaligen Einsetzen von neuen Stiften rezementiert. Für die am Ende 195 Zähne mit einer Stiftversorgung wurden zahlreiche klinische Variablen erfasst (Tabelle).
Die Beurteilung von Erfolg und Überleben erfolgte mittels klinischer und intraoraler Röntgenuntersuchungen. Je nach Einzelfall wurde das Intervall für die klinische und die röntgenologische Untersuchung festgelegt. Es wurde als Erfolg gewertet, wenn Stift, definitive Versorgung und Zahn beim letzten Kontrolltermin weiterhin in Funktion waren. Waren beim letzten Kontrolltermin hingegen lediglich Stift und Zahn in Funktion, wurde dies als Überleben (also nicht mehr als Erfolg) bewertet.
Ergebnisse
Zu Beginn der Untersuchungen wiesen die 195 Patienten ein mittleres Alter von 54 Jahren auf. Die mittlere Nachbeobachtungszeit betrug 7,6 Jahre mit einem Maximum von 15 Jahren. 122 Stiftversorgungen wurden als „erfolgreich“ klassifiziert (mittlere Erfolgszeit / 95-Prozent-Konfidenzintervall: 110 Monate / 101 bis 120 Monate) und 152 Zähne mit Stiften als „überlebend“ (mittlere Überlebenszeit: 133 Monate / 124 bis 141 Monate). Dies entspricht einer jährlichen Versagensrate bezogen auf die Kategorien Erfolg und Überleben von 6,0 Prozent beziehungsweise 3,3 Prozent. Durch den Ausschluss rezementierter, vor der Stiftversorgung laborgefertigter Restaurationen sanken die jährlichen Versagensraten auf 3,5 Prozent beziehungsweise 2,1 Prozent. Hauptgründe für das Versagen waren vertikale Wurzelfrakturen (n = 22; 30 Prozent aller Ausfälle), Stiftfrakturen (n = 14; 19 Prozent aller Ausfälle), endodontische Misserfolge (n = 9), parodontologische Misserfolge (n = 4) und Extraktionen ohne Angabe eines Grundes (n = 9).
Das Rezementieren alter Teleskope und Kronen nach dem Einsetzen neuer Stifte war der einzige statistisch signifikante Prädiktor (Faktor mit echtem Vorhersagewert für das Funktionieren der Stiftversorgung) für eine fünf- bis neunfach verkürzte Zeit bis zum Misserfolg, sowohl für die Erfolgs- als auch für die Überlebensanalyse (Abbildung 2). Die anderen in der Tabelle aufgeführten Variablen zeigten keinen signifikanten Einfluss auf den Erfolg. Für das Überleben hingegen konnten zusätzlich eine höhere Versagensrate für Kompositaufbauten im Vergleich zu (Teleskop-) Kronen und ein signifikanter Einfluss des behandelnden Zahnarztes beobachtet werden.
Diskussion
Im Vergleich zu früheren universitären Langzeitstudien von endodontisch behandelten Zähnen mit Stiftversorgung waren die Versagensraten unter den praxisorientierten Bedingungen etwas höher. Zuvor wurden jährliche Versagensraten von 4,6 Prozent [Naumann et al., 2012] und 4,2 Prozent [Naumann et al., 2017] und kumulative Versagensraten von 8,0 Prozent nach sieben Jahren [Ferrari et al., 2007a; Sterzenbach et al., 2012] beobachtet. Allerdings sanken die jährlichen Versagensraten von 8,6 Prozent nach einer Beobachtungszeit von 3,5 Jahren [Kramer et al., 2019] auf 6,0 Prozent nach einer Beobachtungszeit von 7,6 Jahren (vorliegende Ergebnisse). Darüber hinaus sanken die jährlichen Versagensraten auf 3,5 Prozent (Erfolg) beziehungsweise 2,1 Prozent (Überleben), wenn – wie in den universitären Studien – nur neu hergestellte Restaurationen nach dem Einsetzen der neuen Stifte eingeschlossen wurden. Damit lagen die Misserfolgsraten in den Zahnarztpraxen in der gleichen Größenordnung wie in früheren universitären Studien [Ferrari et al., 2007a; Naumann et al., 2012; Naumann et al., 2017; Sterzenbach et al., 2012].
Diese Beobachtungen verdeutlichen einerseits, dass Versagensraten unter Alltagsbedingungen vergleichbar denen unter universitären Studienbedingungen sein können und bestätigen weitere Auswertungen des Praxisnetzwerks im Bereich direkter Restaurationen [Wierichs et al., 2018; 2020]. Zum anderen verdeutlicht dies, dass auch für praxisorientierte Studien Versagensraten nicht ohne Berücksichtigung der Nachbeobachtungszeit interpretiert werden sollten [Schwendicke et al., 2018].
Fallbeispiel 2: Stiftversorgung von Zahn 21 im Rahmen einer Brückenversorgung 21-24
Die verwendeten Stiftmaterialien beeinflussten weder den Erfolg noch die Überlebensraten. Dies stimmt mit universitären Studien überein [Naumann et al., 2017; Sarkis-Onofre et al., 2020; Sterzenbach et al., 2012], steht allerdings im Gegensatz zu den zuvor berichteten Ergebnissen einer Studie nach 3,5 Jahren [Kramer et al., 2019]. Höhere „kurzfristige“ Versagensraten bei Restaurationen mit Glasfaserstiften im Vergleich zu Titan-Gewindestiften wurden in der vorherigen Studie damit erklärt, dass das Elastizitätsmodul von Glasfaserstiften zwar niedriger und damit näher am Elastizitätsmodul von Dentin als von metallischen Stiften liegt, aber die Spannungsverteilung in der Wurzel nicht verbessert [Santos et al., 2010].
Bei der Betrachtung von verschiedenen Materialien sollten auch immer die Kosten, die durch eine Entscheidung für ein bestimmtes Material entstehen, berücksichtigt werden. So konnten in einer gesundheitsökonomischen Studie, die einen Modellierungsansatz auf der Grundlage von Daten hauptsächlich aus randomisierten Studien verwendete, nur begrenzte Kosten-Effektivitäts-Unterschiede zwischen verschiedenen Stiftversorgungen von endodontisch behandelten Zähnen belegt werden [Schwendicke und Stolpe, 2017]. Über einen Zeitraum von 26 bis 28 Jahren und innerhalb der Grenzen der Modellierungsstudie entstanden Kosten von 700 bis 800 Euro, das heißt die annualisierten Kosten lagen bei etwa 27 Euro pro Restauration, einschließlich der Kosten für die Erst- und Nachbehandlungen. In einer durchgeführten Beurteilung der Langzeitkosten für die vorliegenden Stiftversorgungen der endodontisch behandelten Zähne wurden hingegen sowohl die Initial- als auch die Folgekosten für die Stiftversorgungen mit annualisierten Kosten von durchschnittlich 135 bis 171 Euro als signifikant angesehen [Schwendicke et al., 2020]. Obwohl die große Differenz teilweise durch den längeren Zeithorizont der Modellierungsstudie erklärt werden kann, bei der die hohen Anfangskosten über eine mittlere Nachbeobachtungszeit von 26 bis 28 Jahren verteilt wurden (was sie auf etwa 27 Euro pro Zahn und Jahr senkt), besteht weiterhin Unklarheit über die Wirksamkeit und die langfristigen Kosten von Stiftversorgungen.
Fallbeispiel 3: Stiftversorgung von Zahn 12 im Rahmen einer prothetischen Gesamtversorgung
In früheren praxisorientierten und universitären Studien konnte beobachtet werden, dass der Zahnarzt ein wichtiger Faktor für das Überleben von Restaurationen war [Beck et al., 2015; Laske et al., 2016; Wierichs et al., 2020]. Dies konnte auch in dieser Studie für endodontisch behandelte Zähne mit Stiftversorgung beobachtet werden. Allerdings beeinflusste der Zahnarzt nur das Überleben signifikant – jedoch nicht den Erfolg. Unseres Erachtens verdeutlicht diese Beobachtung, dass der Umgang mit Misserfolgen und die Fähigkeit, Misserfolge zu beheben, zwischen verschiedenen Behandlern stark variieren kann. Kommt es zu einem Misserfolg, variiert die Einschätzung, ob dieser ein irreparabler oder ein reparabler Misserfolg ist. Unsere Ergebnisse legen somit nahe, dass Zahnärzte nicht nur darin geschult werden sollten, erfolgreich eine Erstversorgung zu inserieren, sondern auch darin, mit den (eigenen) Misserfolgen adäquat umzugehen.
Fazit
Eine Nachuntersuchungszeit von bis zu 15 Jahren unter praxisorientierten Alltagsbedingungen zeigt ähnliche Erfolgsraten für endodontisch behandelte Zähne mit Stiftversorgung wie unter universitären Bedingungen. Gleichwohl ist das Risiko eines späteren Misserfolgs beim Rezementieren alter (Teleskop-)Kronen nach dem Einsetzen eines neuen Stiftes hoch und sollte zusammen mit dem Patienten sorgfältig abgewogen werden. Außerdem hatte das Stiftmaterial keinen Einfluss auf die Langlebigkeit von Stiftversorgungen, während der behandelnde Zahnarzt in der vorliegenden Risikoanalyse eine wichtige Rolle für die Zeit bis zur Zahnextraktion (Nichtüberleben) spielte.
PD Dr. Richard J. Wierichs, MHBA
Klinik für Zahnerhaltung, Präventiv- und Kinderzahnmedizin,
Zahnmedizinische Kliniken der Universität Bern
Freiburgstr. 7, CH-3010 Bern
richard.wierichs@zmk.unibe.ch
Prof. Dr. Hendrik Meyer-Lückel, MPH
Klinik für Zahnerhaltung, Präventiv- und Kinderzahnmedizin
Universität Bern
Freiburgstr. 7, CH-3010 Bern
hendrik.meyer-lueckel@zmk.unibe.ch
Prof. Dr. Michael Naumann
Prof. Dr. Michael Naumann, Dr. Saskia Kießling & Kollegen
Zahnärzte an der Kleinmachnower Schleuse
Wannseestr. 42, 14532 Stahnsdorf
naumann@naumann-kiessling.de
und
Charité-Universitätsmedizin Berlin
CC3 für Zahn-, Mund- und Kieferheilkunde
Abteilung für Zahnärztliche Prothetik, Alterszahnmedizin und Funktionslehre
Aßmannshauserstr. 4–6, 14197 Berlin
PD Dr. Thomas Gerhard Wolf
Klinik für Zahnerhaltung, Präventiv- und Kinderzahnmedizin,
Zahnmedizinische Kliniken der Universität Bern
Freiburgstr. 7, CH-3010 Bern
thomas.wolf@zmk.unibe.ch
Literaturliste
Aquilino SA, Caplan DJ. 2002. Relationship between crown placement and the survival of endodontically treated teeth. J Prosthet Dent. 87(3): 256-263.
Beck F, Lettner S, Graf A, Bitriol B, Dumitrescu N, Bauer P, Moritz A, Schedle A. 2015. Survival of direct resin restorations in posterior teeth within a 19-year period (1996-2015): A meta-analysis of prospective studies. Dent Mater. 31(8): 958-985.
Ferrari M, Cagidiaco MC, Goracci C, Vichi A, Mason PN, Radovic I, Tay F. 2007a. Long-term retrospective study of the clinical performance of fiber posts. Am J Dent. 20(5): 287-291.
Ferrari M, Cagidiaco MC, Grandini S, De Sanctis M, Goracci C. 2007b. Post placement affects survival of endodontically treated premolars. J Dent Res. 86(8): 729-734.
Ferrari M, Vichi A, Fadda GM, Cagidiaco MC, Tay FR, Breschi L, Polimeni A, Goracci C. 2012. A randomized controlled trial of endodontically treated and restored premolars. J Dent Res. 91(7 Suppl): 72S-78S.
Guldener KA, Lanzrein CL, Siegrist Guldener BE, Lang NP, Ramseier CA, Salvi GE. 2017. Long-term clinical outcomes of endodontically treated teeth restored with or without fiber post-retained single-unit restorations. J Endod. 43(2): 188-193.
Juloski J, Radovic I, Goracci C, Vulicevic ZR, Ferrari M. 2012. Ferrule effect: A literature review. Journal of Endodontics. 38(1): 11-19.
Kramer EJ, Meyer-Lueckel H, Wolf TG, Schwendicke F, Naumann M, Wierichs RJ. 2019. Success and survival of post-restorations: Six-year results of a prospective observational practice-based clinical study. Int Endod J. 52(5): 569-578.
Laske M, Opdam NJ, Bronkhorst EM, Braspenning JC, Huysmans MCDNJM. 2016. Ten-year survival of class ii restorations placed by general practitioners. JDR Clin Trans Res. 1(3): 292-299.
Linnemann T, Kramer EJ, Schwendicke F, Wolf TG, Meyer-Lueckel H, Wierichs RJ. 2020. Longevity and risk factors of post restorations after up to 15 years: A practice-based study. J Endod.
Mannocci F, Bertelli E, Sherriff M, Watson TF, Ford TR. 2002. Three-year clinical comparison of survival of endodontically treated teeth restored with either full cast coverage or with direct composite restoration. J Prosthet Dent. 88(3): 297-301.
Mannocci F, Sherriff M, Watson TF. 2001. Three-point bending test of fiber posts. J Endod. 27(12): 758-761.
Martino N, Truong C, Clark AE, O'Neill E, Hsu SM, Neal D, Esquivel-Upshaw JF. 2020. Retrospective analysis of survival rates of post-and-cores in a dental school setting. J Prosthet Dent. 123(3): 434-441.
Mjor IA. 2007. Practice-based dental research. Journal Oral Rehabilitation. 34(12): 913-920.
Naumann M, Blankenstein F, Dietrich T. 2005a. Survival of glass fibre reinforced composite post restorations after 2 years-an observational clinical study. J Dent. 33(4): 305-312.
Naumann M, Blankenstein F, Kiessling S, Dietrich T. 2005b. Risk factors for failure of glass fiber-reinforced composite post restorations: A prospective observational clinical study. Eur J Oral Sci. 113(6): 519-524.
Naumann M, Koelpin M, Beuer F, Meyer-Lueckel H. 2012. 10-year survival evaluation for glass-fiber-supported postendodontic restoration: A prospective observational clinical study. J Endod. 38(4): 432-435.
Naumann M, Neuhaus KW, Kölpin M, Seemann R. 2016. Why, when, and how general practitioners restore endodontically treated teeth: A representative survey in germany. Clin Oral Investig. 20(2): 253-259.
Naumann M, Reich S, Nothdurft FP, Beuer F, Schirrmeister JF, Dietrich T. 2008. Survival of glass fiber post restorations over 5 years. Am J Dent. 21(4): 267-272.
Naumann M, Schmitter M, Frankenberger R, Krastl G. 2018. „Ferrule comes first. Post is second!“ Fake news and alternative facts? A systematic review. J Endod. 44(2): 212-219.
Naumann M, Sterzenbach G, Dietrich T, Bitter K, Frankenberger R, von Stein-Lausnitz M. 2017. Dentin-like versus rigid endodontic post: 11-year randomized controlled pilot trial on no-wall to 2-wall defects. J Endod. 43(11): 1770-1775.
Opdam NJ, Bronkhorst EM, Loomans BA, Huysmans MC. 2010. 12-year survival of composite vs. Amalgam restorations. J Dent Res. 89(10): 1063-1067.
Santos AF, Meira JB, Tanaka CB, Xavier TA, Ballester RY, Lima RG, Pfeifer CS, Versluis A. 2010. Can fiber posts increase root stresses and reduce fracture? J Dent Res. 89(6): 587-591.
Sarkis-Onofre R, Amaral Pinheiro H, Poletto-Neto V, Bergoli CD, Cenci MS, Pereira-Cenci T. 2020. Randomized controlled trial comparing glass fiber posts and cast metal posts. J Dent. 103334.
Schmitter M, Hamadi K, Rammelsberg P. 2011. Survival of two post systems--five-year results of a randomized clinical trial. Quintessence Int. 42(10): 843-850.
Schwendicke F, Blunck U, Tu YK, Gostemeyer G. 2018. Does classification of composites for network meta-analyses lead to erroneous conclusions? Oper Dent. 43(2): 213-222.
Schwendicke F, Kramer EJ, Krois J, Meyer-Lueckel H, Wierichs RJ. 2020. Long-term costs of post-restorations: 7-year practice-based results from Germany. Clin Oral Investig.
Schwendicke F, Stolpe M. 2017. Cost-effectiveness of different post-retained restorations. J Endod. 43(5): 709-714.
Sterzenbach G, Franke A, Naumann M. 2012. Rigid versus flexible dentine-like endodontic posts--clinical testing of a biomechanical concept: Seven-year results of a randomized controlled clinical pilot trial on endodontically treated abutment teeth with severe hard tissue loss. J Endod. 38(12): 1557-1563.
Wierichs RJ, Kramer EJ, Meyer-Lueckel H. 2018. Risk factors for failure of class v restorations of carious cervical lesions in general dental practices. J Dent. 77: 87-92.
Wierichs RJ, Kramer EJ, Meyer-Lueckel H. 2020. Risk factors for failure of direct restorations in general dental practices. J Dent Res. 22034520924390.