Kieferorthopädische Aspekte
Die anatomischen Risikofaktoren für ein Frontzahntrauma wurden in einem Umbrella-Review [Magno et al., 2019] (Qualität +, LoE 2++) umfassend analysiert. Demnach sind mit einer größeren Wahrscheinlichkeit für ein dentales Trauma assoziiert: ein vergrößerter Overjet, eine unzureichende Lippenbedeckung, ein anterior offener Biss, das männliche Geschlecht, das Alter des Kindes, Karies im bleibenden Gebiss, Übergewicht, eine Vorgeschichte von traumatischen Zahnverletzungen, Zungenpiercings, der Konsum alkoholischer Getränke, sportliche Aktivitäten.
Fortbildungsreihe zur neuen S2k-Leitlinie „Therapie des dentalen Traumas bleibender Zähne“
Als interdisziplinäres Fach ist die zahnärztliche Traumatologie auf ein fundiertes Wissen in verschiedenen Disziplinen der Zahnmedizin angewiesen. Gerade in komplexen Fällen müssen Entscheidungen auch außerhalb der eigenen therapeutischen Komfortzone getroffen werden. Daher ist es für viele Behandler sehr hilfreich, wenn sie auf aktuelle evidenzbasierte Therapieempfehlungen zurückgreifen können. Die im Oktober 2022 publizierte S2k-Leitlinie „Therapie des dentalen Traumas bleibender Zähne“ wurde unter Beteiligung zahlreicher Fachgesellschaften grundlegend aktualisiert und ergänzt. In fünf Fortbildungsbeiträgen werden die verschiedenen Aspekte der zahnärztlichen Therapie vorgestellt:
Teil 1: Dentales Trauma: Diagnostik, Dokumentation und Nachsorge (zm 9/2023)
Teil 4: Dentales Trauma: Chirurgische Aspekte (zm 11/2023)
Teil 5: Dentales Trauma: Kieferorthopädische Aspekte (zm 11/2023)
Prävention
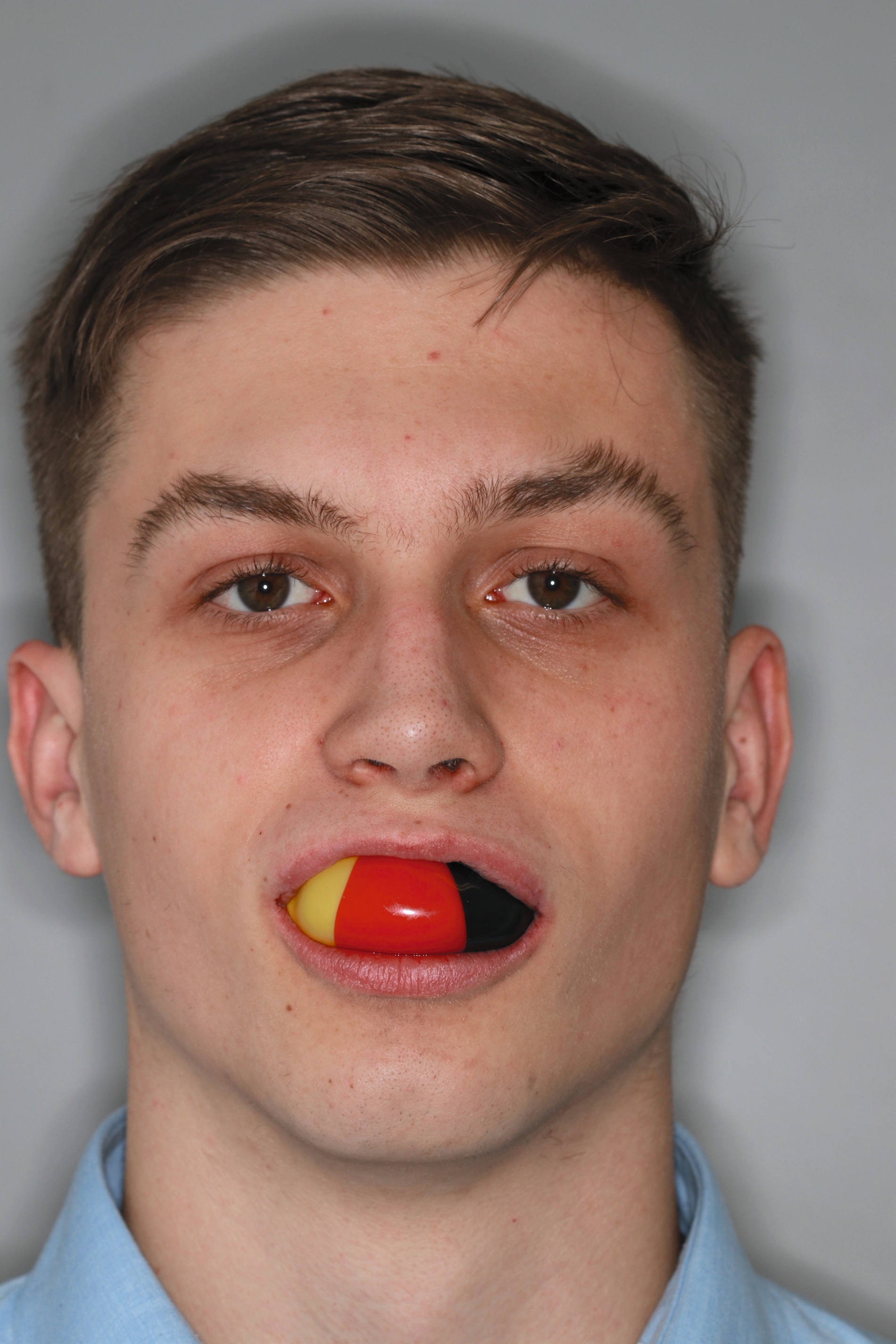
Gerade Patienten mit einer stark vergrößerten Frontzahnstufe und einer fehlenden Lippenbedeckung der Schneidezähne können von einer frühzeitigen kieferorthopädischen Korrektur vor der zweiten Wechselgebissphase profitieren [Bauss et al., 2008]. Malokklusionen erhöhen das Risiko für traumatische Zahnverletzungen [Bauss et al., 2008; Corrêa-Faria et al., 2016; O'Mullane, 1973]. Eine kieferorthopädische Behandlung für Kinder mit solchen Merkmalen (Abbildung 1) könnte daher hilfreich sein, um Frontzahntraumata sowie die daraus resultierenden Spätfolgen zu verhindern.
Eine kontinuierlich aktualisierte Serie von Cochrane-Reviews [Thiruvenkatachari et al., 2015; Thiruvenkatachari et al., 2013] zur Behandlung von Klasse-II-Malokklusionen bestätigt aktuell [Batista et al., 2018] den Vorteil einer frühen (zweiphasigen) Behandlung bei der Reduktion der Inzidenz von Schneidezahntraumata.
Auch ein Sportmundschutz kann vor einem Frontzahntrauma schützen. Dabei sind eine kieferorthopädische Behandlung (= Zahnbewegung) und das Tragen eines Sportmundschutzes kein Gegensatz. In Abhängigkeit von der Sportart, der potenziell einwirkenden Gewalt und der Größe des Mundes ist der Aufbau des Sportmundschutzes anzupassen. Die Industrie bietet eine Vielzahl von Sportmundschutztypen an. Als Goldstandard gelten jedoch individuell aus EVA-Folien auf Modellen im Druckformverfahren hergestellte Sportmundschutze [Oh und Jost-Brinkmann, 2013].
Ein perfekt sitzender Mundschutz ist Voraussetzung für die Akzeptanz und den optimalen Schutz kombiniert mit maximaler Leistungsfähigkeit [Ohlendorf et al., 2012]. Um Risiken zu erkennen und Sportler qualifiziert beraten zu können, gehört die Frage nach dem betriebenen Sport in jeden zahnärztlichen Anamnesebogen. Zahnärztinnen und Zahnärzte sollten schon während ihres Studiums an die Sportzahnmedizin herangeführt werden.
Maßnahmen bei Kronen-Wurzel-Frakturen
Scheint nach Kronen-Wurzel-Frakturen der Zahnerhalt grundsätzlich möglich, stehen verschiedene Behandlungsalternativen zur Verfügung, die maßgeblich davon abhängen, ob die Defektlokalisation eine suffiziente restaurative Versorgung zulässt beziehungsweise mit welchen Mitteln diese erreicht werden kann [Krastl et al., 2011]. Neben der adhäsiven Fragmentbefestigung, der restaurativen Versorgung der zugänglichen supragingivalen Bereiche, der restaurativen Versorgung nach chirurgischer Kronenverlängerung oder chirurgischer Extrusion kann auch eine restaurative Versorgung durch eine vorherige kieferorthopädische Extrusion ermöglicht werden.
Im Hinblick auf Kronen-Wurzel-Frakturen beziehungsweise zervikale Wurzelfrakturen stellt die kieferorthopädische Extrusion eine schonende Behandlung von Vorteil dar, da bei schneller Extrusion die Gingivahöhe erhalten bleibt. Prapas et al. unterscheiden hierbei die klassische langsame kieferorthopädische Extrusion (maximal 1-2 mm pro Monat) durch leichte Kräfte und die schnelle Extrusion, bei der der Zahn mit starken Kräften aus der Alveole bewegt wird (3-4 mm pro Monat) [Prapas et al., 2008]. Während bei der langsamen Extrusion Alveolarknochen und Weichgewebe dem Zahn in gleichem Ausmaß zu folgen scheinen, bleiben bei der schnellen Extrusion die umgebenden Gewebe weitgehend zurück [Prapas et al., 2008].
Um bei einer schnellen kieferorthopädischen Extrusion sicherzustellen, dass keine limbale Knochenapposition durch eine Mitwanderung der Gingiva erfolgt, sollte dabei in regelmäßigen Abständen eine suprakrestale Fibrotomie durchgeführt werden [Carvalho et al., 2006]. Wird bei der kieferorthopädischen Extrusion keine regelmäßige suprakrestale Fibrotomie durchgeführt, kommt es auch zu einer Koronalverlagerung von Gingiva und Knochen. Dies ist bei einer nachfolgend angestrebten restaurativen Versorgung, die die Frakturränder in der Restauration fassen soll, in der Regel nicht erwünscht [Carvalho et al., 2006].
Langsame kieferorthopädische Extrusionen mit moderaten kieferorthopädischen Kräften ohne suprakrestale Fibrotomien hingegen können indiziert sein, wenn Gewebe aufgebaut werden soll oder Gingivaverläufe kieferorthopädisch korrigiert werden sollen [Prapas et al., 2008; Bauer et al., 2022].
Eine Sonderform der kieferorthopädischen Extrusion ist die kieferorthopädische Extraktion, bei der die gesamte Wurzel langsam und kontrolliert aus der Alveole gehoben und am Ende extrahiert wird. Dieses Verfahren wird insbesondere dann angewendet, wenn ein Implantatbett mit ausreichendem Knochenangebot geschaffen werden soll [Bauer et al., 2019]. Schnelle und langsame Extrusionstechniken können jedoch auch bei einem Patienten kombiniert werden, wenn sowohl Anpassungen des Gingivaverlaufs als auch Veränderungen der Stumpfhöhe zur nachfolgenden Restauration geplant sind (Abbildung 2).
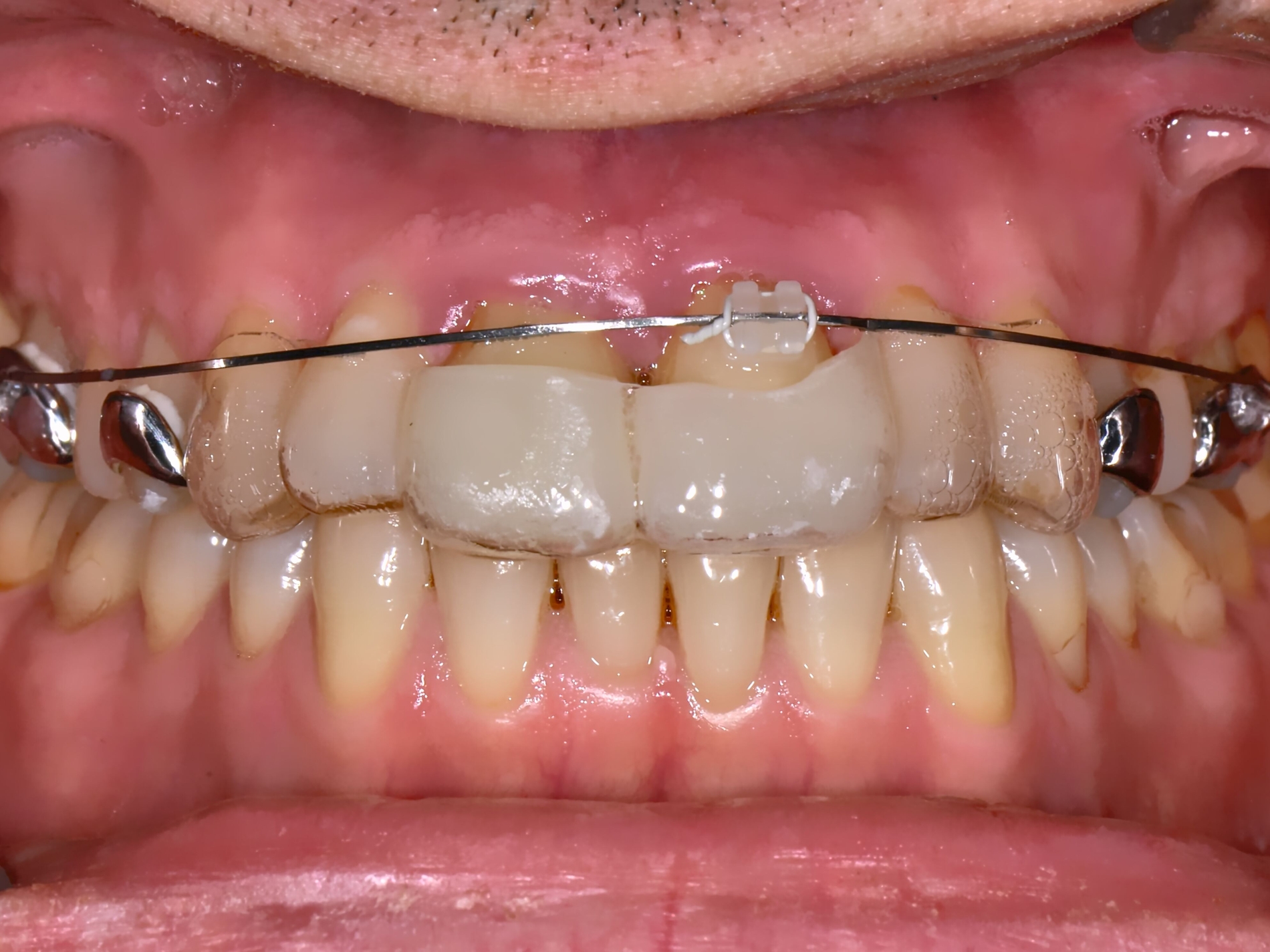
Schnelle kieferorthopädische Extrusionen im Sinne einer präprothetischen Maßnahme können zudem auch im Seitenzahnbereich indiziert sein, wenn für eine nachfolgende Kronenversorgung die notwendigen Voraussetzungen geschaffen werden sollen (ausreichende Stumpfhöhe, Einhaltung der biologischen Breite, Schaffung des Ferrule-Designs) [Gariulo et al., 1961; Juloski et al., 2012; Nugala et al., 2012] unter Einhalten eines Kronen-Wurzel-Verhältnisses von 1:1 [Grossmann und Sadan, 2005] (Abbildung 3).
Jenseits von Kronen-Wurzel-Frakturen kann eine schonende kieferorthopädische Extrusion mit schwachen Kräften auch bei intrusiven Dislokationsverletzungen wurzelunreifer Zähne indiziert sein, wenn das Abwarten bei geringgradiger Intrusion nicht erfolgreich ist oder der Zahn durch das Frontzahntrauma mittelgradig beziehungsweise stark intrudiert wurde. Bei einem Teil der wurzelunreifen Zähne kann hier trotz kieferorthopädischer Extrusion die Vitalität erhalten bleiben.
Maßnahmen bei traumatisch bedingtem Zahnverlust
Als primärer Zahnverlust wird der Verlust eines Zahnes im Rahmen des akuten Traumas oder durch eine zeitnahe Extraktion wegen Nicht-Erhaltbarkeit bezeichnet, während der sekundäre Zahnverlust den Verlust eines zuvor traumatisierten Zahnes benennt, der im späteren Verlauf wegen anhaltender Entzündung, fortschreitender Resorption oder Ankylose nicht mehr erhaltungswürdig ist und entfernt werden muss.
In beiden Fällen kann insbesondere bei Patienten im Wechselgebiss beziehungsweise im frühen permanenten Gebiss, das heißt noch in der Wachstumsphase der Kiefer, der kieferorthopädische Lückenschluss als primäre Therapieoption geprüft werden. Bei Erwachsenen sind kieferorthopädische Zahnbewegungen ebenfalls noch möglich; insofern kann ein kieferorthopädischer Lückenschluss individuell ebenfalls geprüft werden, auch wenn hier sicherlich häufig eher prothetische Maßnahmen indiziert sind.
Beispielsweise kann durch eine kieferorthopädische Mesialisation nicht traumatisierter Nachbarzähne auch im wachsenden Kiefer ein traumatisch bedingtes Knochendefizit günstig beeinflusst werden [Pontoriero et al., 1987; Prapas et al., 2008; Stenvik und Zachrisson, 1993] (Abbildung 4).
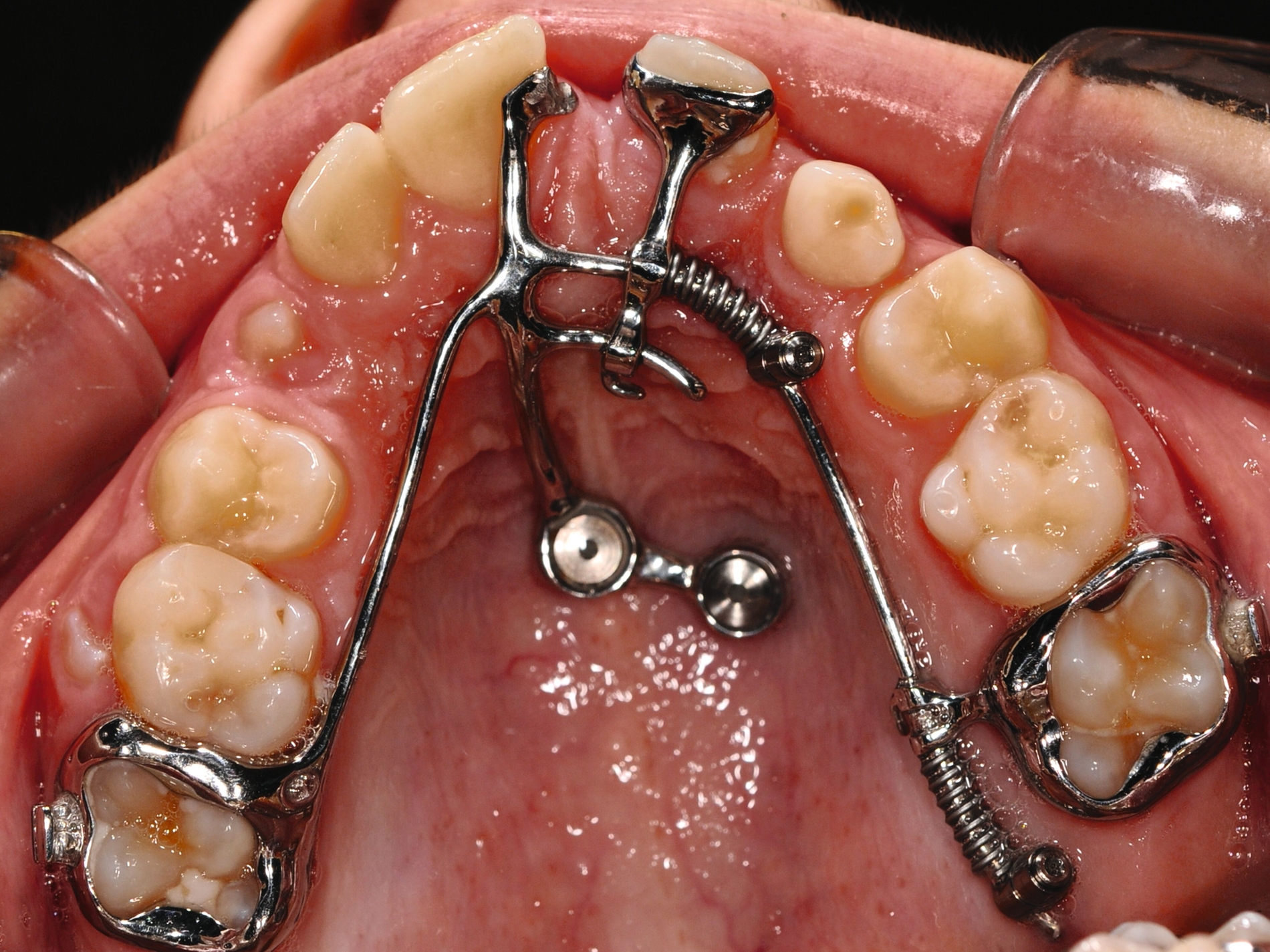
Durch den Einsatz skelettaler Verankerungshilfen ist es möglich, auch in komplexeren Situationen einen kieferorthopädischen Lückenschluss durchzuführen. Mit digitalen CAD/CAM-Herstellungsmethoden wie dem selektiven Laser-Melting-Verfahren können hochindividualisierte Apparaturen angefertigt werden, die verschiedene Behandlungsaufgaben gleichzeitig adressieren beziehungsweise mit deren Hilfe Kraftvektoren präzise geplant und appliziert werden können.
Zu den weiteren Vorteilen gehören die geringeren Nebenwirkungen auf die Nachbarzähne, die bessere Planbarkeit bei Set-up-basierten Apparaturen, die gute Pflegbarkeit, die einfache Handhabung, die Verkürzung der gesamten Behandlungszeit durch reduzierte Multibracket-Phasen sowie die geringere Beeinträchtigung der orofazialen Ästhetik (Abbildung 5).
Zusammenfassung
Die Kieferorthopädie kann bei manchen Patienten mit schweren parodontalen Traumata insbesondere in folgenden Situationen präventiv/therapeutisch unterstützen:
Eine frühzeitige kieferorthopädische Behandlung im Alter von sieben bis zwölf Jahren bei Patienten mit Risikofaktoren sowie das Tragen eines Sportmundschutzes können Zahntraumata vorbeugen.
Bei Kronen-Wurzel-Frakturen beziehungsweise zervikalen Wurzelfrakturen kann geprüft werden, ob durch schnelle kieferorthopädische Extrusionsmaßnahmen eine nachfolgende Restauration des betroffenen Zahnes wieder ermöglicht wird. Langsame Extrusionen hingegen werden häufig zum Gewebeaufbau oder zur Einstellung eines geeigneten Gingiva- oder Knochenverlaufs eingesetzt. Digital geplante Laser-Melting-Apparaturen ermöglichen es hier, die notwendigen Kraftvektoren besonders präzise bei geringer Stuhlzeit am Patienten anzuwenden.
Bei Zahnverlust im jugendlichen Gebiss kann geprüft werden, ob neben anderen therapeutischen Maßnahmen (zum Beispiel Adhäsivbrücken, autogene Zahntransplantation) ein kieferorthopädischer Lückenschluss die entstandene Lücke bereits in einem frühen Stadium der Gebissentwicklung vollständig schließen kann.
<bibliography>
AWMF (2016) Zahnimplantatversorgungen bei multiplen Zahnnichtanlagen und Syndromen. AWMF 083-024; S3; Stand: 12/2016; www.awmf.org/leitlinien/detail/ll/083-024.html.
Batista KB, Thiruvenkatachari B, Harris on JE, O'Brien KD (2018) Orthodontic treatment for prominent upper front teeth (Class II malocclusion) in children and adolescents. Cochrane Database Syst Rev 3(3): Cd003452.
Bauer C, Boileau MJ, Bazert C (2019) Implementation of orthodontic extraction for pre-implant soft tissue management: A systematic review. Int Orthod 17:20–37.
Bauer CAJ, Lux CJ, Hodecker LD. Orthodontic extrusion in the digital age: a technical note. Quintessence Int. 2022 Apr 5;53(5):394-402.
Bauss O, Freitag S, Röhling J, Rahman A (2008) Influence of overjet and lip coverage on the prevalence and severity of incisor trauma. J Orofac Orthop 69(6): 402-410.
Carvalho CV, Bauer FP, Romito GA, Pannuti CM, De Micheli G (2006) Orthodontic extrusion with or without circumferential supracrestal fiberotomy and root planing. Int J Periodontics Restorative Dent 26(1): 87-93.
Corrêa-Faria P, Paiva SM, Ramos-Jorge ML, Pordeus IA (2016) Incidence of crown fracture and risk factors in the primary dentition: a prospective longitudinal study. Dent Traumatol 32(6): 450-456.
Fernandes LM, Neto JCL, Lima TFR, Magno MB, Santiago BM, Cavalcanti YW, de Almeida LFD (2019) The use of mouthguards and prevalence of dento-alveolar trauma among athletes: A systematic review and metaanalysis. Dent Traumatol 35(1): 54-72.
Gargiulo AW, Wentz FM, Orban B (1961) Dimensions and Relations of the Dentogingival Junction in Humans. J Periodontol 32:261–267.
Grossmann Y, Sadan A (2005) The prosthodontic concept of crown-to-root ratio: A review of the literature. J Prosthet Dent 93:559–562.
Juloski J, Radovic I, Goracci C, et al (2012) Ferrule Effect: A Literature Review. J Endod 38:11–19.
Krastl G, Filippi A, Zitzmann NU, Walter C, Weiger R (2011) Current aspects of restoring traumatically fractured teeth. Eur J Esthet Dent 6(2): 124-141.
Magno MB, Neves AB, Ferreira DM, Pithon MM, Maia LC (2019) The relationship of previous dental trauma with new cases of dental trauma. A systematic review and meta-analysis. Dent Traumatol 35(1): 3-14.
Nugala B, Kumar BBS, Sahitya S, Krishna PM (2012) Biologic width and its importance in periodontal and restorative dentistry. J Conserv Dent. 2012 Jan;15(1):12–17.
O'Mullane DM (1973) Some factors predisposing to injuries of permanent incisors in school children. Br Dent J 134(8): 328-332.
Oh M-J, Jost-Brinkmann P-G: Der Sportmundschutz – für jung und alt. ZMK 29: 830-836, 2013.
Ohlendorf D, Preis C, Collot P, Andreas S, Mickel C, Kopp S: Wirkt sich die Art der Herstellung eines Sportmundschutzes auf die Oberkörperstatik bei männlichen Feldhockeyspielern aus? Dtsch Z Sportmed 63: 173-180, 2012.
Pontoriero R, Celenza F, Jr., Ricci G, Carnevale G (1987) Rapid extrusion with fiber resection: a combined orthodontic-periodontic treatment modality. Int J Periodontics Restorative Dent 7(5): 30-43.
Prapas E, Ibel G, Zachrisson BU, Bantleon HP (2008) Forcierte Eruption – eine Literaturübersicht. Informationen aus Orthodontie & Kieferorthopädie 40(03): 225-231.
Stenvik A, Zachrisson BU (1993) Orthodontic closure and transplantation in the treatment of missing anterior teeth. An overview. Endod Dent Traumatol 9(2): 45-52.
Thiruvenkatachari B, Harrison J, Worthington H, O'Brien K (2015) Early orthodontic treatment for Class II malocclusion reduces the chance of incisal trauma: Results of a Cochrane systematic review. Am J Orthod Dentofacial Orthop 148(1): 47-59.
Thiruvenkatachari B, Harrison JE, Worthington HV, O'Brien KD (2013) Orthodontic treatment for prominent upper front teeth (Class II malocclusion) in children. Cochrane Database Syst Rev(11): Cd003452.
</bibliography>
























