Kiefergelenkschmerzen mit Hautveränderungen?
Im Jahr 2017 waren bei dem damals 60-jährigen LKW-Fahrer sämtliche nicht erhaltungswürdigen Zähne vom Hauszahnarzt extrahiert worden. Aufgrund der fehlenden prothetischen Versorgung und der nun nicht mehr vorhandenen dentalen Abstützung der Kiefergelenke wurde mit dem Patienten entschieden, eine herausnehmbare Totalprothese anzufertigen. Nach der Behandlung im universitären Studentenkurs in der Poliklinik für Zahnärztliche Prothetik und Werkstoffkunde im Jahr 2020 trug der Patient daher eine tegumental getragene Totalprothese.
Zum Zeitpunkt der Vorstellung in der Poliklinik der Mund-, Kiefer- und Gesichtschirurgie gab er – anamnestisch seit 2017 bestehende – Schmerzen im Bereich der Kiefergelenke beidseits an. Des Weiteren beschwerte er sich über chronische, rezidivierende Rötungen präauriculär, partiell vergesellschaftet mit dem Gefühl einer Erwärmung beziehungsweise eines Brennens. Gemäß der Aussage des Patienten waren diese Symptome auf der rechten Seite stärker ausgeprägt als links, traten bisher in einem ungefähr wöchentlichen Zyklus auf und konnten durch eine lokal applizierte cortisonhaltige Salbe zeitweise gelindert werden. Zudem sei der rechte Condylus mandibulae in den vergangenen Jahren vereinzelt exartikuliert gewesen, konnte vom Patienten jedoch immer eigenhändig erfolgreich reponiert werden. Nebenbefundlich erlitt der Patient 2018 einen Herzinfarkt und 2019 wurden bei ihm Stents implantiert. Zudem hatte er einen Beinscheibenprolaps im Bereich der LWS im Jahr 2020. Seit bereits vier Jahren litt der Patient an Arthrose im Schultergelenk, bis er sich einer Schulteroperation im Jahr 2021 unterzog.
Bei der klinischen Inspektion zeigt sich eine erythematöse, narbig imponierende Hautveränderung präauriculär im Bereich der Kiefergelenke beidseits. Zusätzlich waren eine Hyperkeratose und eine schuppige Komponente zu erkennen (Abbildungen 1 und 2). Auf Palpation zeigte sich der präauriculäre Bereich auf Höhe der Kiefergelenke druckdolent. Während der Funktionsdiagnostik war der rechte Condylus mandibulae deutlich hypermobil. Knack- oder Reibegeräusche waren nicht zu hören. Gleichzeitig war eine Deviation zur linken Seite bei der Mundöffnung zu beobachten. Die orale Mundschleimhaut erschien unauffällig bei Abwesenheit von Blasen oder Erosionen. In der alio loco angefertigten MRT-Aufnahme, die durch den Hauszahnarzt entsprechend der aktuellen Literatur [Schmidt et al., 2022; Neff, 2021] angefordert und vom Patienten mitgebracht wurde, zeigte sich die Struktur des Gelenks und des Diskus regelrecht (Abbildungen 3 und 4). In den Aufnahmen während der Kieferöffnung war lediglich eine Hypermobilität des rechten Condylus mandibulae zu erkennen (Abbildung 5). In der T1-Wichtung waren keine Infiltrationen oder entzündliche Veränderungen des präauriculären Weichgewebes zu sehen.
Zur weiteren Untersuchung der präauriculären Hautveränderung wurde der Patient in die Hautklinik und Poliklinik zur Mitbeurteilung überwiesen. Die Ergebnisse der dortigen Untersuchung bestätigten die beidseitig-präauriculären, circa 3 cm x 2 cm messenden, atrophen, dezent schuppenden und erythematösen Plaques. Weitere Hautveränderungen konnten nicht nachgewiesen werden. In der serologischen Untersuchung zeigten sich lediglich massiv erhöhte IgA- und IgG-Antikörper gegen die Yersinia species.
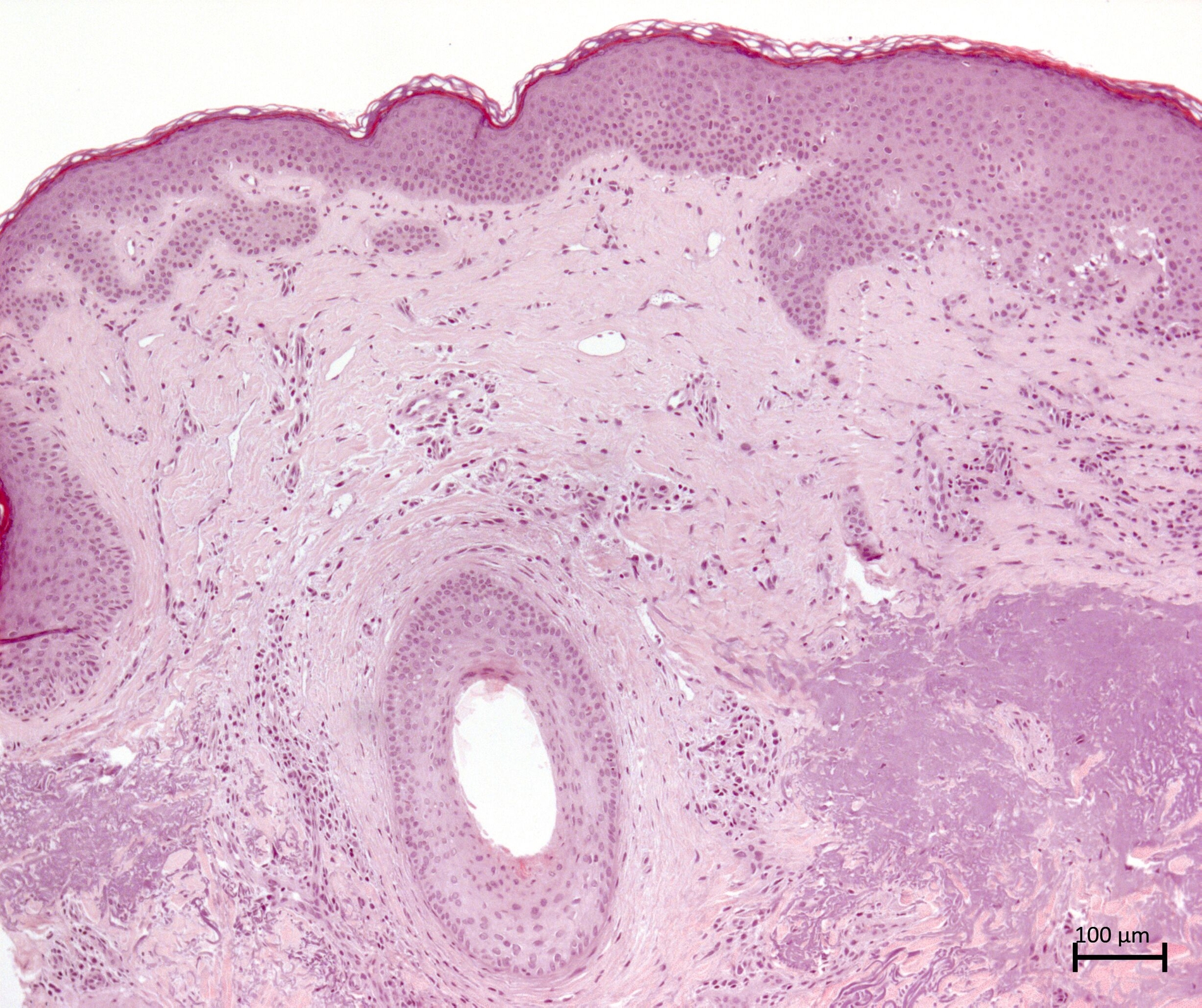
Die histologische Diagnostik ergab eine korbgeflechtartige Orthokeratose in einer mittelbreiten Epidermis. Die Reteleisten (Epidermisfortsätze, die in die darunterliegende Dermis hineinragen) erschienen verstrichen und subepidermale Fibrinablagerungen sowie fokale subepidermale Ödeme waren zu beobachten. Oberflächlich zeigte sich ein horizontal ausgebreitetes zellarmes Narbengewebe mit vermehrten Gefäßanschnitten. Im umgebenden Gewebe befand sich ein lymphoplasmazelluläres, entzündliches Infiltrat. Zusätzlich imponierte das kollagene Bindegewebe degenerativ verändert. In der anschließenden Beurteilung wurde ein oberflächliches Narbengewebe diagnostiziert (Abbildung 6).
Nach der abgeschlossenen Diagnostik wurde dem Patienten die Diagnose Yersiniose mit persistierender Yersinien-Arthritis und kutaner Manifestation mitgeteilt. Unvorhersehbar kam es im Anschluss an die kutane Probeexzision zu einer vollständigen Remission der Schmerzsymptomatik und zu einem Rückgang der Hautbeschwerden. Aus diesem Grund bestand derzeit keine Indikation für eine weitere Therapie am Kiefergelenk.
Diskussion
Die Manifestation einer rheumatischen Arthritis, die mit Gelenkschwellungen, symmetrischer Verteilung der befallenen Gelenke und einer Morgensteifigkeit einhergeht, schien bei dem Patienten aufgrund der negativen Testergebnisse bezüglich des Rheuma-Faktors und der CCP-Antikörper als unwahrscheinlich. Weiterhin waren bis auf die Kiefergelenke alle übrigen Gelenke morphologisch und funktionell unauffällig.
Häufig führen Fehlbelastungen, Abnutzungen von anatomischen Strukturen, funktionelle Dissonanzen, okklusale Störkontakte, Kieferluxationen, Zysten oder Tumore ursächlich zu Schmerzen im Bereich der Kiefergelenke. Ein Vorliegen dieser Erkrankungen konnte durch die klinische Funktionsdiagnose und die Diagnostik mittels MRT ausgeschlossen werden. Bei persistierenden Schmerzen am Kiefergelenk ist laut aktueller Leitlinie eine Therapie mit Okklusionsschienen indiziert. Falls diese nicht zur Linderung der Symptome beitragen können, soll eine frühzeitige Konsultation eines Mund-Kiefer-Gesichtschirurgen erfolgen, um schwerwiegenden Langzeitfolgen wie kondylären Resorptionen oder Ankylosen des Kiefergelenks rechtzeitig entgegenzuwirken. Als kostengünstiges, komplikationsarmes und minimalinvasives Verfahren gilt dabei die Arthrozentese mit Gelenklavage. Diese Methode kann zu einer Reduktion von Schmerzen und zur Verbesserung der mandibulären Beweglichkeit führen [Neff, 2021].
Als Erreger einer Yersiniose gelten Bakterien der Gattung Yersinia, sie sind fakultativ anaerobe, gramnegative kurze Stäbchen, die zu den Enterobacterales gehören [Adeolu et al., 2016; Riahi et al., 2021]. Aktuell werden 18 verschiedene Spezies unterschieden. Unter anderem gehört auch der Erreger der Pest, Y. pestis, zur Gattung der Yersinia.Die am häufigsten auftretende Spezies in Deutschland und Europa sind die Y.-enterocolitica-Stämme und damit auch der häufigste Erreger von Yersiniosen (circa 90 Prozent) [Stark, 2019]. Der Nachweis allerdarmpathogenen Yersinien-Spezies ist gemäß Infektionsschutzgesetz meldepflichtig [Bundesregierung, 2017]. Seit dem Jahr 2012 wurden jährlich zwischen 2.500 und 2.800 Erkrankungen dem RKI übermittelt. Dabei waren insbesondere Kinder unter fünf Jahren betroffen und Infektionen traten mehrheitlich sporadisch mit einer geringen Übertragungsrate auf. Yersinia enterocolitica wurden ebenfalls bei verschiedenen Tierarten isoliert, darunter waren unter anderem Schweine, Rinder, Schafe, Ziegen und Hunde [Stark, 2019].
Die Infektion von Menschen ist hauptsächlich lebensmittelbedingt und tritt meist nach dem Verzehr von rohem beziehungsweise nicht ausreichend gegartem Schweinefleisch auf. Ebenso kann der Verzehr von nicht ausreichend pasteurisierter Milch, verunreinigtem Trinkwasser, Salat und anderen pflanzlichen Lebensmitteln, die vor dem Verzehr nicht erhitzt wurden, zu einer Yersinien-Infektion führen. Prophylaktisch kann eine Yersinien-Infektion durch das ausreichende Garen bei der Speisezubereitung verhindert werden. Zudem kann das gründliche Waschen der Hände mit Wasser und Seife nach jedem Toilettenbesuch, nach Kontakt mit möglicherweise kontaminierten Gegenständen und vor der Zubereitung von Speisen die Ansteckungsgefahr verringern. Dabei führt das Waschen der Hände zwar nicht zur sicheren vollständigen Beseitigung der Bakterien, jedoch zur deutlichen Reduzierung der bakteriellen Keimkonzentration auf den Händen.
Die Symptome einer Infektion mit Yersinia enterocolitica, die in der Regel eine bis drei Wochen anhalten, bestehen üblicherweise aus einer Enterokolitis und damit aus Durchfall, Bauchschmerzen und Fieber. Eine Ansteckungsgefahr liegt vor, solange die Symptome andauern und die Erreger im Stuhl ausgeschieden werden. Zu den häufigsten Folgeerkrankungen einer Yersinien-Infektion gehören das Erythema nodosum und das Reizdarmsyndrom. Lediglich in 3,4 Prozent der Fälle treten reaktive Arthritiden als Folgeerkrankung einer Yersinien-Infektion auf [Pogreba-Brown et al., 2021]. Dies führt zu einer ungefähren Inzidenz von circa 100 Patienten mit reaktiver Arthritis nach abgelaufener Yersinien-Infektion pro Jahr in Deutschland. Neben dem Erreger der Yersinien sind hier ebenfalls Campylobacter, Salmonella und Shigella als potenzielle Erreger zu nennen [Pogreba-Brown et al., 2021]. In den meisten Fällen handelt es sich um eine reaktive Entzündung der Knie-, Zehen- oder Sprunggelenke [Hannu et al., 2003]. Eine Manifestation im Bereich der Kiefergelenke ist äußerst selten und wurde bisher lediglich einmal in der Literatur beschrieben [Walz et al., 1986]. DNA-Bestandteile von Yersinia enterocolitica konnten bisher nicht in Gewebeproben aus den Kiefergelenken entdeckt werden [Henry et al., 2000; Lund et al., 2015].
Fazit für die Praxis
Bei persistierenden Kiefergelenkbeschwerden sollte ein dreidimensionales, bildgebendes Verfahren diagnoseführend eingesetzt werden.
Bei fehlenden radiologischen Korrelaten und anhaltenden Kiefergelenkschmerzen sollte eine rheumatische Arthritis durch den Hausarzt ausgeschlossen werden.
In speziellen Fällen kann es sinnvoll sein, den Patienten an ein multidisziplinäres medizinisches Versorgungszentrum mit einer Abteilung für Mund-, Kiefer- und Gesichtschirurgie zu überweisen.
Zur Behandlung der reaktiven Arthritis besteht derzeit kein klarer Konsens. Sowohl cortisonhaltige als auch cortisonfreie Entzündungshemmer stehen bei der symptombezogenen Therapiewahl zur Verfügung. Gemäß der S2k-Leitlinie „Gastrointestinale Infektionen und Morbus Whipple“ sollte bei einer akuten Yersinien-Infektion ohne schweren Krankheitsverlauf keine antibiotische Therapie erfolgen. Bisher gibt es keine Evidenz, die belegt, dass eine frühzeitige Therapie mit Antibiotika das Auftreten von Folgeerkrankungen, wie reaktive Arthritis oder Erythema nodosum, verhindern kann [Hagel, 2015].
Literaturliste
ADEOLU, M., ALNAJAR, S., NAUSHAD, S. & R, S. G. 2016. Genome-based phylogeny and taxonomy of the 'Enterobacteriales': proposal for Enterobacterales ord. nov. divided into the families Enterobacteriaceae, Erwiniaceae fam. nov., Pectobacteriaceae fam. nov., Yersiniaceae fam. nov., Hafniaceae fam. nov., Morganellaceae fam. nov., and Budviciaceae fam. nov. Int J Syst Evol Microbiol, 66, 5575-5599.
BUNDESREGIERUNG 2017. Gesetz zur Verhütung und Bekämpfung von Infektionskrankheiten beim Menschen (Infektionsschutzgesetz - IfSG), www.gesetze-im-internet.de/ifsg/.
HAGEL S , E. H., FEURLE GE ET AL. 2015. S2k-Leitlinie Gastrointestinale Infektionen und Morbus Whipple. AWMF, register.awmf.org/de/leitlinien/detail/021-024.
HANNU, T., MATTILA, L., NUORTI, J. P., RUUTU, P., MIKKOLA, J., SIITONEN, A. & LEIRISALO-REPO, M. 2003. Reactive arthritis after an outbreak of Yersinia pseudotuberculosis serotype O:3 infection. Ann Rheum Dis, 62, 866-9.
HENRY, C. H., HUGHES, C. V., GERARD, H. C., HUDSON, A. P. & WOLFORD, L. M. 2000. Reactive arthritis: preliminary microbiologic analysis of the human temporomandibular joint. J Oral Maxillofac Surg, 58, 1137-42; discussion 1143-4.
LUND, B., HOLMLUND, A., WRETLIND, B., JALAL, S. & ROSEN, A. 2015. Reactive arthritis in relation to internal derangements of the temporomandibular joint: a case control study. Br J Oral Maxillofac Surg, 53, 627-32.
NEFF, A. 2021. Inflammatorische Erkrankungen des Kiefergelenks - Juvenile Idiopathische Arthritis und Rheumatoide Arthritis des Kiefergelenks AWMF Leitlinie, Nr. 007/061, register.awmf.org/assets/guidelines/007-061k_S3_Inflammatorische-Erkrankungen-des-Kiefergelenks-JIA-RA_2021-07.pdf.
POGREBA-BROWN, K., AUSTHOF, E., TANG, X., TREJO, M. J., OWUSU-DOMMEY, A., BOYD, K., ARMSTRONG, A., SCHAEFER, K., BAZACO, M. C., BATZ, M., RIDDLE, M. & PORTER, C. 2021. Enteric Pathogens and Reactive Arthritis: Systematic Review and Meta-Analyses of Pathogen-Associated Reactive Arthritis. Foodborne Pathog Dis, 18, 627-639.
RIAHI, S. M., AHMADI, E. & ZEINALI, T. 2021. Global Prevalence of Yersinia enterocolitica in Cases of Gastroenteritis: A Systematic Review and Meta-Analysis. Int J Microbiol, 2021, 1499869.
SCHMIDT, C., ERTEL, T., ARBOGAST, M., HUGLE, B., KALLE, T. V., NEFF, A. & COLLABORATORS 2022. The Diagnosis and Treatment of Rheumatoid and Juvenile Idiopathic Arthritis of the Temporomandibular Joint. Dtsch Arztebl Int, 119, 47-54.
STARK, K. 2019. Yersiniose. RKI-Ratgeber, www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Yersiniose.html.
WALZ, C., GERLACH, K. L. & LANG, R. 1986. [Atypical manifestations of Yersinia enterocolitica arthritis in the temporomandibular joint--a case report]. Dtsch Z Mund Kiefer Gesichtschir, 10, 391-4.








