Wenn Routine zum Ausnahmefall wird – seltener Tumor der Glandula submandibularis
Ein 85-jähriger Patient stellte sich mit einer progredienten, als zunehmend störend empfundenen Schwellung der rechten Halsseite vor, die ihn im täglichen Leben beeinträchtigte. Er berichtete, den Befund erstmals vor einigen Wochen bemerkt zu haben, seither sei eine kontinuierliche Größenzunahme zu beobachten gewesen.
Die klinische Untersuchung ergab eine mit der überliegenden Haut verwachsene, etwa 7 cm x 6 cm große Raumforderung im Bereich der rechten Submandibularregion, die jedoch nicht mit dem Unterkiefer fixiert war. Es bestanden keine Auffälligkeiten der motorischen oder sensiblen Funktion im betroffenen Areal. Intraoral fanden sich neben multiplen kariösen Zähnen keine weiteren pathologischen Befunde. Der Patient gab keine relevanten Nebenerkrankungen an, berichtete jedoch, seit langer Zeit keine hausärztlichen oder internistischen Untersuchungen mehr durchgeführt zu haben.
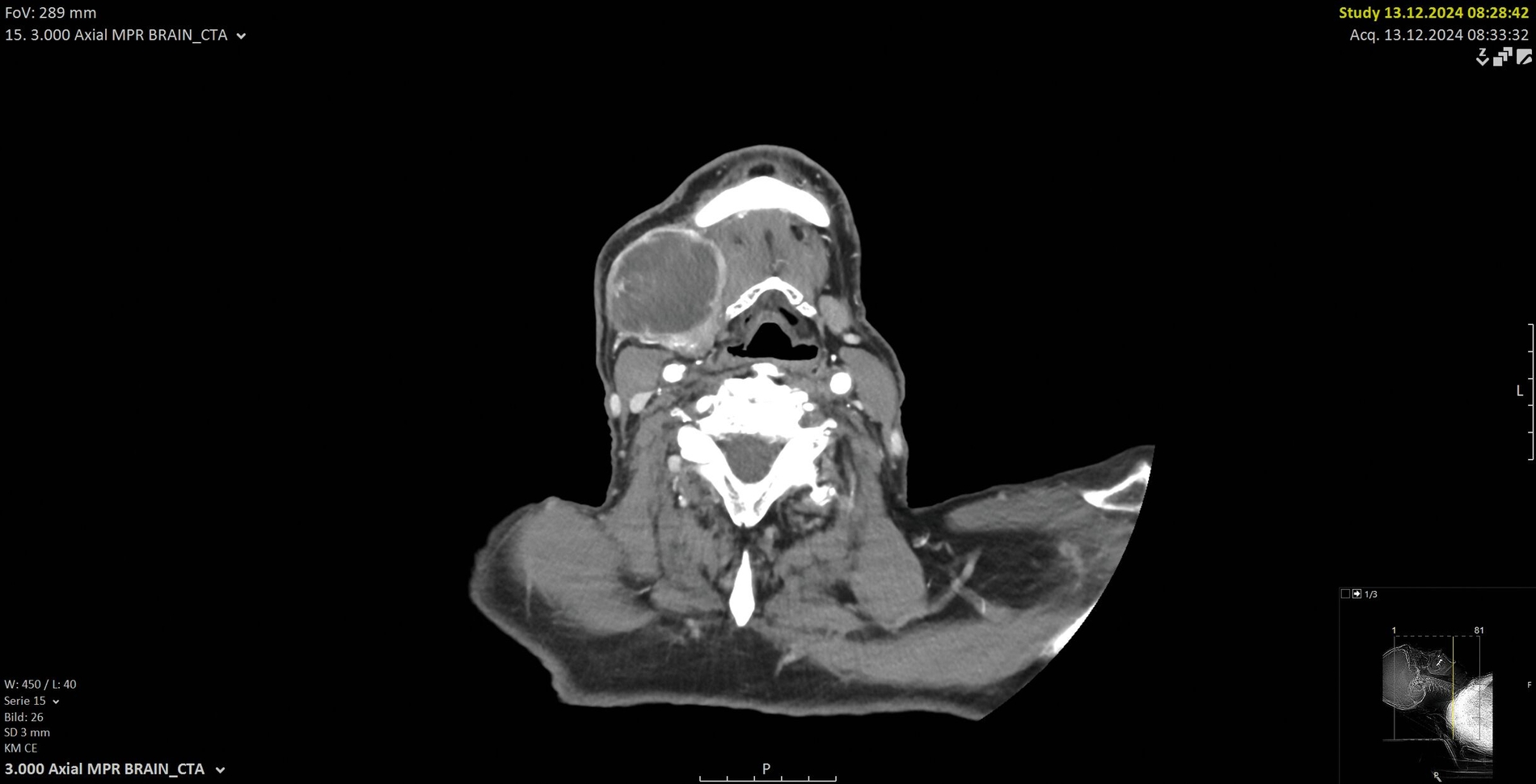

Eine kontrastmittelgestützte Computertomografie (CT) zeigte eine 6 cm x 5 cm x 4 cm große Raumforderung submandibulär rechts mit inhomogener Kontrastmittelaufnahme und teils zystischer Binnenstruktur (Abbildung 1). Der Befund wies morphologisch auf eine maligne Genese hin. Ein weiterführendes Staging mittels CT-Thorax und Abdomen zeigte keine Anzeichen für Fernmetastasen oder weitergehende Lymphknotenmanifestationen. Dem Patienten wurde die Indikation zur operativen Entfernung der Raumforderung im Sinne einer erweiterten Exzisionsbiopsie erläutert. Es wurde mit ihm besprochen, dass bei intraoperativem Nachweis eines malignen Befunds eine onkologische Resektion mit Sicherheitsabstand sowie eine elektive Neck Dissection der Level II–IV erfolgen würde. Ebenso wurden verschiedene Rekonstruktionsmöglichkeiten für den Fall eines größeren Defekts erörtert.
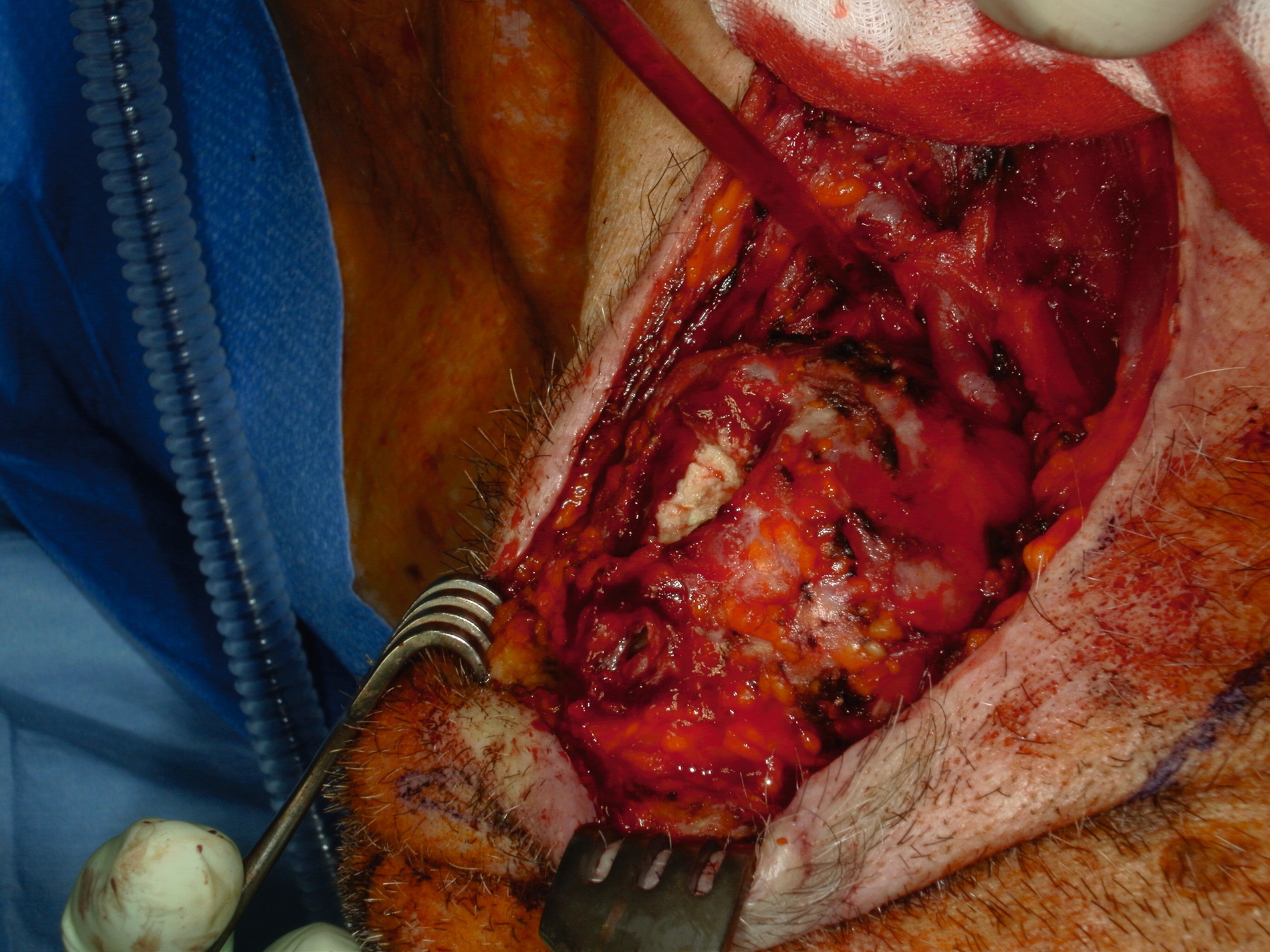
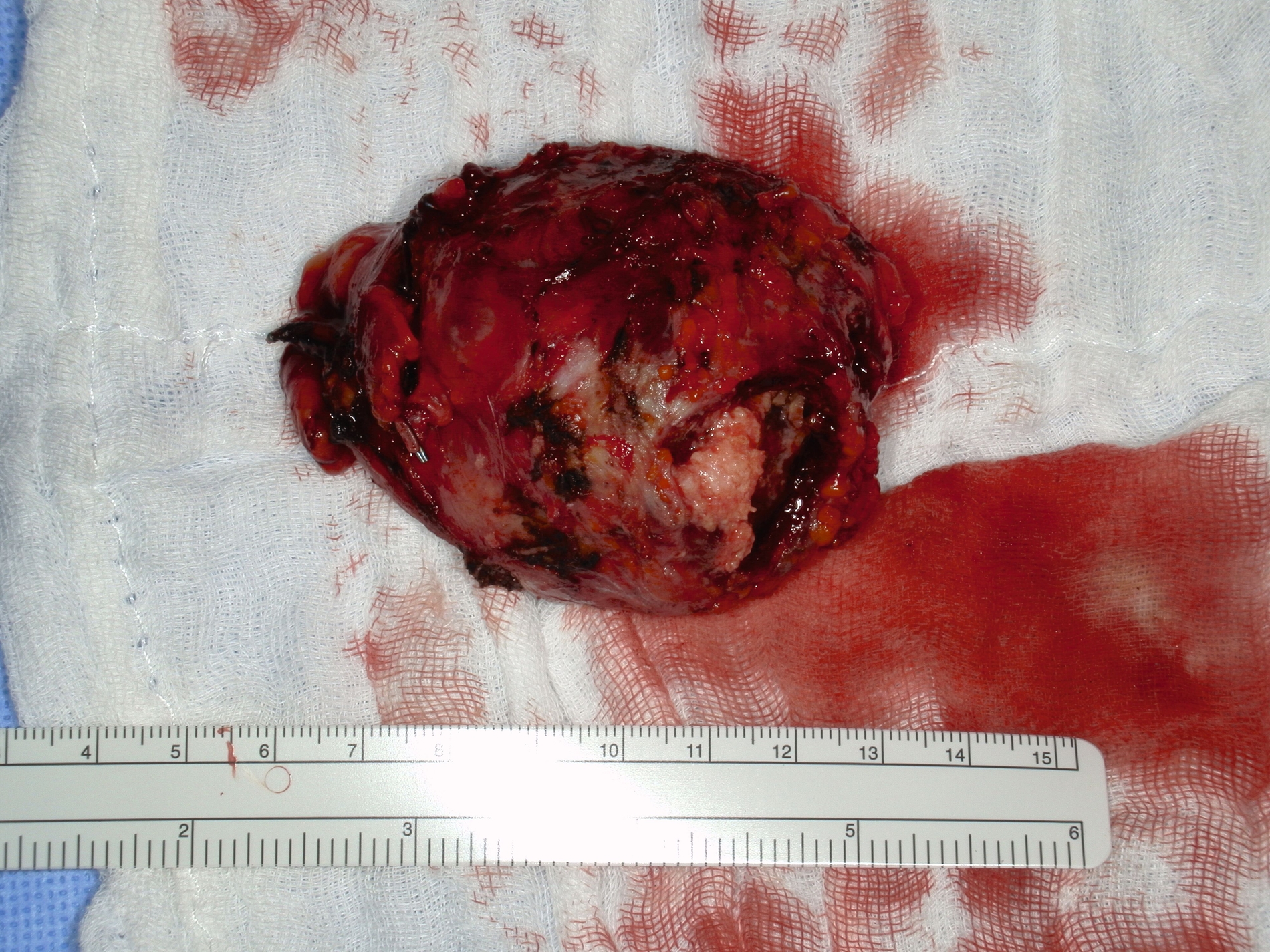
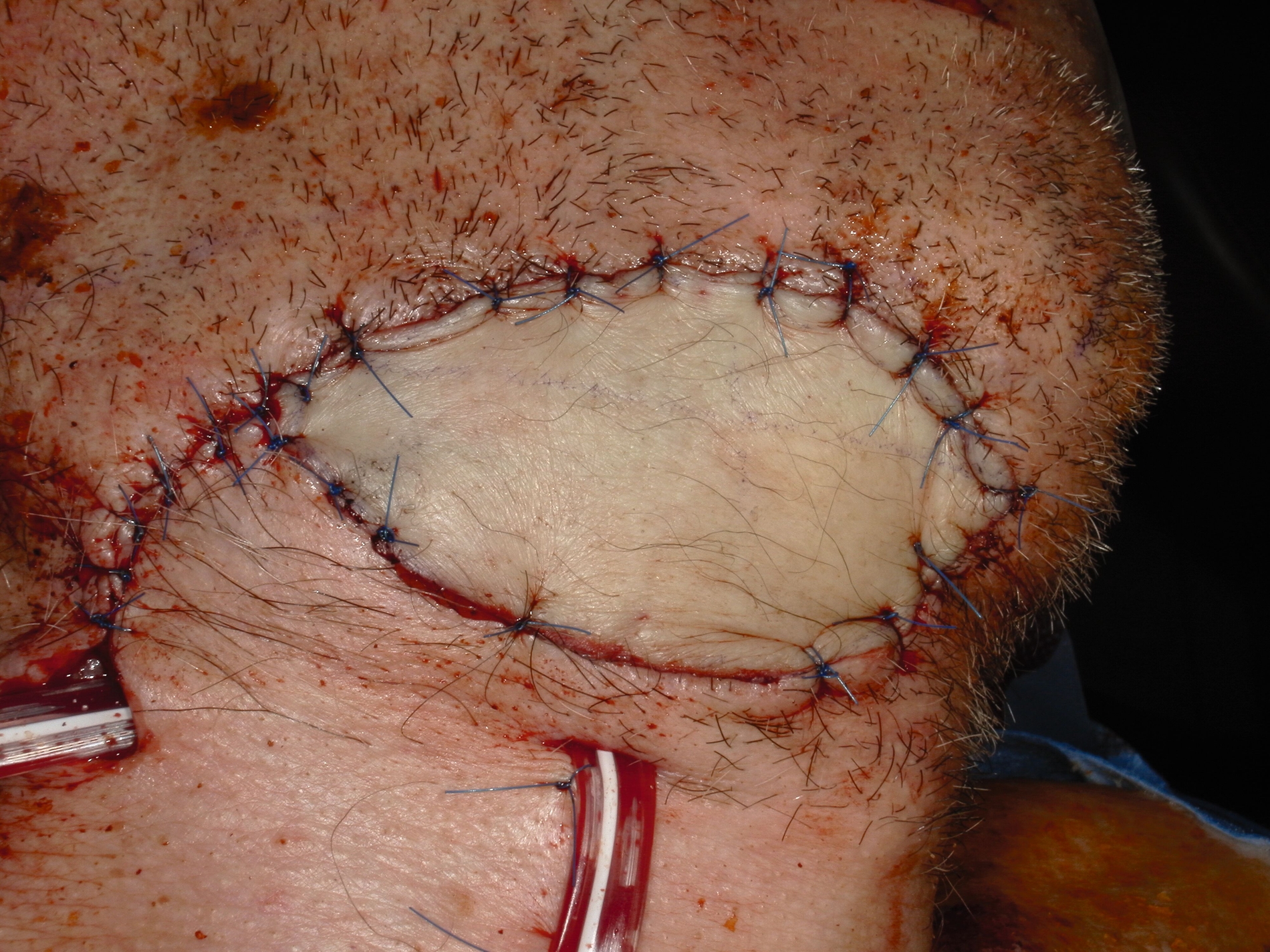
Nach submandibulärer Freilegung der inhomogenen Raumforderung wurden multiple Proben entnommen. Im Verlauf der Exzision entleerte sich eine hornartige Substanz (Abbildung 2). Die intraoperative Schnellschnittuntersuchung ergab in sämtlichen Proben die Manifestation eines mäßig differenzierten, verhornten Plattenepithelkarzinoms mit ausgeprägter chronisch-resorptivzelliger Entzündung und Fremdkörperreaktion. Daher erfolgte die Resektion der Raumforderung mit adäquatem Sicherheitsabstand unter Mitnahme der adhärent wachsenden Hautanteile in toto (Abbildung 3). Zusätzlich wurde eine selektive Neck Dissection der Level II–IV durchgeführt. Der entstandene Defekt wurde unter Berücksichtigung der funktionellen und ästhetischen Aspekte mittels eines freien, mikrovaskulär anastomosierten anterolateralen Oberschenkellappens (ALT-Lappen) rekonstruiert (Abbildung 4).
Die endgültige histopathologische Analyse bestätigte die Diagnose eines mäßig differenzierten, zystisch umgewandelten Plattenepithelkarzinoms mit einer Tumorgröße von 5,8 cm. Es zeigte eine Infiltration des umgebenden Weichgewebes und der Epidermis, aber keine perineurale Invasion, während perifokal erhaltenes Speicheldrüsen-Parenchym nachweisbar war. Eine vollständige Resektion mit freien Resektionsrändern (R0-Resektion) wurde pathologisch bestätigt. Alle 23 entnommenen Lymphknoten waren tumorfrei.
Aufgrund der fehlenden perineuralen Invasion, der R0-Resektion, des fehlenden Lymphknotenbefalls sowie des fehlenden Nachweises von Fernmetastasen wurde im interdisziplinären Tumorboard entschieden, auf eine adjuvante Therapie zu verzichten. Der Patient wurde postoperativ engmaschig nachbetreut. In den ersten Wochen postoperativ zeigte sich eine komplikationslose Wundheilung, wobei der Allgemeinzustand des Patienten einen prolongierten Verbleib auf der Überwachungsstation erforderte. Die Funktion der rekonstruierten Region war erhalten, und es bestanden keine Einschränkungen der Sensibilität oder der Motorik. Der Patient wurde in das interdisziplinäre Nachsorgeprogramm aufgenommen.
Diskussion
Plattenepithelkarzinome der großen Speicheldrüsen, insbesondere der Glandula submandibularis, sind selten, aber oft aggressiv. Sie machen weniger als zwei Prozent aller malignen Tumoren der Speicheldrüsen aus und weisen eine hohe Rezidivneigung auf [Al Burshaid et al., 2023]. Klinisch präsentieren sie sich meist als schmerzlose, progrediente Raumforderung, wobei funktionelle Einschränkungen oft erst in fortgeschrittenen Stadien auftreten [Thatipalli et al., 2024]. Diese Tumoren haben eine männliche Prädominanz (etwa 2:1) und treten typischerweise vom sechsten bis zum achten Lebensjahrzehnt auf [Kucharska et al., 2024].
Die präoperative Diagnostik ist entscheidend, da primäre Plattenepithelkarzinome von metastatischen Kopf-Hals-Plattenepithelkarzinomen abgegrenzt werden müssen. Dies erfolgt durch eine Kombination aus bildgebenden Verfahren (CT, MRT, PET-CT) und der histopathologischen Untersuchung [Tahiri et al., 2022; Kucharska et al., 2024]. Während die Feinnadelaspiration (FNAC) als initiale Methode weit verbreitet ist, bleibt ihre Sensitivität begrenzt, insbesondere bei zystischen oder verhornten Tumoren – wie im vorliegenden Fall [Hingnikar et al., 2022].
Die primäre Therapie von Plattenepithelkarzinomen der Glandula submandibularis besteht in einer radikalen chirurgischen Resektion mit adäquatem Sicherheitsabstand, gegebenenfalls kombiniert mit einer elektiven oder therapeutischen Neck Dissection. In einer großen retrospektiven Studie zu malignen Speicheldrüsentumoren wiesen 31,7 Prozent der Patienten Lymphknotenmetastasen auf, was die Indikation für eine Neck Dissection in vielen Fällen stützt [Kucharska et al., 2024]. In unserem Fall wurden keine Lymphknotenmetastasen nachgewiesen, was prognostisch günstig ist, da Patienten mit nodal-negativen Tumoren eine signifikant bessere 5-Jahres-Überlebensrate (73 bis 77 Prozent versus 44 bis 48 Prozent bei nodal-positiven Tumoren) aufweisen [Kucharska et al., 2024].
Ein zentraler prognostischer Faktor ist die perineurale Invasion (PNI), die mit einer erhöhten Rezidivrate und schlechteren Prognose assoziiert ist. In einer Studie wurde PNI bei etwa 20 Prozent der submandibulären Plattenepithelkarzinome nachgewiesen [Slade et al., 2021]. In unserem Fall konnte keine perineurale Invasion festgestellt werden, was als positives prognostisches Zeichen zu werten ist. Studien zeigen, dass eine PNI insbesondere in Kombination mit nodalen Metastasen oder positiven Resektionsrändern eine Indikation für eine adjuvante Strahlentherapie darstellt [Slade et al., 2021; Kucharska et al., 2024].
Die Rolle der adjuvanten Therapie bei Plattenepithelkarzinomen der Glandula submandibularis ist nach wie vor Gegenstand der Diskussion. Eine postoperative Strahlentherapie ist insbesondere bei Hochrisiko-Patienten indiziert, dazu zählen:
Positive Resektionsränder (R1/R2-Resektion),
Lymphknotenmetastasen,
eine perineurale oder lymphovaskuläre Invasion und
eine extranodale Tumorausbreitung [Kucharska et al., 2024; Thatipalli et al., 2024]
In unserem Fall konnte eine R0-Resektion erreicht werden, es bestanden keine nodalen Metastasen und keine perineurale Invasion, so dass auf eine adjuvante Strahlentherapie verzichtet werden konnte. Dies entspricht den aktuellen Empfehlungen [Slade et al., 2021; Thatipalli et al., 2024]. In fortgeschrittenen Fällen mit hohem Rezidivrisiko kann eine Kombination aus Strahlen- und Chemotherapie erwogen werden. Während klassische Chemotherapeutika wie Cisplatin oder 5-FU bislang keine überzeugenden Ergebnisse lieferten, sind neuere Ansätze mit EGFR-Inhibitoren und Immuntherapie in der Erprobung [Tahiri et al., 2022]. Der EGFR-Expressionsstatus könnte in Zukunft als Biomarker zur Risikostratifizierung herangezogen werden, da EGFR bei etwa 70 Prozent der Speicheldrüsenkarzinome exprimiert wird [Tahiri et al., 2022].
Aufgrund der anatomischen Nähe zur Zunge, zum Unterkiefer und zu den Nervenstrukturen kann die Resektion eines submandibulären Karzinoms funktionelle und ästhetische Einschränkungen mit sich bringen. In diesem Fall wurde der Defekt mit einem mikrovaskulär anastomosierten anterolateralen Oberschenkellappen (ALT-Lappen) rekonstruiert. Diese Methode bietet eine gute funktionelle und ästhetische Wiederherstellung, insbesondere bei großflächigen Defekten, und hat sich in der Kopf-Hals-Chirurgie als Standard etabliert [Goetze et al., 2020].
Die Prognose von Plattenepithelkarzinomen der Glandula submandibularis bleibt insgesamt ungünstig, insbesondere wenn nodale Metastasen oder eine perineurale Invasion vorliegen. In einer Kohorte von 63 Patienten zeigten Plattenepithelkarzinome die schlechteste 5-Jahres-Überlebensrate (nur 44 Monate im Vergleich zu 118 Monaten bei anderen Speicheldrüsenkarzinomen) [Kucharska et al., 2024].
Fazit für die Praxis
Plattenepithelkarzinome der Glandula submandibularis sind extrem selten, machen weniger als zwei Prozent aller malignen Speicheldrüsentumoren aus und haben eine schlechtere Prognose als viele andere Speicheldrüsenkarzinome.
Die Abgrenzung von primären Tumoren der Speicheldrüsen gegenüber Metastasen aus anderen Kopf-Hals-Plattenepithelkarzinomen ist essenziell. Eine umfassende Bildgebung (CT, MRT, PET-CT) und eine histopathologische Sicherung sind erforderlich, da eine Feinnadelaspiration (FNAC) oft nicht ausreicht.
Die perineurale Invasion (PNI), eine nodale Metastasierung und positive Resektionsränder (R1/R2) verschlechtern die Prognose und erfordern eine adjuvante Therapie.
Die Therapie besteht aus einer radikalen chirurgischen Resektion mit Sicherheitsabstand und gegebenenfalls einer Neck Dissection. Eine adjuvante Strahlentherapie wird nur bei Risikofaktoren empfohlen.
Aufgrund der hohen Rezidivneigung sind regelmäßige klinische Kontrollen mit Bildgebung (CT/MRT) essenziell. Engmaschige Nachsorgeintervalle von drei bis sechs Monaten in den ersten zwei Jahren sind empfohlen.
Zahnärzte sind oft die ersten Ansprechpartner, wenn Patienten eine persistierende submandibuläre Schwellung berichten. Eine frühe Überweisung zur weiterführenden Diagnostik kann die Prognose verbessern.
Die langfristige Nachsorge ist essenziell, da Plattenepithelkarzinome eine hohe Neigung zu lokalen Rezidiven und zu Fernmetastasen haben [Al Burshaid et al., 2023]. Studien empfehlen
engmaschige klinische Untersuchungen alle drei bis sechs Monate in den ersten zwei Jahren, danach halbjährlich,
eine regelmäßige Bildgebung (CT/MRT) bei unklaren Befunden oder Hochrisikopatienten,
PET-CT in ausgewählten Fällen zur Detektion von Fernmetastasen [Tahiri et al., 2022].
Literaturliste
Al Burshaid D, C Douchet and A Charlery-Adele: Primary squamous carcinoma of the submandibular gland: A case report. Radiol Case Rep 18:2827-2830, 2023.
Goetze E, DGE Thiem, MW Gielisch and PW Kämmerer: Identification of cutaneous perforators for microvascular surgery using hyperspectral technique - A feasibility study on the antero-lateral thigh. J Craniomaxillofac Surg 48:1066-1073, 2020.
Hingnikar P, A Jadhav and ND Bhola: A Rare Case of Primary Squamous Cell Carcinoma of the Submandibular Salivary Gland: Brief Overview of Diagnostic Ambiguity and Treatment Challenges. Cureus 14:e28854, 2022.
Kucharska E, A Rzepakowska, M Zurek, J Pikul, P Daniel, A Oleszczak and K Niemczyk: Oncologic outcomes of the most prevalent major salivary gland cancers: retrospective cohort study from single center. Eur Arch Otorhinolaryngol 281:4305-4313, 2024.
Slade AN, Y Sharifzadeh, ME Brandes and S Song: Perineural Spread and Recurrence of Squamous Cell Carcinoma of the Submandibular Gland. Ear Nose Throat J 100:NP311-NP312, 2021.
Tahiri I, O El Houari, T Loubna, A Hajjij and M Zalagh: Squamous Cell Carcinoma of the Submandibular Gland With Cutaneous Fistula: A Case Report and Literature Review. Cureus 14:e27785, 2022.
Thatipalli N, A Zade and D Tote: A Rare Case of Submandibular Gland Squamous Cell Carcinoma: Diagnostic Challenges and Surgical Management. Cureus 16:e52287, 2024.






