Diagnostik und Therapie bei benignen Tumoren des Kiefergelenks
Ein 59-jähriger Patient stellte sich aufgrund eines radiologischen Zufallsbefunds in einer Panoramaschichtaufnahme in der Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie der Universitätsmedizin Mainz vor. In der Bildgebung zeigten sich ein gegenüber der Gegenseite deutlich aufgetriebener Condylus mit streifigen Verdichtungen und ein freier Gelenkkörper (Abbildung 1).
Der Mann berichtete über ein seit 15 Jahren vorbestehendes Gelenkknacken auf der linken Seite. Seit Längerem bestand zudem ein seitlich offener Biss, der sich in einer ausgeprägten Attrition der Zähne auf der Gegenseite äußerte. Bislang bestanden weder Schmerzen noch eine merkliche Einschränkung der Kaufunktion.
In der klinischen Untersuchung wies der Patient einen isolateral seitlich offenen Biss sowie eine Laterognathie zur Gegenseite auf, die sich in einer deutlichen Asymmetrie des Gesichts äußerte (Abbildung 2).
Zur weiteren diagnostischen Abklärung wurde eine digitale Volumentomografie durchgeführt, die eine Ummauerung des Condylus mit knochenähnlicher Hartsubstanz sowie freie, knochendichte Gelenkkörper zeigte (Abbildung 3).
In der zusätzlich durchgeführten Magnetresonanztomografie wurde die Diagnose einer knöchernen, cartilaginär überzogenen Raumforderung des linken Caput mandibulae mit einer Größe von 22 mm x 17 mm x 15 mm gestellt. Zudem waren medial und dorsal 15 mm x 8 mm x 14 mm große Gelenkkörper zu erkennen. Im Hinblick auf diesen Befund wurde seitens der Neuroradiologie die Verdachtsdiagnose eines Osteochondroms gestellt.
In Anbetracht der zunehmenden Asymmetrie und prospektiv erwartbaren kaufunktionellen Einschränkungen entschied sich der Patient für eine chirurgische Therapie. In einem offen-chirurgischen Eingriff mittels präaurikulärem Zugangsweg erfolgte die Abtragung der Raumforderung unter Intubationsnarkose. Dabei konnten sowohl die Gelenkkörper geborgen als auch die Raumforderung abgetragen werden. Diese stellte sich – erwartbar – knochenähnlich strukturiert und teils separiert gegenüber dem originären Condylus dar (Abbildung 4).
In der anschließenden histologischen Aufarbeitung bestätigte sich die Verdachtsdiagnose eines Osteochondroms. Postoperativ kam es zu einer komplikationslosen Abheilung der Wunden bei weiterhin guter Kaufunktion. Korrespondierend zur postoperativen Bildgebung war die initiale seitliche Bissöffnung bereits zwei Wochen nach dem Eingriff deutlich rückläufig (Abbildung 5).
Klinischer Fall 2
Eine 69-jährige Patientin stellte sich aufgrund von seit einem Jahr persistierenden Schmerzen im linken Kiefergelenk in der Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie der Universitätsmedizin Mainz vor. Initial erfolgte extern bei neu aufgetretenen Schmerzen im Kiefergelenk zunächst eine Therapie mittels Okklusionsschiene.
Unter Persistenz der Beschwerden wurde aufgrund des Verdachts auf das Vorliegen eines chronifizierten Schmerzsyndroms zunächst eine schmerztherapeutische Behandlung eingeleitet. Bei zunehmend eingeschränkter Kaufunktion und deutlichem Gewichtsverlust bei Unfähigkeit zur adäquaten Nahrungsaufnahme wurde anschließend seitens des Hauszahnarztes eine Vorstellung in der Kiefergelenksprechstunde initiiert.
In der klinischen Untersuchung zeigte sich eine schmerzgeplagte Patientin in reduziertem Allgemeinzustand. Äußerlich war keine Asymmetrie des Gesichts zu erkennen, allerdings betrug die Schneidekantendistanz bei maximaler Mundöffnung lediglich 2 cm (Abbildung 6). Sowohl in Ruhe als auch in Funktion beklagte sie einen ausgeprägten Druckschmerz im Bereich des linken Kiefergelenks unter Palpation.
In Anbetracht des klinische Befunds wurde eine Computertomografie des Gesichtsschädels durchgeführt, die eine hochgradige Kiefergelenkarthrose links offenbarte. In den Bildern erkennbar ist allerdings eine ausgeprägte Ummauerung des originären Caput mandibulae mit knochendichter Struktur und freien Gelenkkörpern (Abbildung 7).
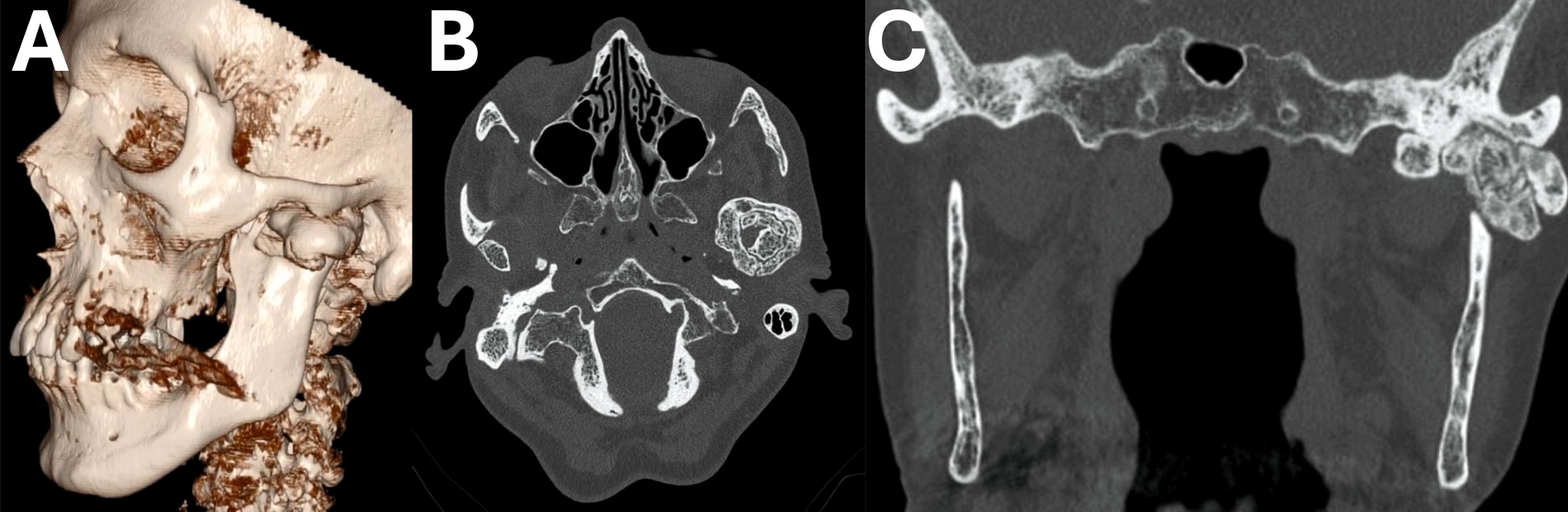
In Anbetracht der klinischen Symptomatik und des hohen Leidensdrucks der Patientin erfolgte die gemeinsame Entscheidung für ein offen-chirurgisches Vorgehen. Unter Intubationsnarkose wurden die Raumforderungen über einen präaurikulären Zugang mittels Piezochirurgie vollständig entfernt. Klinisch erkennbar waren knochenähnliche, appositionelle Befunde mit teilweise erhaltener Separation gegenüber dem originären Knochen. Allerdings zeigten sich auch große Teile des Befunds in direkter Kontinuität zum originären Condylus, so dass eine Unterscheidung zwischen den Strukturen erschwert war (Abbildung 8).
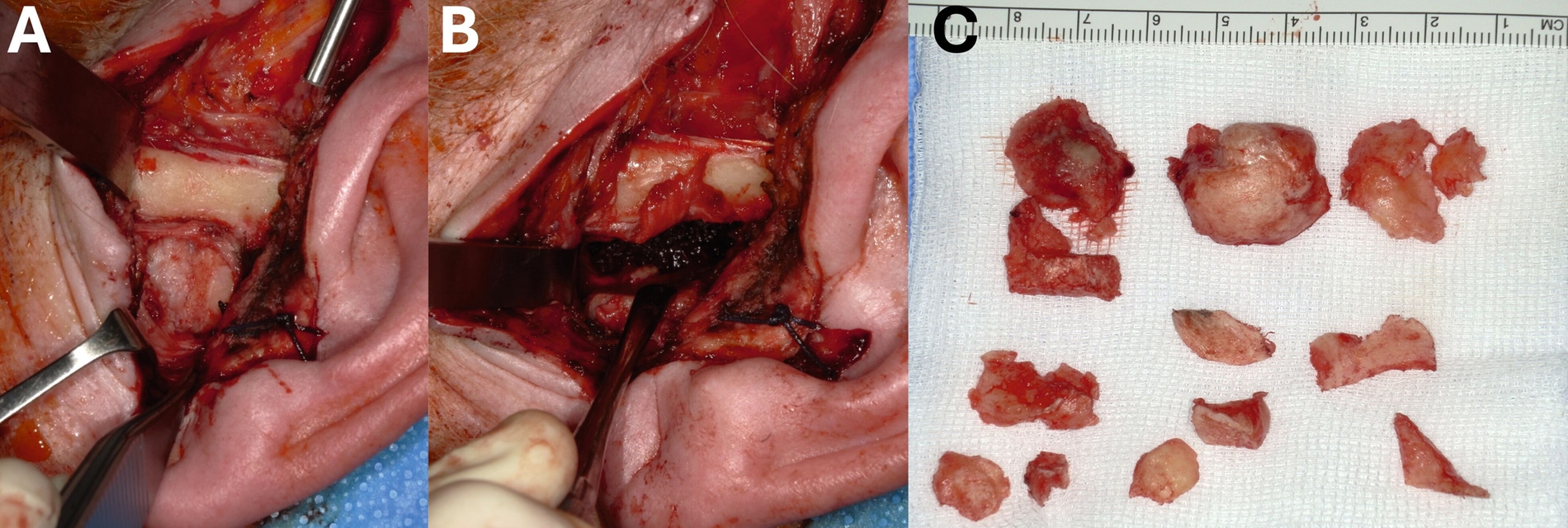
In der anschließenden histologischen Aufarbeitung fand sich lediglich tumorfreies Knochengewebe ohne Entzündungszeichen hinweisend auf ein Osteom. Bereits zwei Wochen postoperativ zeigte sich neben einer regelrechten Wundheilung eine bereits deutlich auf 3 cm erweiterte Schneidekantendistanz (Abbildung 9). Sowohl die kaufunktionellen Einschränkungen als auch die bereits seit Langem vorbestehenden Schmerzen waren vollständig reversibel.
Diskussion
Erkrankungen des Kiefergelenks stellen eine diagnostische und therapeutische Herausforderung dar. Schmerzen im Kiefer- und Gesichtsbereich, Gelenkgeräusche oder Einschränkungen der Unterkieferbewegung sind unspezifische Symptome, die auf eine Vielzahl unterschiedlicher Pathologien hinweisen können. Häufig wird die Diagnose Craniomandibuläre Dysfunktion (CMD) gestellt, obwohl sich dahinter verschiedenste Ursachen verbergen – von muskulären Dysbalancen bis hin zu strukturellen Veränderungen des Kiefergelenks.
Fortschritte in der Bildgebung haben in den vergangenen Jahrzehnten zwar zu einer präziseren Differenzialdiagnostik geführt, dennoch bleibt die Behandlung individueller Erkrankungen oft komplex. Dies gilt insbesondere für seltene pathologische Knochenneubildungen im Kiefergelenk, deren Erkennung und Therapie spezifisches Vorwissen erfordern.
Kiefergelenkerkrankungen können sich durch eine Vielzahl von Symptomen äußern, die oft unspezifisch sind. Schmerzen, Schwellungen, Kiefergelenkgeräusche, Einschränkungen der Mundöffnung und spontane Okklusionsstörungen sind häufige Beschwerden. Die genaue Differenzierung der Symptome ist essenziell, um eine adäquate Therapie einleiten zu können.
Eine Schwellung im Bereich des Kiefergelenks kann beispielsweise durch entzündliche Prozesse wie eine akute Arthritis oder durch proliferative Veränderungen im Gelenkkomplex hervorgerufen werden. Schmerzen wiederum lassen sich oft durch eine gezielte Anamnese lokalisieren, wobei sie muskulären, gelenkbezogenen oder neuralgischen Ursprungs sein können [Reich und Neff, 2022].
Einschränkungen der Mundöffnung können arthrogen oder extraartikulär bedingt sein. Arthrogene Ursachen umfassen eine Diskusverlagerung ohne Reposition, intraartikuläre Verkalkungen oder eine Ankylose des Kiefergelenks. Extraartikuläre Ursachen sind mechanische Blockaden durch Knochenwucherungen, Vernarbungen nach Frakturen oder entzündliche Prozessen sowie fibrotische Veränderungen nach Bestrahlung oder chirurgischen Eingriffen. Muskuläre Verspannungen, neurologische Erkrankungen oder psychosomatische Faktoren können ebenfalls eine Kieferklemme auslösen [Reich und Neff, 2022].
Kiefergelenkgeräusche wie Knacken oder Reiben sind weitere diagnostisch relevante Hinweise. Sie können auf mechanische Probleme wie eine Diskusverlagerung oder degenerative Veränderungen des Gelenks hindeuten. Auch spontane Veränderungen der Okklusion sind ein ernstzunehmendes Symptom, da sie ein Hinweis auf strukturelle Veränderungen im Kiefergelenk oder das Vorliegen eines neoplastischen Prozesses sein können [Reich und Neff, 2022].
Angesichts der Vielschichtigkeit der Symptomatik ist eine präzise Diagnostik erforderlich, um die zugrunde liegende Pathologie zu identifizieren und eine gezielte Therapie einzuleiten. Die bildgebende Diagnostik spielt dabei eine zentrale Rolle.
Ein Orthopantomogramm erlaubt eine erste zweidimensionale Beurteilung der knöchernen Strukturen des Kiefergelenks, weist jedoch aufgrund von Überlagerungen Grenzen auf. Detailliertere Einblicke bietet die Digitale Volumentomografie, die eine dreidimensionale Darstellung bei geringer Strahlenbelastung ermöglicht. Die Computertomografie bleibt insbesondere bei komplexeren Fragestellungen, etwa bei Verdacht auf Tumore oder zur Planung eines individuellen Kiefergelenkersatzes, unverzichtbar [Reich und Neff, 2022].
Für die Beurteilung der Weichteilstrukturen des Kiefergelenks, insbesondere des Discus articularis und der umgebenden Muskulatur, ist die Magnetresonanztomografie das Mittel der Wahl. Funktionelle Aspekte, insbesondere pathologische Bewegungsmuster, lassen sich durch instrumentelle Funktionsanalysen weiter differenzieren [Reich und Neff, 2022].
Durch die Kombination aus klinischer Untersuchung, detaillierter Anamnese und gezielter bildgebender Diagnostik kann eine präzise Differenzierung von Kiefergelenkerkrankungen erfolgen. Dies bildet die Grundlage für eine individuell angepasste Therapie, die von konservativen Maßnahmen bis hin zu chirurgischen Eingriffen reicht.
Tumoren des Kiefergelenks, wie sie auch in den vorgestellten Fällen vorlagen, sind insgesamt selten, wobei das Osteochondrom als häufigste gutartige Neoplasie in diesem Bereich gilt. Maligne Tumoren der Gelenkstrukturen sind hingegen eine absolute Rarität [Poveda-Roda et al., 2013].
Das Osteochondrom, wurde als eigenständige Diagnose erstmals durch Jaffe et al. im Jahr 1958 als osteochondrale Metaplasie beschrieben, die sich innerhalb von Weichgewebe in direkter Nähe zu Gelenken entwickeln kann. Es handelt sich dabei in aller Regel um eine klar umschriebene, extraskelettale, mineralisierte Masse ohne direkten Kontakt zum angrenzenden Gelenk selbst [Jaffe, 1958].
Das Auftreten innerhalb des Kiefergelenks, wie im ersten Fall beschrieben, ist selten. Bis 2020 wurden in der internationalen Literatur nur etwa 300 Fälle beschrieben [Gupta et al., 2020]. Hier entsteht das Osteochondrom typischerweise an der Gelenkfläche des Condylus, kann aber auch unterhalb des Gelenkkopfs oder am Processus coronoideus auftreten. Die genaue Ätiologie ist bislang ungeklärt, jedoch wird vermutet, dass Stress im Bereich der Sehnenansätze, wo sich Zellen mit kartilaginärem Potenzial akkumulieren, zur Bildung solcher Strukturen führt [Mehra et al., 2016]. Andere Gründe können chirurgische Eingriffe, Traumata oder die Bestrahlung der Kopf-Hals-Region sein [Gupta et al., 2020].
Charakteristisch für das Wachstum ist die kontinuierliche Anlagerung von Knochenmasse durch appositionelles Wachstum, wobei die knöcherne Neubildung von einem weichgewebigen Anteil des Tumors ausgeht. Diese fortschreitende Ossifikation führt dazu, dass der Condylus und der gesamte aufsteigende Unterkieferast nach unten verlagert werden [Gupta et al., 2020]. Infolgedessen kann es zu einer Veränderung der Bisslage kommen, die sich über Monate hinweg entwickelt. Die resultierende Deviation des Unterkiefers hängt dabei von der Richtung des Tumorwachstums im Verhältnis zur Schädelbasis ab [Reich und Neff, 2022].
Radiologisch zeigt sich häufig ein unilateral vergrößerter, deformierter Condylus [Mehra et al., 2016]. Wie im vorgestellten Fall umfasst die klinische Präsentation des Osteochondroms in der Regel eine seitliche Bissöffnung auf der betroffenen Seite, gelegentlich begleitet von einer Laterognathie zur Gegenseite. Zudem kommt es häufig zu einer asymmetrischen Verlängerung des Untergesichts durch das übermäßige Wachstum des Ramus mandibulae, wodurch auch eine Kinnabweichung in die entgegengesetzte Richtung entstehen kann. Interessanterweise treten funktionelle Schmerzen des betroffenen Gelenks nur in seltenen Fällen auf. Die Symptomprogression erstreckt sich meist über mehrere Monate [Reich und Neff, 2022; Poveda-Roda et al., 2013; Gupta et al., 2020; Jeyaray et al., 2016].
Zur Diagnose eines Osteochondroms wird zunächst ein Orthopantomogramm angefertigt, in dem sich das tumoröse Wachstum am Condylus als knöcherne Anlagerung erkennen lässt (Abbildung 1). Liegt der Tumor jedoch medial am Condylus, bleibt er in einer zweidimensionalen Aufnahme möglicherweise verborgen, so dass ergänzende Verfahren wie die Digitale Volumentomografie oder die Computertomografie notwendig sind [Reich und Neff, 2022; Gupta et al., 2020].
Die operative Entfernung des Tumors erfolgt in der Regel über einen präaurikulären Zugang, wobei die knöcherne Verbindung des Osteochondroms zum Condylus durchtrennt und der Tumor reseziert wird. Eine komplette Entfernung des Condylus mit anschließendem alloplastischem Kiefergelenkersatz wurde in zahlreichen Fallberichten beschrieben, gilt heute aber nicht mehr als Therapie der Wahl [Mehra et al., 2016; Almeida et al., 2024]. In den meisten Fällen bleibt der Gelenkkopf nach der Entfernung des Tumors funktionell erhalten [Reich und Neff, 2022; Poorna et al., 2023].
Da sich die Symptome eines Osteochondroms mit anderen pathologischen Prozessen im Kiefergelenk überschneiden können, ist eine gründliche Differenzialdiagnose erforderlich. Zu den häufigsten Ursachen zählen hier die unilaterale kondyläre Hyperplasie und, wie im zweiten Fall beschrieben, das Osteom [Gupta et al., 2020].
Bei der kondylären Hyplerplasie handelt es sich um ein Krankheitsbild mit einem deutlich langsameren Verlauf und einer allmählichen Entwicklung okklusaler Veränderungen über mehrere Jahre hinweg (Abbildung 10). Zudem betrifft das Wachstum die gesamte Unterkieferhälfte, während beim Osteochondrom ein klar abgegrenzter Tumoraufsatz auf dem Condylus erkennbar ist [Reich und Neff, 2022].
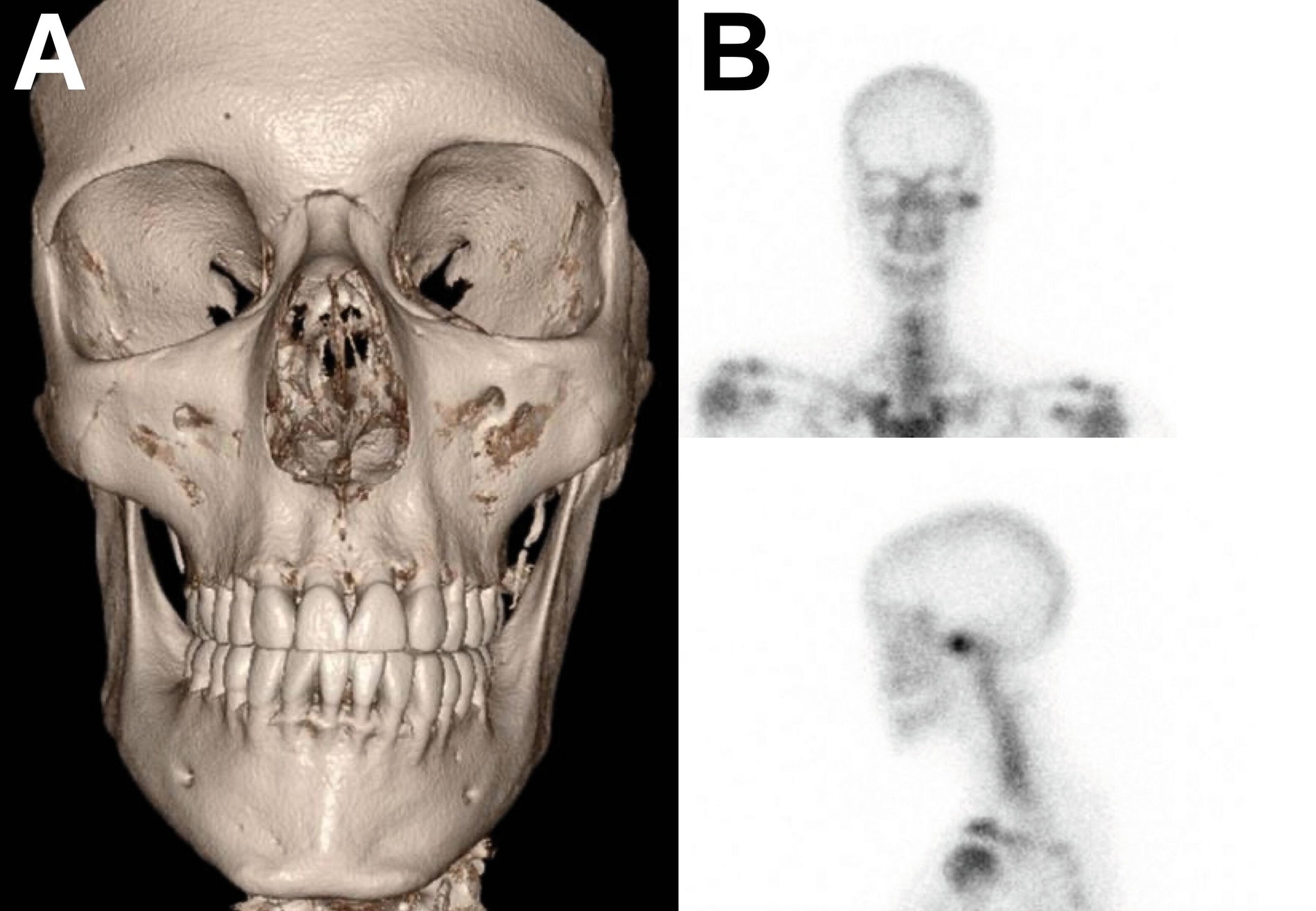
Das Osteom hingegen ist ein Auswuchs der lamina corticalis und sitzt, ähnlich wie das Osteochondrom, dem Condylus auf [Reich und Neff, 2022]. Histologisch differenzieren lässt es sich durch das Vorliegen von dichtem, kortikalem Knochen [Gupta et al., 2020]. Die genaue Ursache für das Entstehen eines solchen benignen Tumors ist bislang nicht sicher geklärt. Vermutet werden genetische Ursachen, insbesondere endokrinologische Störungen, Traumata und Entzündungen. Ähnlich wie beim Osteochondrom wird eine Assoziation zu einem lokal verstärkten Muskelzug diskutiert.
Die klinische Präsentation ähnelt der des Osteochondroms, das sich hauptsächlich durch eine Verlagerung des Unterkiefers nach kaudal und hieraus resultierenden Asymmetrien auszeichnet. Zudem können kaufunktionelle Einschränkungen und Schmerzen auftreten. Die Diagnose wird typischerweise anhand dreidimensionaler radiologischer Bilder gestellt. Darin zeigt sich häufig das Bild eines „Knochens im Knochen“ mit einer fließenden Verbindung zwischen originärem und neu gebildetem Gewebe. Nicht selten befindet sich zentral ein radioluzenter Nidus mit umgebender Sklerose.
Histologisch betrachtet besteht ein Osteom aus einer Masse abnormal dichter Knochensubstanz, die entweder vom Periost oder aus dem Knochenmark hervorgehen kann. Entsprechend lassen sich zwei Typen von Osteomen unterscheiden: das kompakte Osteom, das aus reifem Lamellenknochen mit nur wenigen Markräumen und gelegentlichen Havers-Kanälen besteht, jedoch keine faserigen Strukturen aufweist, und das trabekuläre oder „reife Osteom“, das sich, wie im beschriebenen Fall, aus spongiösem, trabekulärem Knochen mit Knochenmark zusammensetzt und von einer kortikalen Knochenschicht umgeben ist [Monroy-Mendoza und Barrera-Vera, 2023].
Fazit für die Praxis
Das Osteochondrom ist eine seltene benigne Tumorentität im Bereich des Kiefergelenks.
Charakteristisch für die Progression ist die kontinuierliche Anlagerung von Knochenmasse durch appositionelles Wachstum.
Symptomatik: Gesichtsasymmetrie, seitlich offener Biss, Kaufunktionseinschränkungen, selten Schmerzen
Diagnostik: DVT/CT oder MRT zur genauen Abklärung von Knochen- und Weichteilstrukturen. Radiologisch zeigt sich häufig ein unilateral vergrößerter, deformierter Condylus.
Therapie: Operative Entfernung durch Abtragen des appositionellen Knochens
Differenzialdiagnosen: Kondyläre Hyperplasie, Osteom und weitere, seltenere Entitäten
Zusammenfassung
Benigne Tumoren des Kiefergelenks, insbesondere Osteochondrome und Osteome, sind selten, können jedoch durch progrediente Knochenneubildungen zu funktionellen und ästhetischen Einschränkungen führen. Die Symptomatik ist oft unspezifisch und äußert sich in Okklusionsstörungen, Gesichtsasymmetrien oder einer eingeschränkten Kaufunktion. Eine präzise bildgebende Diagnostik, darunter die Digitale Volumentomografie, die Computertomografie und die Magnetresonanztomografie, ist essenziell für die Differenzialdiagnose und die präoperative Planung. Die chirurgische Entfernung der Tumoren stellt die Therapie der Wahl dar, wobei eine frühzeitige Intervention die Kaufunktion und die Gesichtsästhetik weitgehend erhalten kann.
Literaturliste
Almeida LE, Zammuto S, Lopez DF. Evaluating Surgical Approaches for Hemimandibular Hyperplasia Associated with Osteochondroma: A Systematic Literature Review. J Clin Med. Nov 20 2024;13(22).
Gupta R, Mukul SK, Singh A, Kumar S. Imaging of osteochondroma of the temporomandibular joint – Report of two cases. Journal of Oral and Maxillofacial Radiology. 2020;8(1):p 16-20.
Jaffe HL. Tumors and tumorous conditions of the bones and joints. Lea & Febiger; 1958.
Jeyaraj P, Chakranarayan A. A Conservative Surgical Approach in the Management of Longstanding Chronic Protracted Temporomandibular Joint Dislocation: A Case Report and Review of Literature. J Maxillofac Oral Surg. Jul 2016;15(Suppl 2):361-70.
Mehra P, Arya V, Henry C. Temporomandibular Joint Condylar Osteochondroma: Complete Condylectomy and Joint Replacement Versus Low Condylectomy and Joint Preservation. J Oral Maxillofac Surg. May 2016;74(5):911-25.
Monroy-Mendoza E, Barrera-Vera H. Osteoma in the temporomandibular joint (Case report). Mexican Journal of Medical Research 2023.
Poorna TA, Alagarsamy R, Ek J, Singh AK, Lal B, Roychoudhury A. A systematic review and meta-analysis of the surgical outcomes in patients with osteochondroma of mandibular condyle. Oral Surg Oral Med Oral Pathol Oral Radiol. Jun 2023;135(6):732-745.
Poveda-Roda R, Bagan JV, Sanchis JM, Margaix M. Pseudotumors and tumors of the temporomandibular joint. A review. Med Oral Patol Oral Cir Bucal. May 1 2013;18(3):e392-402.
Reich RH, Neff A. Atlas der Kiefergelenkerkrankungen und -verletzungen. vol 1. Urban & Fischer/Elsevier; 2022.











