Therapie der obstruktiven Speicheldrüsenerkrankungen
Entgegen früherer Annahmen konnte in den letzten Jahren nachgewiesen werden, dass es nach der Entfernung einer Speicheldrüsenobstruktion zu einer Erholung der Drüsenfunktion kommt. Aufgrund dieser Kenntnisse und durch die Weiterentwicklung minimalinvasiver Verfahren kam es zu einem Wechsel des therapeutischen Regimes, weg von der operativen Drüsenentfernung hin zu drüsenerhaltenden Therapieansätzen. Eine kürzlich veröffentlichte Studie konnte zeigen, dass durch die optimale Kombination von minimalinvasiven Therapiemöglichkeiten, die Rate operativer Drüsenentfernungen auf 2,9 Prozent gesenkt werden kann.
Therapie
Da die Sialolithiasis der häufigste Grund für eine operative Entfernung der Glandula submandibularis ist [Goh et al., 1998] und aufgrund der zahlreichen Therapieoptionen, die zur Verfügung stehen, beschränkt sich die folgende Darstellung der Therapiemöglichkeiten im Wesentlichen auf die Sialolithiasis.
Im Rahmen einer akuten, gegebenenfalls eitrigen Entzündung einer Speicheldrüse ist die konservative Therapie bestehend aus Kühlung, Anregung der Speichelsekretion durch Sialogoga, täglich mehrfacher Drüsenmassage und oraler oder intravenöser Antibiotikagabe die Therapie der Wahl. Nach Abklingen der Beschwerden, bei längerer Persistenz oder rezidivierenden Beschwerden sollte sich eine Ursachensuche mit den im ersten Teil vorgestellten Diagnoseverfahren anschließen. Nur dann kann die richtige Therapieoption aus den multiplen invasiven und nichtinvasiven therapeutischen Möglichkeiten ausgewählt werden. Bei einem Steinleiden richtet sich die Wahl der geeigneten Therapie nach der Lokalisation, der Anzahl sowie der Form und Größe des Steines (Abbildung 1).
In den letzten Jahren hat sich ein Wandel in Bezug auf die therapeutischen Maßnahmen bei Speichelsteinen vollzogen. Entgegen früherer Annahmen führt ein Steinleiden nämlich nicht unbedingt zu persistierenden Funktionseinschränkungen der Speicheldrüse und somit ist eine operative Entfernung der Drüse auch nicht immer notwendig. Vielmehr konnte kürzlich die Arbeitsgruppe um Marchal demonstrieren, dass im Rahmen einer Sialolithiasis:
1.) die Anzahl der Drüseninfektionen nicht mit dem Grad der Drüsenschädigung korreliert,
2.) keine Korrelation zwischen der Erkrankungsdauer und dem Grad der Drüsenschädigung besteht und
3.) annähernd 50 Prozent der operativ entfernten Speicheldrüsen sich aus histopathologischer Sicht als gesund oder annähernd gesund herausstellten [Marchal et al., 2001].
Somit erscheint ein drüsenerhaltender Therapieansatz gerechtfertigt, auch wenn nach Erholung der Drüsenfunktion, diese nicht ganz die ursprünglichen Werte erreicht [Yoshimura et al., 1989; Makdissi et al., 2004]. Aus den Abbildungen 1 und 2 geht hervor, wie differenziert sich die Stufentherapie der Sialolithiasis beziehungsweise der obstruktiven Speicheldrüsenerkrankungen heutzutage darstellt. Die operative Entfernung der Drüse steht dabei an letzter Stelle. In einer aktuellen multizentrischen Studie die 4 691 Patienten mit Speichelsteinen umfasst, konnten Iro et al. zeigen, dass durch die Kombination der vier minimalinvasiven Therapiemöglichkeiten (Lithotripsie, Endoskopische Speichelsteinbergung, intraorale Steinchirurgie und extraorale drüsenerhaltende Parotischirurgie) die Rate operativer Speicheldrüsenentfernungen auf 2,9 Prozent gesenkt werden konnte [Iro et al., 2009].
Die therapeutischen Verfahren
Interventionelle Speichelgangsendoskopie:
Die Speichelgangsendoskopie (SGE) stellt nicht nur, wie oben bereits beschrieben, ein diagnostisches Verfahren dar, sondern kann auch therapeutisch genutzt werden. Das prinzipielle Verfahren gleicht dem der diagnostischen SGE (Abbildung 3). Es ist sowohl bei der Glandula parotis als auch bei der Glandula submandibularis möglich, wobei sich die Endoskopie des Ductus Stenon jedoch aufgrund der anatomischen Gegebenheiten deutlich schwieriger gestaltet [Zenk et al., 1998]. Bei der Glandula submandibularis stellt die starke Krümmung des Ductus Wharton um den M. mylohyoideus eine anatomisch bedingte Grenze der Endoskopie dar.
Zu Beginn der Speicheldrüsenendoskopie fanden flexible Endoskope Verwendung. Aufgrund der schlechteren Visualisierung, der Fragilität der Instrumente und der aufwendigen Sterilisierbarkeit der flexiblen Instrumente setzten sich im Laufe der Zeit jedoch halbstarre Endoskope durch. Die hier angewendeten Endoskope haben einen Durchmesser von 0,8 bis 1,6 mm, einen Spülkanal von 0,25 mm und je nach Endoskop einen Arbeitskanal von 0,45 beziehungsweise 0,85 mm (Abbildung 8e). Über den Arbeitskanal werden Fangkörbchen, Zangen, Ballons und Bohrer in den Ausführungsgang eingeführt, um kleinere Steine zu bergen beziehungsweise Stenosen zu dilatieren (Abbildung 8). Die Erfolge der interventionellen Sialoendoskopie hängen neben der Größe des Steines auch von der Lage und der Form der Steine ab. In Studien konnte gezeigt werden, dass 97 Prozent der Steine < 3 mm Größe durch eine interventionelle Endoskopie mit einem Steinfangkörbchen entfernt werden können. Bei größeren Steinen beträgt die Erfolgsrate dieses Verfahrens immerhin 35 Prozent [Marchal et al., 2001]. Unserer Erfahrung nach lassen sich rundliche, frei flottierende Steine leichter aus dem Gang entfernen als unregelmäßig geformte Steine, da diese häufig an der Gangwand adhärent sind. Prinzipiell werden bei diesem Verfahren die Steine mit einem Steinfangkörbchen fixiert, zum Ostium gezogen und dort durch eine kleine Inzision entfernt [Nahlieli et al., 2003]. Speichelsteine, die aufgrund ihrer Größe nicht durch die Endoskopie entfernt werden können, sollten zunächst in kleine Fragmente zertrümmert werden. Hierfür stehen verschiedene Möglichkeiten zur Verfügung. Seit Anfang der 90er-Jahre wird das aus der Urologie bekannte Verfahren der extrakorporalen Stoßwellenlithotripsie (ESWL) in einer modifizierten Form auch für die Speichelsteinfragmentierung eingesetzt [Iro et al., 1990]. Des Weiteren kann eine Fragmentierung auch durch die Anwendung von Laserstrahlen erfolgen, wobei sich der Holmium Laser in klinischen Studien als effektiv erwiesen hat [Wollin et al., 1998; Larizgoitia et al., 1999]. Auch Farbstofflaser zeigen gute Erfolge bezüglich der Steinfragmentierung [Gundlach et al., 1990]. Im Rahmen einer solchen Laserung wird eine Laserfaser über das Endoskop in den Speichelgang eingeführt und der Stein unter visueller Kontrolle zertrümmert [Gundlach et al., 1990]. Das Laserverfahren sollte aufgrund möglicher iatrogener Verletzungen der umgebenden Strukturen erfahrenen Behandlern vorbehalten werden. Sowohl bei der ESWL als auch bei der Laserung werden die Steine in kleine Fragmente zertrümmert, die dann per vias naturales abgehen oder durch eine sich anschließende interventionelle Speichelgangsendoskopie (iSGE) mittels Fangkörbchen oder Zangen entfernt werden können. Die extrakorporale Stoßwellenlithotripsie (ESWL) und die Speichelsteinfragmentierung durch Laserstrahlen sind zwei Verfahren, die sich therapeutisch sehr gut mit der interventionellen Speichelgangsendoskopie kombinieren lassen. Die Kombination dieser Verfahren hat sich als sehr effektiv erwiesen [Iro et al., 2009]. Die Entfernung der entstandenen Konkremente kann das Risiko einer erneuten Steinbildung ausgehend von diesen Restkonkrementen verhindern [Marchal et al., 2001]. Neben der Steinbehandlung können mit der interventionellen SGE auch Stenosen aufgedehnt werden. Stenosen stellen sich endoskopisch als Ring oder Trichter dar und werden mittels Dilatationsballons aufgedehnt, wenn sie mehr als die Hälfte des Gangdurchmessers einnehmen. Hierzu wird unter visueller Kontrolle ein spezieller Dilatationsballon eingeführt und die Stenose mechanisch erweitert. Im Prinzip existieren zwei Typen von Dilatationsballons:
1) kleine, rundliche Ballons (Fogarty) und
2) länglichere Ballons (Laricath).
Die Ballons werden dabei für 90 beziehungsweise 60 Sekunden alternierend mit Hochdruck (9 atm) aufgeblasen und druckentlastet [Nahlieli et al., 2001]. Je nach Art der Stenose kann es notwendig sein, postinterventionell einen Stent / eine Schiene in den Ausführungsgang einzulegen, um das erreichte Ergebnis zu sichern. Bei diesen Stents handelt es sich um flexible Silikonschienen, die nach drei Wochen problemlos entfernt werden. Um eine postinterventionelle Restenosierung zu vermeiden empfiehlt sich die Instillation von Kortison in den Drüsenausführungsgang. Bei einer Sialodochitis (Entzündung des Ganges) können durch die Spülung (Lavage) des Gangsystems Entzündungsmediatoren ausgespült sowie Plaques entfernt werden, was zusätzlich zu einer deutlichen Beschwerdebesserung beiträgt und den die Entzündung unterhaltenden Circulus vitiosus durchbricht. Abbildungen 1 und 2 geben einen Überblick über mögliche Indikationen für eine interventionelle SGE.
Der besondere Vorteil der interventionellen Speichelgangsendoskopie liegt darin, dass im Vergleich zu den operativen Verfahren ein deutlich geringeres Risiko besteht, sensible oder motorische Zungennerven (N. lingualis, N. hypoglossus) sowie den N. facialis zu verletzen [Marchal et al., 2003]. Verglichen mit der diagnostischen Speichelgangsendoskopie ist die interventionelle Speichelgangsendoskopie technisch deutlich anspruchsvoller und es bestehen Risiken wie beispielsweise der Bruch eines Körbchens oder einer Zange, Gangperforationen oder Blutungen, die dann unter Umständen eine operative Drüsenentfernung notwendig machen. Daher sollte die interventionelle Speichelgangsendoskopie den erfahrenen Untersuchern vorbehalten bleiben.
Extrakorporale Stoßwellenlithotripsie (ESWL)
Das aus der Urologie bekannte Verfahren der Extrakorporalen Stoßwellenlithotripsie (ESWL) zur Zertrümmerung von Nierensteinen wird seit Anfang der 90er-Jahre in modifizierter Form auch bei der Therapie von Speichelsteinen angewendet [Iro et al., 1989]. Ziel dieses Verfahrens ist es, Speichelsteine durch von außen eingeleitete Ultraschallwellen zu fragmentieren, so dass die Fragmente eine Größe erreichen die per vias naturales über das Ostium des Ausführungsganges ausgespült oder mittels interventioneller Speichelgangsendokoskopie geborgen werden können. Aber auch die partielle Fragmentation eines Steines kann den Speichelabfluss wiederherstellen und dadurch Patienten Beschwerdefreiheit bringen [Iro, 1999]. Prinzipiell kommen das piezoelektrische und das elektromagnetische Verfahren zum Einsatz. Bei der ESWL wird der Stein mittels Ultraschall geortet und unter kontinuierlicher Ultraschallkontrolle werden Stoßwellen zunehmender Intensität appliziert. In der Regel sind drei bis fünf Sitzungen (pro Sitzung 45 bis 90 Minuten) im Abstand von vier bis zwölf Wochen zur Desintegration des Steines notwendig. Pro Sitzung werden bis zu 4 000 Stoßwellen zwischen 0,5 und 2 Hz appliziert [Ottaviani et al., 1997]. Aufgrund des Fokus der Geräte und der Sensitivität in der Sonographie kommen Steine ab einer Größe von 2 mm für diese Behandlung in Frage. Die Behandlung kann ambulant durchgeführt werden und ist nur wenig schmerzhaft. Je nach Steinlage berichten die Patienten über Zahnschmerzen unter der Behandlung, die durch Analgetika gut zu behandeln sind. Des Weiteren kommt es öfter zu einem Hustenreiz. Weitere therapiebedingte Nebenwirkungen können leichte Schwellungen der betroffenen Drüse oder petechiale Hauteinblutungen sein. Bei Kindern kann in Abhängigkeit vom Alter und von der Compliance eine Sedierung oder Behandlung in Intubationsnarkose notwendig sein [McJunkin et al., 2009]. Im Vergleich zu operativen Verfahren sind bei diesem minimalinvasiven Vorgehen ein Erhalt der Drüse und deren Funktion möglich. Dieses Verfahren ist nebenwirkungsarm und operative Risiken wie die Verletzung motorischer Gesichtsnerven, der sensiblen oder motorischen Zungennerven können hierbei nicht vorkommen. Das ambulant angewendete Verfahren der Speichelgangslithotripsie schließt die therapeutische Lücke bei disseminierten Steinleiden und großen Steinen, bei denen eine endoskopische Bergung nicht möglich ist (Abbildung 1). Nicht anzuwenden ist dieses Verfahren bei Patienten mit einer Störung der Blutgerinnung oder im Stadium einer akuten Drüsenentzündung [Iro et al., 1998].
Eine weitere wichtige Komponente der Behandlung ist die Gewährleistung, dass nach der ESWL-Sitzung Steinfragmente ausgespült werden können. Dazu sollten die Patienten ausreichend Flüssigkeit zu sich nehmen, den Speichelfluss anregen (wie saure Drops lutschen) und mehrfach täglich die Drüse ausmassieren. Zusätzlich kann eine Bougierung des Ostiums den Konkrementabgang unterstützen [Iro et al., 2003]. Die Erfolgsaussichten (Stein- und/oder Beschwerdefreiheit) hängen von der betroffenen Drüse, der Steinlokalisation, der Steingröße und der Anzahl der Steine ab. So sind die Erfolgsaussichten mit 53 bis 80 Prozent im Bereich der Glandula parotis besser einzuschätzen als an der Submandibulardrüse (12 bis 63 Prozent) [Yoshizaki et al., 1996; Iro et al., 2003; Iro et al., 2009]. Dies ist möglicherweise durch die bessere Justierbarkeit des Lithotriptors über der Glandula parotis verglichen mit der Glandula submandibularis bedingt. Iro und Mitarbeiter kommen aufgrund dieser Ergebnisse zu der Einschätzung, dass eine Parotidektomie aufgrund einer Sialolithiasis entbehrlich ist beziehungsweise nur als ultima ratio dient [Iro et al., 2009].
Operative Gangschlitzung/Papillotomie:
Dieser Eingriff kann in fast allen Fällen in örtlicher Betäubung (Lokalanästhesie) durchgeführt werden. Voraussetzung für diesen Eingriff ist, dass der Stein nahe an der Öffnung des Ausführungsganges liegt. Hierbei wird der Gang oder die Papille des Ganges geschlitzt und somit derart erweitert, dass der Stein diese Engstelle überwinden und ausgespült beziehungsweise direkt chirurgisch geborgen werden kann. Ein Nachteil dieses Verfahrens ist, dass es postoperativ zu einer Stenose (Verengung) der Öffnung des Ausführungsganges kommen kann. Im Bereich der Glandula submandibularis ist eine Gangschlitzung problemlos möglich. Aufgrund der schwierigen anatomischen Lage und der hohen Gefahr einer Stenosierung verbietet sich jedoch die Schlitzung des Ausführungsganges der Glandula parotis [Iro et al., 1998]. Auch bei präpapillären Steinen der Glandula parotis ist die Indikation zur Papillotomie eher zurückhaltend zu stellen.
Kombiniert endoskopisch/operatives Vorgehen:
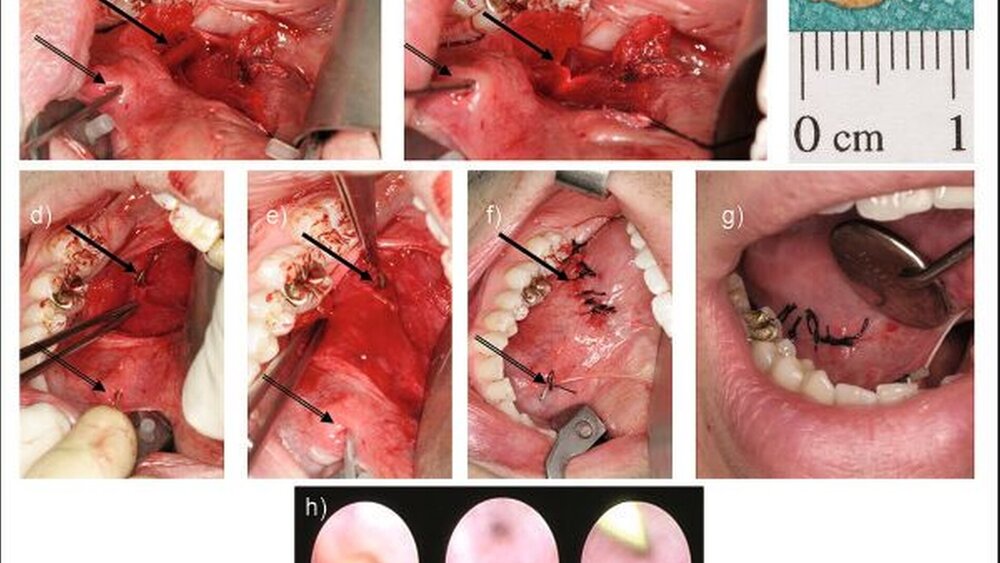
Da Steine von großem Ausmaß (> 8 mm) und langstreckige Stenosen häufig therapierefraktär gegenüber der ESWL beziehungsweise der Dilatation sind, stellen sie eine große therapeutische Herausforderung an die behandelnden Ärzte dar. Das kombiniert endoskopisch/operative Verfahren ist eine Alternative zur operativen Drüsenentfernung und findet sowohl bei der Glandula submandibularis, als auch bei der Glandula parotis Anwendung. Hierbei wird zur Entfernung von großen Steinen die Speichelgangsendoskopie mit der offenen operativen Steinentfernung kombiniert. Bei der Glandula submandibularis erfolgt die Darstellung des Steines durch eine diagnostische Endoskopie. Mittels Diaphansokopie projiziert sich die Steinlage auf den Mundboden und der Operateur kann den Stein lokalisieren. Es erfolgt eine Inzision im Mundboden von etwa 3 cm Länge und die Präparation erfolgt auf das Licht zu. Jetzt kann der Stein gezielt offen chirugisch aus dem über dem Stein inzidierten Gang entneommen werden. Da der N. lingualis den Ductus Wharton von lateral kommend nach medial in den Zungenkörper ziehend unterkreuzt, ist ein besonderes Augenmerk auf die Schonung dieses Nervs zu legen. Nach Entfernung des Steines erfolgt die endoskopische Inspektion des proximalen und distalen Ganganteils, um sicherzustellen, dass keine weiteren Obstruktionen vorhanden sind. Die Einlage eines Führungsdrahtes ermöglicht das Einführen eines Stents in der Seldingertechnik. Abschließend erfolgt der mehrschichtige Wundverschluß im Mundboden (Abbildung 5) [Marchal, 2007]. Vorteil dieses Verfahrens ist, dass auch im Mundboden nicht palpable Steine lokalisiert werden können und im Vergleich zur operativen Drüsenentfernung keine Gefahr der Verletzung des N. facialis und des N. hypoglossus besteht. Zudem entstehen durch den fehlenden extraoralen Zugang keine ästhetischen Beeinträchtigungen. Die transorale Entfernung submandibulärer Steine kann – je nach Steinlage – in Lokalanästhesie oder Vollnarkose durchgeführt werden [Zenk et al., 2001; Capaccio et al., 2005; Chossegros et al., 2006].
Bei der Glandula parotis kann das oben beschriebene Verfahren ebenfalls angewendet werden. Mittels der SGE wird die Stenose oder der Stein lokalisiert und via Diaphanoskopie nach außen auf die Haut projiziert. Je nach Steinlage erfolgt anschließend die operative Präparation im Sinne eines Face-Lifts auf die Obstruktion beziehungsweise den Stein zu, oder es erfolgt die Hautinzision direkt über dem Stein, um diesen zu entfernen [Nahlieli et al., 2002; McGurk et al., 2006; Marchal, 2007]. Da der Ductus Stenon mehrere Äste des Nervus facialis kreuzt, sollte – um eine Nervenläsion zu vermeiden – dieses Vorgehen nur von einem erfahrenen Operateur unter kontinuierlichem Facialismonitoring durchgeführt werden. Um weitere Obstruktionen auszuschließen, sollte auch in diesen Fällen nach der operativen Entfernung des Steines oder der Stenose der proximale und der distale Ganganteil endoskopisch untersucht werden. Des Weiteren sollten bestehende Gangerweiterungen vor der Gangnaht mikrochirurgisch reduziert werden. Nach erfolgter mikrochirurgischer plastischer Rekonstruktion des Ductus Stenon erfolgt die endoskopische Kontrolle des Ganges und die Einlage eines Stents für drei Wochen, um postoperativen Gangstenosen vorzubeugen. Bei der endoskopischen Kontrolle ist auf eine speicheldichte Naht zu achten, um Speichelfisteln zu vermeiden. Im Falle einer langstreckigen Stenose kann auch ein Veneninterponat als Ersatz für den resezierten Gangabschnitt eingebracht werden [Marchal, 2007]. Verglichen mit den ästhetischen Ergebnissen einer lateralen Parotidektomie zeigt dieses Verfahren deutlich bessere Ergebnisse, da kein Gewebedefizit entsteht.
Operative Entfernung der betroffenen Drüse:
In wenigen therapieresistenten Fällen von obstruktiven Drüsenerkrankungen (Steine, Verengung), die trotz Ausschöpfung sämtlicher therapeutischer Möglichkeiten rezidivierend Beschwerden verursachen, bleibt als ultima ratio nur die operative Entfernung der betroffenen Speicheldrüse, gegebenenfalls unter kontinuierlichem Facialismonitoring. Spezielle operative Risiken stellen Nervenschädigungen dar. Im Rahmen einer Exstirpation der Glandula submandibularis aufgrund einer Sialolithiasis sind dabei im Wesentlichen eine Schädigung des N. lingualis (3 Prozent) und des R. marginalis des N. facialis (6 bis 18 Prozent) zu nennen [Lyall et al., 1986; Berini-Aytes et al., 1992; Preuss et al., 2007]. Bei einer Parotidektomie kommt es nicht selten zu einem aurikulotemporalen Syndrom (Frey-Syndrom) [Iro et al., 2003]. Des Weiteren kommt es sowohl bei der Parotidektomie als auch bei der Entfernung der Glandula submandibularis zu einer nicht unerheblichen Narbenbildung. Durch die operative Entfernung einer Speicheldrüse kommt es in der Regel zu keiner Einschränkung der Speichelbildung, da die restlichen Speicheldrüsen noch genügend Speichel produzieren.
Aufgrund der oben beschriebenen Risiken und den vielfältigen minimalinvasiven Alternativen, die heutzutage zur Therapie von obstruktiven Speicheldrüsenerkrankungen zur Verfügung stehen, sollte die operative Entfernung einer Speicheldrüse als ultima ratio angesehen werden.
Fazit
Durch die Kombination der minimalinvasiven Therapieverfahren kann die operative Entfernung einer Speicheldrüse im Rahmen einer Sialolithiasis auf bis zu 2,9 Prozent gesenkt werden. Bei einem primär diagnostizierten Speichelstein sollten sich bei Beschwerdepersistenz von über drei Monaten, trotz Anwendung konservativer Maßnahmen, weitere diagnostische und therapeutische Maßnahmen anschließen (Abbildungen 1 und 2).
Bei einer Steingröße von unter 3 mm in der Glandula parotis ist der Versuch einer endoskopischen Bergung Erfolg versprechend (Abbildung 1). Bei einem Misserfolg oder größeren Konkrementen sollte eine Fragmentierung mittels Laser oder ESWL erfolgen. Konkremente die größer als 1 cm sind, zeigen keine guten Erfolgsaussichten bei der Steinfragmentierung. Sollten diese Maßnahmen ohne Erfolg bleiben, oder die Konkremente zu groß sein, empfehlen wir die kombiniert endoskopisch/operative Steinentfernung. Eine Papillotomie des Ductus Stenon sollte aufgrund der erhöhten Stenosierungsgefahr nur nach strenger Indikationsstellung erfolgen. Die Parotidektomie stellt die ultima ratio dar, wenn alle anderen Verfahren erfolglos waren.
Im Bereich der Glandula submandibularis ist das Therapiekonzept komplexer (Abbildung 1). Steine im distalen Anteil des Ductus Wharton sollten – je nach Größe – durch eine Gangschlitzung oder interventionelle Endoskopie entfernt werden. Steine im proximalen Ganganteil oder hilusnahe Steine sollten – je nach Größe – entweder endoskopisch geborgen oder in Abhängigkeit vom Palpationsbefund durch eine Gangschlitzung beziehungsweise das kombiniert endoskopisch/operative Vorgehen entfernt werden. Intraparenchymatös gelegene Steine die eine Größe von 8 mm und eine Anzahl von drei Steinen nicht überschreiten, können durch die ESWL therapiert werden. Intraparenchymatöse Steine die größer als 8 mm sind oder die Anzahl von drei überschreiten, sollten, aufgrund der geringen Erfolgsaussichten der minimalinvasiven Therapien, weiterhin durch die operative Speicheldrüsenentfernung therapiert werden.
Um sämtliche therapeutische Möglichkeiten auszuschöpfen, sollten Patienten mit Speichelsteinen überwiegend an spezialisierten Zentren behandelt werden. Im Rahmen einer Spezialsprechstunde informiert die Universitätsklinik Düsseldorf ihre Patienten über die diagnostischen und therapeutischen Möglichkeiten und erstellt einen individuell angepassten Diagnostik- und Therapieplan.
Dr. Christian NaujoksDr. Dr. Christoph SprollPD Dr. Dr. Rita DepprichProf. Dr. Dr. Norbert KüblerPD Dr. Dr. Jörg HandschelKlinik für Kiefer und Plastische Gesichtschirurgie, Westdeutsche KieferklinikUniversitätsklinik DüsseldorfMoorenstr. 540225 Düsseldorfchristian.naujoks@med.uni-duesseldorf.de