Implantieren bei Behandlung mit Knochenantiresorptiva
Durch den demografischen Wandel werden Patienten in zahnärztlichen Praxen stetig älter, so dass der Zahnarzt entsprechend häufiger mit alterstypischen Erkrankungen und Medikationen konfrontiert wird. Eine wichtige Subgruppe stellen Patienten mit antiresorptiver Therapie, wie Bisphospho- nate und Denosumab, die bei Osteoporose oder Malignomen mit ossären Metastasen zum Einsatz kommen. Eine unerwünschte Wirkung beim Einsatz dieser Wirkstoffgruppen stellt die Medikamenten-assoziierte Osteonekrose der Kiefer dar.
Durch die Deutsche Gesellschaft für Implantologie unter Mitarbeit weiterer Fachgesellschaften wurden auf Basis einer systematischen Literaturrecherche eine Leitlinie erarbeitet, um eine Entscheidungshilfe in der Indikationsfindung für den Einsatz dentaler Implantate in dieser Patientengruppe zu offerieren, indem ein individuelles Risikoprofil des Patienten erstellt wird.
Die Medikamenten-assoziierte Osteonekrose der Kiefer wird definiert als nekrotischer Knochen, der für einen Zeitraum von acht Wochen der Mundhöhle gegenüber exponiert ist, bei einer positiven Anamnese gegenüber antiresorptiver Medikmente. Bei in Deutschland über 200 Millionen verschriebenen Tagesdosen für Bisphosphonate alleine geht man in Abhängigkeit von der Grunderkrankungen von einer Prävalenz für die Bisphosphonat-assoziierte Osteonekrose von 0,1 Prozent bei primärer über 1 Prozent bei sekundärer Osteoporose bis zu 20 Prozent bei bestimmten Subklientelen mit maligner Erkrankung aus.
In den Zulassungsstudien für Denosumab traten mehr Osteonekrosen im Vergleich zu Patienten mit Bisphosphonat-Therapie auf, so dass die Inzidenz unter Denosumab etwas höher sein dürfte. Das Risiko der Entwicklung einer Medikamenten-assoziierten Osteonekrose hängt neben der antiresorptiven Medikation inklusive der Dauer der Therapie und von der Grunderkrankung unter anderem auch von Patienten-individuellen, meist enoralen Faktoren ab.
Als Auslöser wurden parodontal erkrankte Zähne, Prothesendruckstellen, chirurgische Eingriffe, wie Zahnextraktionen ohne adäquate Begleittherapie und weitere Umstände mit gestörter Integrität der Mundschleimhaut identifiziert, wie zum Beispiel auch Implantationen.
Durch die Verwendung dentaler Implantate können tegumental getragener Zahnersatz und in der Folge Prothesendruckstellen und gegebenenfalls auch Osteonekrosen vermieden werden.
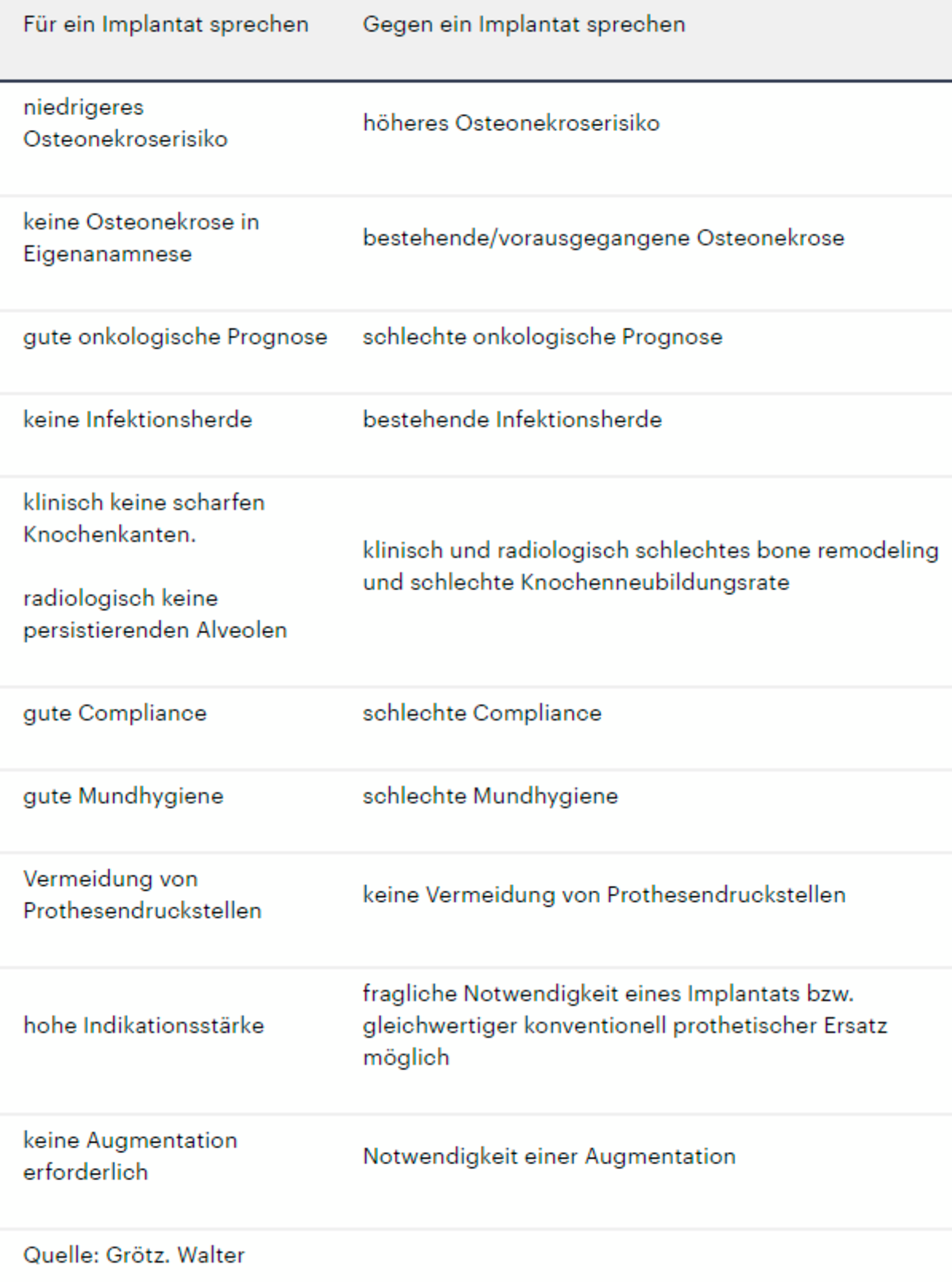
Die durch die Leitlinie zu klärende Frage lautete: „Für welches Subklientel der Patienten mit antiresorptiver Therapie ist eine Versorgung mit dentalen Implantaten gegenüber dem Verzicht auf dentale Implantate eine Verbesserung der Kaufunktion und Lebensqualität zu erreichen, ohne mit einem unangemessenen Osteonekroserisiko einherzugehen.“ Des Weiteren wurden Implantatprognose, Prognose der Restbezahnung, Antibiotikagabe und radiologische Zeichen als Prädiktor des Implantaterfolgs untersucht (Tabelle).
Die Leitlinie geht von der Erstvorstellung mit der Erhebung der individuellen Risiko- evaluation bis zur risikoadaptierten Nachsorge auf die einzelnen Behandlungsschritte einer potenziellen implantologischen Therapie bei Patienten unter antiresorptiver Therapie ein.
Prof. Dr. Dr. Knut A. Grötz
Leitlinien-Koordinator
Direktor der Klinik für Mund-Kiefer-Gesichtschirurgie der HSK (Dr. Horst Schmidt Kliniken Wiesbaden)
Burgstraße 2–4, 65183 Wiesbaden
Prof. Dr. Dr. Christian Walter
Federführender Autor der LL
Zahnärztliche Praxisklinik
Haifa-Allee 20, 55128 Mainz
walter@mainz-mkg.de